La malattia di Osler
Ricarda Schwarz ha studiato medicina a Würzburg, dove ha anche completato il dottorato. Dopo una vasta gamma di compiti nella formazione medica pratica (PJ) a Flensburg, Amburgo e Nuova Zelanda, ora lavora in neuroradiologia e radiologia presso l'ospedale universitario di Tubinga.
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.La malattia di Osler è una rara malattia ereditaria in cui si sviluppano vasi sanguigni anormalmente dilatati in varie parti del corpo. Questi vasi sono facilmente vulnerabili, motivo per cui il sanguinamento si verifica frequentemente, ad esempio sotto forma di sangue dal naso. Una cura non è ancora possibile. Tuttavia, varie opzioni di trattamento sintomatico consentono alla maggior parte delle persone di condurre una vita in gran parte normale. Qui puoi leggere tutto ciò che devi sapere sulla malattia di Osler.
Codici ICD per questa malattia: i codici ICD sono codici riconosciuti a livello internazionale per le diagnosi mediche. Si trovano, ad esempio, nelle lettere dei medici o nei certificati di inabilità al lavoro. I78

La malattia di Osler: descrizione
La malattia di Osler (sindrome di Rendu-Osler-Weber) prende il nome dal suo scopritore ed è anche conosciuta come telangiectasia emorragica ereditaria (HHT). Questo termine nasconde già le caratteristiche essenziali di questa malattia:
"Ereditaria" significa che si tratta di una malattia ereditaria. Il termine "emorragico" deriva dal greco "haima" (sangue) e "rhegnynai" (flusso) e descrive il sanguinamento che si verifica nella malattia di Osler, come sangue dal naso, tosse con sangue o sanguinamento gastrointestinale. Anche la parola “telangiectasia” deriva dal greco: “telos” (largo), “angeion” (vaso) ed “ektasis” (espansione). Questo descrive i sintomi della pelle rossa e puntiforme che sono particolarmente visibili sul viso. Si tratta di ingrossamenti patologici dei vasi sanguigni più piccoli (capillari).
Non ci sono dati affidabili sull'incidenza della malattia di Osler. Il Deutsches Ärzteblatt descrive che una persona su 10.000 è affetta da questa malattia. Nel complesso, questa è una malattia rara. Tuttavia, la malattia di Osler è più comune in Francia, Danimarca e Giappone.
Malattia di Osler: sintomi
I sintomi della malattia di Osler possono essere molto diversi. Il primo sintomo è solitamente sangue dal naso pesante e ricorrente. Di solito si verifica prima dei 20 anni. Solo successivamente compaiono le tipiche vasodilatazioni puntiformi (teleangectasie) sul viso, sulle dita e su altre parti del corpo.
Inoltre, la malattia di Osler colpisce il fegato nell'80% dei pazienti, il tratto gastrointestinale nel 44%, i polmoni nel 33% e il cervello fino al 15%. Nella maggior parte dei casi, si sviluppano connessioni di cortocircuito tra arterie e vene. Di conseguenza, il sangue drena dalle arterie (alta pressione) nelle vene (bassa pressione), riempiendole eccessivamente di sangue. Le vene sono sovraccaricate dall'aumento del flusso sanguigno e dalle forme di congestione del sangue nelle vene. A seconda dell'organo interessato, questa congestione venosa può avere conseguenze diverse.
sangue dal naso
L'epistassi è il sintomo tipico della malattia di Osler: nel 90% dei pazienti si verificano epistassi spontanei, abbondanti e spesso ricorrenti nel corso della malattia. Non esiste un fattore scatenante specifico come un incidente o una caduta. Il sangue dal naso è di solito uno dei primi sintomi della malattia, che di solito si verifica fino all'età di 20 anni. In rari casi, si manifesta anche in seguito.
teleangectasie
Questo è inteso come capillari espansi. Nella malattia di Osler, le teleangectasie appaiono come piccole macchie rossastre e puntiformi sulla pelle. Poiché la malattia di Osler è una malattia sistemica, in linea di principio può verificarsi in qualsiasi parte del corpo. Sedi particolarmente comuni sono la zona del viso (guance, labbra, lingua, naso o orecchie) e le dita (qui soprattutto sulla punta delle dita).
fegato
Il fegato è anche colpito in circa l'80% dei pazienti con malattia di Osler. Esistono collegamenti di cortocircuito tra arterie e vene (shunt). Nella stragrande maggioranza dei casi, questi cambiamenti vascolari non portano a sintomi. In rari casi, tuttavia, possono svilupparsi insufficienza cardiaca, ipertensione nella vena epatica o congestione biliare. Il sangue può tornare nei polmoni (mancanza di respiro), nel fegato (con sintomi di ipertensione venosa epatica) o nelle gambe (gambe gonfie, edema).
L'alta pressione nella vena epatica nella malattia di Osler può bypassare i vasi sanguigni e portare a sanguinamento (vomito di sangue). Inoltre, può formarsi ascite e la funzione di disintossicazione del fegato può essere compromessa. È anche possibile che i fattori della coagulazione formati nel fegato vengano prodotti solo in misura limitata, il che significa che il sanguinamento può verificarsi più facilmente. Puoi notare una congestione biliare quando la pelle e il bianco degli occhi diventano gialli. La pelle spesso prude a disagio. Le feci possono essere scolorite e l'urina può apparire brunastra.
Tratto gastrointestinale
Le teleangectasie si possono trovare anche nel tratto gastrointestinale nella malattia di Osler. Di solito si sviluppano con l'età e possono causare sanguinamento gastrointestinale. Ciò può causare scolorimento nero (feci catramose) o sangue sulle feci. Il sanguinamento abbondante ripetuto può causare anemia.
polmone
Le connessioni di cortocircuito tra i sistemi dei vasi sanguigni arteriosi e venosi nei polmoni sono generalmente più grandi e sono note come malformazioni arterovenose polmonari (PAVM). Si verificano in circa un terzo delle persone con la malattia di Osler e possono portare a tosse con sangue.
Inoltre, c'è un aumento del rischio di cosiddette embolie paradossali con la malattia di Osler. Di norma, nelle vene si formano trombosi (coaguli di sangue). Se si allentano e vengono spazzati via nel flusso sanguigno come un embolo, normalmente raggiungono i vasi polmonari solo attraverso il cuore destro, dove possono bloccare i vasi polmonari (embolia polmonare). Tuttavia, l'embolo non arriva oltre nel cuore sinistro e quindi nemmeno nei vasi arteriosi. Gli organi che ricevono il sangue arterioso dal cuore sinistro quindi di solito non sono interessati da tali emboli.
Sistema nervoso centrale
I sintomi del sistema nervoso centrale nella malattia di Osler derivano principalmente da connessioni di cortocircuito nei polmoni. Il materiale portato via dalle vene polmonari può portare all'accumulo di pus batterico o a un ictus. Tuttavia, nella malattia di Osler possono esserci anche connessioni dirette di cortocircuito tra le arterie e le vene del cervello. Per lo più portano a mal di testa, convulsioni e sanguinamento.
Malattia di Osler: cause e fattori di rischio
La malattia di Osler è causata da un cambiamento genetico che può essere ereditato indipendentemente dal sesso. Ciò significa: se un genitore soffre della malattia di Osler, c'è una probabilità del 50 percento che il bambino abbia anche la predisposizione genetica per la malattia di Osler. Un portatore di geni non sempre presenta tutti i sintomi della malattia (penetranza incompleta).
Malattia di Osler: esami e diagnosi
Se un paziente soffre dei sintomi della malattia di Osler, il medico deve controllare i cosiddetti criteri di Curaḉao. Ci sono quattro criteri tipici per la malattia di Osler. Affinché sia possibile una diagnosi affidabile della malattia di Osler, devono essere soddisfatti almeno tre di questi criteri. Se solo due dei criteri sono positivi, questo suggerisce solo il sospetto della malattia, quindi sono necessarie ulteriori indagini. Se si applica un solo criterio, molto probabilmente non c'è la malattia di Osler.
1) sangue dal naso
Con la malattia di Osler, le persone colpite soffrono di epistassi ricorrenti che si verificano senza un innesco specifico (come una caduta).
2) teleangectasie
Il medico controlla se le labbra, la cavità orale, il naso e le dita mostrano ingrossamenti vascolari rossi e puntiformi. La caratteristica delle teleangectasie nella malattia di Osler è che scompaiono quando si preme su di esse con un oggetto trasparente (es. una spatola di vetro).
3) Coinvolgimento degli organi interni
Possono essere necessari vari esami per scoprire se sono interessati anche organi interni come i polmoni, il fegato o il tratto gastrointestinale: Se il medico riferisce anemia (anemia) causata da perdite di sangue evidenti o inosservate (ad es. malattia, preleva sangue. Questo è usato per determinare il livello di emoglobina (Hb) nel sangue, che è troppo basso nell'anemia. Per rilevare la vasodilatazione nel tratto gastrointestinale, è necessaria una gastrica e una colonscopia. Il medico può determinare i cambiamenti vascolari nel fegato con un'ecografia (ecografia). I cambiamenti nei polmoni o nel cervello possono essere visti su una scansione computerizzata (TC) o risonanza magnetica (MRI). Per poter vedere meglio i vasi, prima dell'esame viene iniettato un mezzo di contrasto in una vena.
4) Relazione con la malattia di Osler
Se un altro familiare imparentato di primo grado (madre, padre, fratelli e sorelle, figli) ha la malattia, questo criterio è soddisfatto.
Sebbene la diagnosi della malattia di Osler si basi principalmente sui criteri di Curaḉao, oggigiorno una diagnosi genetica può essere fatta anche da un campione di sangue. Viene principalmente effettuato in persone con una malattia più grave con coinvolgimento polmonare o se c'è un tipico cambiamento genetico nei membri della famiglia affetti.
Malattia di Osler: trattamento
I due problemi principali della malattia di Osler sono, da un lato, i vasi patologicamente ingrossati dai quali può sanguinare regolarmente. D'altra parte, le connessioni di cortocircuito (anastomosi) negli organi interni possono danneggiare la funzione degli organi interessati (in particolare i polmoni e il fegato) e portare a gravi emorragie. Gli obiettivi del trattamento comprendono quindi principalmente l'obliterazione di potenziali fonti di sanguinamento (soprattutto il naso) e, se necessario, l'eliminazione dei cortocircuiti vascolari (ad esempio nei polmoni) con tecniche chirurgiche. Vari farmaci completano queste misure.
Trattamento del sangue dal naso
Le frequenti epistassi sono particolarmente stressanti per le persone colpite. La malattia di Osler viene trattata con le seguenti misure:
Unguenti nasali e tamponamento nasale
Gli unguenti nasali possono essere usati per prevenire i frequenti epistassi associati alla malattia di Osler. Idratano il rivestimento del naso, riducendo il rischio di lacrimazione e sanguinamento. In caso di sanguinamento acuto e abbondante, può essere necessario un tamponamento nasale. Un tamponamento è un riempitivo che viene inserito nella narice per fermare l'emorragia. Può essere di diversi materiali, ma dovrebbe essere facile da staccare dalla mucosa nasale. I tamponamenti sviluppati appositamente per il sangue dal naso sono disponibili in farmacia.
Coagulazione
Se il sangue dal naso non può essere adeguatamente trattato con unguenti e tamponamenti, i vasi sanguigni dilatati nel naso possono essere cancellati con una procedura laser o elettrica. Tuttavia, questo può danneggiare il setto nasale, che a sua volta può portare a forti emorragie.
Innesto di pelle
Se la parete nasale è quasi completamente permeata dalla vasodilatazione tipica del morbo di Osler, si può effettuare un innesto cutaneo. In primo luogo, la mucosa nasale viene rimossa e quindi sostituita con la pelle della coscia o con la mucosa orale. Con questa procedura, il sangue dal naso scompare in modo relativamente affidabile. Tuttavia, può verificarsi un naso secco con croste e croste e una perdita dell'olfatto.
Chiusura nasale operativa
Se i sintomi sono estremamente pronunciati, il naso può essere completamente chiuso chirurgicamente. Questo impedisce il verificarsi di epistassi. Tuttavia, le persone colpite devono respirare con la bocca per il resto della loro vita. Questa procedura è adatta principalmente alle persone con la malattia di Osler che devono assumere farmaci per fluidificare il sangue e che difficilmente riescono a fermare un'emorragia dal naso.
Farmaco
Se i pazienti con malattia di Osler soffrono di epistassi ricorrenti, può essere utile anche la terapia farmacologica. Ad esempio, viene preso in considerazione il principio attivo acido tranexamico, che viene assunto per via orale sotto forma di compresse. L'acido tranexamico impedisce ai coaguli di sangue che si formano quando i coaguli di sangue si dissolvono nuovamente.
Trattamento dei sintomi del fegato
Il coinvolgimento del fegato nella malattia di Osler deve essere trattato con farmaci il più a lungo possibile per evitare interventi chirurgici a causa dell'alto rischio di sanguinamento. Ad esempio, i beta-bloccanti possono abbassare un'ipertensione esistente nella vena porta. Ulteriori opzioni terapeutiche dipendono dai disturbi individuali. La chiusura endoscopica dei vasi epatici alterati o, in casi estremi, un trapianto di fegato sono associati a rischi elevati e pertanto non dovrebbero essere eseguiti nella malattia di Osler.
Trattamento dei sintomi del tratto gastrointestinale
Se le teleangectasie nella regione gastrointestinale portano ad anemia (anemia), il ferro deve essere sostituito con una preparazione di capsule o un'infusione. In rari casi, sono necessarie trasfusioni di sangue per curare l'anemia. Se vengono rilevati vasi ingrossati o sanguinanti durante una colonscopia, possono essere cancellati durante la colonscopia. Ci sono anche prove che la terapia con ormoni sessuali femminili (estrogeni e gestageni) migliora l'emostasi nel tratto gastrointestinale. Questi ormoni stimolano la formazione di fattori di coagulazione nel fegato, responsabili della coagulazione del sangue. Se più fattori della coagulazione circolano nel sangue, ciò migliora l'emostasi del corpo. Tuttavia, questa opzione terapeutica è possibile solo per i pazienti con malattia di Osler dalla menopausa.
Trattamento dei sintomi polmonari
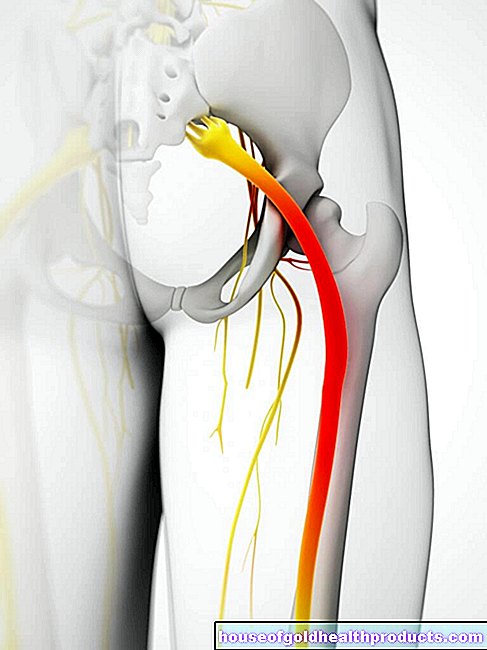
Se ci sono corti vascolari pronunciati (anastomosi) nei polmoni nella malattia di Osler, questi possono essere chiusi come parte di un esame del catetere. Per fare ciò, l'arteria femorale viene cercata nell'inguine. Con un tubicino (catetere) il medico può quindi penetrare nel sistema vascolare fino alla corrispondente modificazione vascolare. Questo è chiuso da una piccola spirale di filo o da un palloncino. Ciò non influisce sull'afflusso di sangue ai polmoni.
Trattamento dei sintomi del sistema nervoso centrale
Se i vasi sanguigni nel cervello vengono modificati in modo anomalo, possono essere trattati con misure neurochirurgiche. Le possibili opzioni di trattamento dovrebbero essere discusse con neurologi (neurologi), neurochirurghi e radiologi e sono sempre individuali.
Malattia di Osler: decorso della malattia e prognosi
Poiché la malattia di Osler è una malattia genetica, una cura in senso stretto non è possibile. Tuttavia, le misure di trattamento sintomatico presentate consentono alla maggior parte delle persone che soffrono della malattia di Osler di condurre una vita in gran parte normale. I pazienti con noti collegamenti di cortocircuito nei polmoni dovrebbero astenersi dall'immergersi solo con bombole di aria compressa, poiché le embolie gassose potenzialmente letali possono verificarsi più frequentemente.
Con regolari controlli medici, le possibili complicazioni che coinvolgono gli organi interni possono essere generalmente identificate e trattate rapidamente prima che causino i sintomi. Le malformazioni venose arteriose polmonari possono ingrandirsi con l'età e durante la gravidanza e causare gravi problemi di sanguinamento.
Nel complesso, il decorso della malattia e la prognosi non sono gli stessi in tutti i pazienti con malattia di Osler. Lo spettro delle possibili lamentele varia da lievi restrizioni a complicazioni potenzialmente letali a causa della malattia di Osler.
Tags.: fatica parto in gravidanza cura della pelle