Cancro ai polmoni
e Martina Feichter, redattrice medica e biologa Aggiornato ilMarian Grosser ha studiato medicina umana a Monaco di Baviera. Inoltre, il dottore, interessato a molte cose, ha osato fare alcune interessanti deviazioni: studiare filosofia e storia dell'arte, lavorare alla radio e, infine, anche per un Netdoctor.
Maggiori informazioni sugli esperti diMartina Feichter ha studiato biologia con una materia elettiva farmacia a Innsbruck e si è anche immersa nel mondo delle piante medicinali. Da lì non era lontano da altri argomenti medici che la affascinano ancora oggi. Si è formata come giornalista presso l'Axel Springer Academy di Amburgo e lavora per dal 2007 - prima come redattrice e dal 2012 come scrittrice freelance.
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.
Il cancro del polmone (carcinoma bronchiale) è uno dei tumori più comuni in Europa. Il principale fattore di rischio è il fumo. Il fumo passivo può anche portare al cancro ai polmoni. Il tumore maligno può essere trattato in diversi modi, tra cui la chemioterapia e la chirurgia. Tuttavia, il cancro del polmone è raramente curabile. Leggi tutto quello che c'è da sapere sul cancro ai polmoni qui!
Codici ICD per questa malattia: i codici ICD sono codici riconosciuti a livello internazionale per le diagnosi mediche. Si trovano, ad esempio, nelle lettere dei medici o nei certificati di inabilità al lavoro. C34
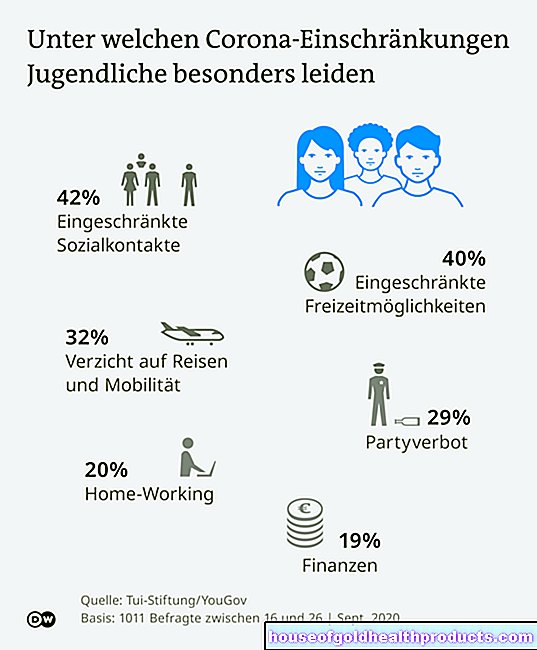
Cancro del polmone: riferimento rapido
- Sintomi: inizialmente spesso nessun sintomo o solo sintomi aspecifici (come tosse persistente, dolore toracico, affaticamento). Successivamente, ad esempio, mancanza di respiro, leggera febbre, grave perdita di peso, espettorato sanguinante.
- Principali tipi di cancro del polmone: il più comune è il cancro del polmone non a piccole cellule (con sottogruppi). Il cancro del polmone a piccole cellule è meno comune, ma più aggressivo.
- Cause: principalmente fumo. Altri fattori di rischio includono amianto, composti dell'arsenico, radon, alti livelli di inquinamento atmosferico e una dieta povera di vitamine.
- Esami: radiografie, tomografia computerizzata (TC), tomografia a risonanza magnetica (MRT), esame di campioni di tessuto (biopsie), tomografia a emissione di positroni (principalmente in combinazione con TC), esami del sangue, esame dell'espettorato, rimozione ed esame di l'"acqua del polmone" (puntura pleurica)
- Terapia: chirurgia, radioterapia, chemioterapia, eventualmente altri metodi.
- Prognosi: il cancro del polmone viene solitamente riconosciuto tardivamente ed è quindi raramente curabile.
Cancro del polmone: segni (sintomi)
Il cancro del polmone (carcinoma del polmone) spesso all'inizio non causa sintomi o solo sintomi aspecifici. Questi includono affaticamento, tosse o dolore al petto. Tali disturbi possono anche avere molte altre cause, come il raffreddore o la bronchite. Pertanto, il cancro del polmone spesso non viene rilevato nelle sue fasi iniziali. Questo poi complica la terapia.
Segni più pronunciati causano il cancro ai polmoni in fase avanzata. Quindi, ad esempio, possono verificarsi una rapida perdita di peso, espettorato sanguinante e mancanza di respiro.
Se il cancro del polmone ha già formato insediamenti figlie (metastasi) in altre parti del corpo, di solito ci sono sintomi aggiuntivi. Ad esempio, le metastasi nel cervello possono danneggiare i nervi. Le possibili conseguenze sono mal di testa, nausea, disturbi della vista e dell'equilibrio o persino paralisi. Se le cellule tumorali hanno attaccato le ossa, può verificarsi dolore simile all'osteoartrite.
Maggiori informazioni sui diversi segni di cancro ai polmoni nell'articolo Cancro al polmone: sintomi.
Cancro del polmone: fasi
Il cancro del polmone, come qualsiasi altro cancro, si verifica quando le cellule degenerano. In questo caso, sono cellule del tessuto polmonare. Le cellule degenerate si moltiplicano in maniera incontrollata e spostano i tessuti sani nel loro ambiente. Successivamente, le singole cellule tumorali possono diffondersi attraverso i vasi sanguigni e linfatici del corpo. Spesso poi formano un tumore figlia (metastasi) altrove.
Il cancro del polmone può quindi essere progredito in gradi diversi. Si parla, ad esempio, di uno stadio precoce o, nel peggiore dei casi, di un cancro ai polmoni allo stadio terminale. Ma questi non sono termini esattamente definiti. I medici utilizzano quindi principalmente la cosiddetta classificazione TNM: consente di descrivere con precisione le singole fasi del cancro del polmone. Questo è importante perché il trattamento e l'aspettativa di vita di un paziente dipendono dallo stadio del cancro ai polmoni.
Cancro del polmone: classificazione TNM
Lo schema TNM è un sistema internazionale per descrivere la diffusione di un tumore. Dice:
- "T" per le dimensioni del tumore
- "N" per infestazione linfonodale (Nodi lymphatici)
- "M" per la presenza di metastasi
A ciascuna di queste tre categorie viene assegnato un valore numerico. Mostra quanto è avanzato il cancro di un paziente.
L'esatta classificazione TNM nel cancro del polmone è complessa. La seguente tabella ha lo scopo di fornire una panoramica di massima:
|
TNM |
Carattere del tumore alla diagnosi |
Osservazioni |
|
Tis |
Carcinoma in situ ("tumore in atto") |
Forma di cancro precoce: il tumore è ancora limitato alla sua origine, cioè non è ancora cresciuto nel tessuto circostante. |
|
T1 |
Il diametro massimo del tumore è di 3 cm, circondato da tessuto polmonare o membrana polmonare e il bronco principale non è interessato. |
I bronchi principali sono i primi rami della trachea nei polmoni. T1 può essere specificato in modo ancora più preciso ed è quindi suddiviso in:
|
|
T2
|
Il diametro maggiore del tumore è superiore a 3 e massimo 5 cm OPPURE il bronco principale è interessato OPPURE la membrana polmonare è interessata OPPURE il tumore è parzialmente collassato (atelettasia) o parzialmente o completamente infiammato |
Ulteriore suddivisione in:
|
|
T3 |
Il diametro maggiore del tumore è di almeno 5 cm e massimo 7 cm OPPURE la parete toracica interna (compresa la membrana polmonare), il nervo frenico o il pericardio è interessato OPPURE è presente un nodulo tumorale aggiuntivo nello stesso lobo polmonare del tumore primario | |
|
T4 |
Il diametro maggiore del tumore è > 7 cm OPPURE altri organi sono interessati (ad es. diaframma, cuore, vasi sanguigni, trachea, esofago, corpo vertebrale) OPPURE è presente un nodulo tumorale aggiuntivo in un altro lobo del polmone | |
|
N0 |
nessun coinvolgimento linfonodale | |
|
N1 |
Coinvolgimento dei linfonodi dello stesso lato (corpo) del tumore (omolaterale), dei linfonodi intorno ai bronchi (peribronchiale) e/o dei linfonodi della radice del polmone dello stesso lato |
Radice polmonare = punto di ingresso dei vasi polmonari e dei bronchi principali nei polmoni |
|
N2 |
Coinvolgimento dei linfonodi nel mediastino e/o all'uscita dei due bronchi principali dallo stesso lato |
Mediastino = spazio tra i due polmoni |
|
N3 |
Coinvolgimento dei linfonodi nel mediastino o all'uscita dei due bronchi principali sul lato opposto (controlaterale), coinvolgimento dei linfonodi sul collo o sopra la clavicola dallo stesso lato o dal lato opposto | |
|
M0 |
Nessuna metastasi a distanza (s) | |
|
M1 |
Metastasi a distanza presenti |
A seconda del grado di metastasi, ulteriore suddivisione in 3 (carcinoma polmonare non a piccole cellule) o 2 (carcinoma polmonare a piccole cellule): M1a, M1b, (M1c) |
Dopo T e N può esserci una "X" invece di un numero (TX, NX). Ciò significa che il rispettivo aspetto (T = dimensione del tumore, N = coinvolgimento linfonodale) non può essere valutato.
Le diverse fasi del cancro del polmone
Come accennato in precedenza, la classificazione TNM determina lo stadio del cancro del polmone. Viene fatta una distinzione tra le seguenti fasi, per cui vale quanto segue: Più alto è lo stadio, più avanzata è la malattia:
Stadio del cancro del polmone 0
Questo stadio corrisponde alla classificazione Tis N0 Mo. Ciò significa: Esiste una forma precoce di cancro che è ancora limitata al suo tessuto originale (carcinoma in situ). I linfonodi non sono coinvolti e non ci sono nemmeno metastasi a distanza.
Cancro ai polmoni in stadio I
Questa fase si divide in A e B:
Lo stadio IA corrisponde a una classificazione di T1 N0 M0. Ciò significa che il tumore polmonare maligno ha un diametro massimo di tre centimetri, è circondato da tessuto polmonare o membrana polmonare e il bronco principale non è interessato. Non sono inoltre presenti coinvolgimento linfonodale e metastasi a distanza.
A seconda della classificazione più precisa delle dimensioni del tumore - come T1a (mi) o T1c - lo stadio IA viene ulteriormente suddiviso in IA1, IA2 e IA3.
Nello stadio IB, il tumore ha una classificazione di T2a N0 M0: ha un diametro compreso tra tre e un massimo di quattro centimetri, non ha linfonodi interessati né si è diffuso ad altri organi o tessuti.
Nello stadio I, il cancro del polmone ha la prognosi migliore ed è spesso ancora curabile.
Cancro del polmone in stadio II
Anche qui si distingue tra A e B:
Lo stadio IIA comprende i tumori polmonari della classificazione T2b N0 M0: il tumore ha un diametro superiore a quattro e un massimo di cinque centimetri. Non sono coinvolti linfonodi e non si rilevano metastasi a distanza.
Lo stadio IIB comprende tumori di classificazione dimensionale T1 (a-c) con coinvolgimento linfonodale di tipo N1, ma senza metastasi a distanza (M0).
A questo stadio tumorale sono assegnati anche i tumori di classificazione dimensionale T2 (a o b) con interessamento linfonodale di tipo N1 e senza metastasi a distanza (M0).
Lo stesso vale per i tumori più grandi della classificazione T3, se non sono ancora stati colpiti linfonodi (N0) e non si sono formate metastasi a distanza (M0).
Anche nella fase II, il cancro del polmone è ancora curabile in alcuni casi. Il trattamento è un po' più complesso e l'aspettativa di vita statistica del paziente è già inferiore rispetto allo stadio I.
Stadio III del cancro del polmone
La fase III è ulteriormente suddivisa in A, B e C:
Nello stadio IIIA i tumori hanno le seguenti classificazioni:
- T1 da a a c N2 M0
- T2 aob N2 M0
- T3 N1 M0
- T4 N0 M0
- T4 N1 M0
Lo stadio IIIB include le seguenti classificazioni dei tumori:
- T1 da a a c N3 M0
- T2 aob N3 M0
- T3 N2 M0
- T4 N2 M0
Lo stadio IIIC comprende i tumori della seguente classificazione:
- T3 N3 M0
- T4 N3 M0
In parole povere, i tumori di qualsiasi dimensione appartengono al cancro del polmone in stadio III non appena i linfonodi sono colpiti (a vari livelli) ma non si sono ancora formate metastasi a distanza. Per quanto riguarda il coinvolgimento linfonodale, c'è un'eccezione: tumori molto grandi sono assegnati a questo stadio anche senza coinvolgimento linfonodale (T4 N0 M0) - più precisamente allo stadio IIIA.
Nello stadio III, il cancro del polmone è così avanzato che i pazienti possono essere curati solo in rari casi.
Cancro del polmone in stadio IV
L'aspettativa di vita e le possibilità di guarigione sono molto basse in questa fase perché qui la malattia è molto avanzata: il tumore ha già metastatizzato (M1). La dimensione del tumore e il coinvolgimento dei linfonodi non giocano più un ruolo - possono variare (ogni T, ogni N). A seconda dell'estensione della metastasi (M1 da a a c), viene fatta una distinzione tra gli stadi IVA e IVB.
In ogni caso, per il cancro del polmone in stadio IV è possibile solo una terapia palliativa - trattamento con l'obiettivo di alleviare i sintomi e prolungare il tempo di sopravvivenza.
Le quattro fasi del cancro del polmone
Carcinoma polmonare a piccole cellule: classificazione alternativa
I medici distinguono tra due grandi gruppi di cancro del polmone: il cancro del polmone a piccole cellule e il cancro del polmone non a piccole cellule (vedi sotto). Entrambi possono essere suddivisi in fasi secondo la suddetta classificazione TNM e trattati in base a tale classificazione.
Tuttavia, il sistema TNM mostrato sopra è stato sviluppato principalmente per il carcinoma polmonare non a piccole cellule (molto più comune). Per il carcinoma polmonare a piccole cellule, tuttavia, non esistono quasi studi sul trattamento del tumore basati sul sistema TNM.
Invece, la maggior parte degli studi disponibili ha esaminato strategie di trattamento basate su una diversa classificazione del carcinoma polmonare a piccole cellule:
- "malattia molto limitata": questa categoria corrisponde alle classificazioni TNM T1 / 2 con N0 / 1 e M0. Solo il 5% circa dei pazienti presenta questa fase iniziale della malattia al momento della diagnosi.
- "malattia limitata": Corrisponde a T3 / 4 con N0 / 1 e M0 o da T1 a T4 con N2 / N3 e M0. Circa il 25-35% di tutti i casi di cancro del polmone a piccole cellule viene rilevato in questa fase.
- "Malattia estesa": include tutti i carcinomi polmonari a piccole cellule che hanno già formato metastasi a distanza (M1), indipendentemente dalle dimensioni del tumore (ogni T) e dal coinvolgimento linfonodale (ogni N). Nella stragrande maggioranza dei pazienti (dal 60 al 70 percento), il tumore è già in questa fase avanzata al momento della diagnosi.
Cancro del polmone: trattamento
Il trattamento del cancro del polmone è molto complicato. È adattato individualmente a ciascun paziente: dipende soprattutto dal tipo e dalla diffusione del cancro ai polmoni. Anche l'età e lo stato di salute generale del paziente giocano un ruolo importante nella pianificazione della terapia.
Se il trattamento mira a curare il cancro del polmone, si chiama terapia curativa. I pazienti che non possono più curare ricevono una terapia palliativa. Dovrebbe prolungare il più possibile la vita del paziente e alleviare i suoi sintomi.
Medici di diverse specialità in un ospedale si consigliano a vicenda sulla strategia di trattamento finale. Questi includono, ad esempio, radiologi, chirurghi, internisti, specialisti in radiazioni e patologi. In riunioni regolari ("comitati dei tumori") cercano di trovare la migliore terapia per il cancro del polmone per un paziente.
Esistono essenzialmente tre approcci terapeutici che possono essere utilizzati singolarmente o in combinazione:
- Chirurgia per rimuovere il tumore
- Chemioterapia con farmaci speciali contro le cellule in rapida crescita (come le cellule tumorali)
- Irradiazione del tumore (radioterapia)
Esistono anche alcuni nuovi approcci terapeutici, ad esempio con farmaci mirati che attaccano direttamente le cellule tumorali. Tali nuove procedure sono possibili solo per alcuni pazienti.
Tumore al polmone: intervento chirurgico
Il cancro del polmone di solito ha una reale possibilità di cura solo se può essere operato.Il chirurgo cerca di rimuovere completamente il tessuto polmonare canceroso. Taglia anche un bordo di tessuto sano. È così che vuole assicurarsi che nessuna cellula cancerosa venga lasciata indietro. A seconda dell'estensione del carcinoma bronchiale, vengono rimossi uno o due lobi polmonari (lobectomia, bilobectomia) o addirittura un intero polmone (pneumonectomia).
In alcuni casi sarebbe utile asportare un intero polmone. Tuttavia, il cattivo stato di salute del paziente non lo consente. Quindi il chirurgo rimuove quanto necessario, ma il meno possibile.
Durante l'operazione vengono tagliati anche i linfonodi circostanti (dissezione linfonodale mediastinica). Puoi farlo anche se gli esami preliminari non hanno rivelato alcuna evidenza di cancro dei linfonodi. Spesso queste sono le prime stazioni di reinsediamento, che non possono essere riconosciute all'inizio.
Purtroppo in molti pazienti non c'è più alcuna prospettiva di intervento chirurgico per curare il cancro del polmone: il tumore è troppo avanzato al momento della diagnosi. In altri pazienti, il tumore sarebbe in linea di principio operabile. Tuttavia, la funzione polmonare del paziente è così scarsa che non sarebbe in grado di far fronte alla rimozione di parti dei polmoni. I medici utilizzano quindi esami speciali per verificare in anticipo se un'operazione avrebbe senso su un paziente.
Tumore al polmone: chemioterapia
Anche il cancro del polmone, come molti altri tipi di cancro, può essere trattato con la chemioterapia. Il paziente riceve farmaci che inibiscono la divisione delle cellule in rapida crescita, come le cellule tumorali. Questo può inibire la crescita del tumore. Questi principi attivi sono chiamati farmaci chemioterapici o citostatici.
La chemioterapia da sola non è sufficiente per curare il cancro ai polmoni. Sono quindi per lo più utilizzati in combinazione con altri trattamenti. Ad esempio, può essere fatto prima di un'operazione per ridurre il tumore (chemioterapia neoadiuvante). Quindi il chirurgo deve tagliare meno tessuto in seguito.
In altri casi, la chemioterapia viene eseguita dopo l'operazione: ha lo scopo di distruggere eventuali cellule tumorali che potrebbero essere ancora nel corpo (chemioterapia adiuvante).
La chemioterapia per il cancro del polmone di solito consiste in diversi cicli di trattamento. Quindi ci sono alcuni giorni in cui il medico dà al paziente i citostatici. Nel mezzo, ci sono due o tre settimane di interruzione del trattamento. Il più delle volte, il paziente riceve i principi attivi come infusione attraverso una vena. A volte i preparati vengono somministrati anche sotto forma di compresse (per via orale).
Per verificare l'effetto della chemioterapia, il paziente viene regolarmente esaminato utilizzando la tomografia computerizzata (TC). In questo modo, il medico può vedere se potrebbe aver bisogno di aggiustare la chemioterapia. Può, ad esempio, aumentare la dose di principio attivo o prescrivere un altro agente citostatico.
Cancro ai polmoni: radiazioni
Un altro approccio al trattamento del cancro del polmone è la radiazione. I pazienti con cancro del polmone di solito ricevono la radioterapia in aggiunta a un'altra forma di trattamento. Simile alla chemioterapia, le radiazioni possono avvenire prima o dopo un'operazione, ad esempio. Sono spesso usati in aggiunta alla chemioterapia. Questa si chiama chemioradioterapia.
Alcuni malati di cancro ai polmoni ricevono anche la cosiddetta radiazione profilattica del cranio. Ciò significa: il cranio viene irradiato come precauzione per prevenire lo sviluppo di metastasi cerebrali.
Nuovi approcci terapeutici per il cancro del polmone
Da diversi anni gli scienziati stanno ricercando nuovi metodi di terapia del cancro (polmone):
Nelle terapie mirate vengono somministrati farmaci che attaccano direttamente le cellule tumorali (al contrario, i citostatici = agenti chemioterapici generalmente agiscono contro le cellule in rapida crescita, che includono, ad esempio, le cellule della radice dei capelli oltre alle cellule tumorali). Ad esempio, i farmaci mirati interrompono i meccanismi che controllano la crescita delle cellule tumorali. Tuttavia, funzionano solo se le cellule tumorali hanno punti di attacco adeguati per il rispettivo farmaco - e questo non è il caso di tutti i tumori del cancro del polmone.
Un altro nuovo sviluppo sono le immunoterapie. È qui che vengono somministrati farmaci che aiutano il sistema immunitario a combattere il cancro in modo più efficace. Come con le terapie mirate, questo non funziona per tutti i pazienti. Puoi leggere di più sull'argomento nell'articolo Immunoterapia nel cancro.
Alcune di queste nuove terapie sono già state approvate per il trattamento del carcinoma polmonare avanzato non a piccole cellule. Nel caso del carcinoma polmonare a piccole cellule, finora c'è stata solo un'approvazione per un farmaco immunoterapeutico. Ulteriori nuovi approcci terapeutici sono ancora in fase di sperimentazione negli studi.
Altre misure di trattamento
Le terapie citate sono rivolte direttamente al tumore primitivo e alle possibili metastasi del cancro del polmone. Nel corso della malattia, tuttavia, possono insorgere vari disturbi e complicazioni che devono anche essere trattati:
- Fluido tra la pleura e la pleura (versamento pleurico): viene aspirato attraverso una cannula (puntura pleurica). Se il versamento continua, è possibile inserire un tubicino tra la pleura e la pleura, attraverso il quale defluisce il fluido. Rimane più a lungo nel corpo (drenaggio toracico).
- Sanguinamento nei bronchi: tale sanguinamento correlato al tumore può essere fermato, ad esempio, chiudendo in modo specifico il vaso sanguigno in questione, ad esempio come parte di una broncoscopia.
- Chiusura di vasi sanguigni o vie aeree da parte del tumore: se il tumore chiude vasi sanguigni o vie aeree, è possibile riaprirli inserendo uno stent (tubo stabilizzatore). Oppure puoi rimuovere il tessuto tumorale dalla zona interessata, ad esempio con un laser.
- Dolore tumorale: il cancro del polmone avanzato può causare un forte dolore. Il paziente riceve quindi una terapia del dolore appropriata, ad esempio antidolorifici sotto forma di compresse o iniezioni. In caso di metastasi ossee dolorose, le radiazioni possono fornire sollievo.
- Mancanza di respiro: può essere alleviato con farmaci e la somministrazione di ossigeno. Sono utili anche speciali tecniche di respirazione e il corretto posizionamento del paziente.
- grave perdita di peso: i pazienti affetti potrebbero dover essere nutriti artificialmente.
- Effetti collaterali della chemioterapia come nausea e anemia: possono essere trattati con farmaci adeguati.
Oltre a trattare i disturbi fisici, è anche molto importante che il paziente sia ben curato mentalmente. Psicologi, servizi sociali e gruppi di auto-aiuto aiutano a far fronte alla malattia. Ciò aumenta la qualità della vita del paziente. I parenti possono e devono essere inclusi nei concetti terapeutici.
-
Tumore al polmone: "Concentrarsi completamente sulla cura"
Tre domande per
Priv.-Doz. Dott. med. Benedikt Gahn,
Specialista in medicina interna, ematologia, oncologia -
1
Perché il cancro ai polmoni viene spesso diagnosticato così tardi?
Priv.-Doz. Dott. med. Benedikt Gahn
Nelle fasi iniziali, il cancro del polmone è spesso asintomatico o aspecifico. Ad esempio, potresti avvertire una tosse persistente o sentirti esausto. Complicazioni come la polmonite possono verificarsi in seguito, ma il cancro del polmone è solitamente in una fase avanzata.
-
2
Come posso sostenere il trattamento del cancro ai polmoni?
Priv.-Doz. Dott. med. Benedikt Gahn
Il cancro del polmone è una malattia aggressiva che molto spesso porta alla morte. Questo processo può essere interrotto solo se tu, il paziente, metti al primo posto la diagnostica e la terapia. Ciò significa: evitare ritardi, ad esempio dovuti ad attività del fine settimana, vacanze o soggiorni in cliniche di riabilitazione. Questo può avere conseguenze fatali. Concentrati completamente sul tuo trattamento.
-
3
Hai un consiglio speciale per le persone colpite?
Priv.-Doz. Dott. med. Benedikt Gahn
La terapia del cancro del polmone ha fatto progressi significativi negli ultimi anni. I moderni metodi molecolari consentono "terapie mirate", ovvero una terapia antitumorale mirata che è diretta solo contro le cellule tumorali ed è quindi più tollerabile ed efficace. Trova uno studio o una clinica che utilizzi questi metodi moderni nella diagnostica e nella terapia.
-
Priv.-Doz. Dott. med. Benedikt Gahn,
Specialista in medicina interna, ematologia, oncologiaDott. Gahn è il primario di oncologia presso la Paracelsus Clinic Henstedt-Ulzberg, specializzato in ematologia e oncologia interna.
Carcinoma polmonare a piccole cellule
Il trattamento per il cancro del polmone è influenzato dal tipo di tumore. A seconda di quali cellule del tessuto polmonare diventano cellule cancerose, i medici distinguono due grandi gruppi di cancro ai polmoni: uno di questi è il cancro del polmone a piccole cellule (SCLC).
Questa forma di cancro ai polmoni cresce molto rapidamente e forma tumori figli (metastasi) in altre parti del corpo in una fase precoce. Al momento della diagnosi, quindi, la malattia è generalmente ben avanzata.
Il metodo di trattamento più importante è la chemioterapia. Alcuni pazienti ricevono anche radiazioni o immunoterapia. Se il tumore è ancora molto piccolo, un'operazione può essere comunque utile.
Puoi leggere di più sullo sviluppo, il trattamento e la prognosi di questa forma di cancro del polmone nell'articolo SCLC: Small Cell Lung Carcinoma.
Carcinoma polmonare non a piccole cellule
Il cancro del polmone non a piccole cellule è il tipo più comune di cancro del polmone. È spesso abbreviato come NSCLC ("carcinoma polmonare non a piccole cellule"). A rigor di termini, il termine "carcinoma polmonare non a piccole cellule" comprende vari tipi di tumori. Questi includono adenocarcinoma e carcinoma a cellule squamose.
Quanto segue si applica a tutti i tumori polmonari non a piccole cellule: crescono più lentamente del carcinoma polmonare a piccole cellule e solo successivamente formano metastasi. Invece, non rispondono così bene alla chemioterapia.
Il trattamento d'elezione è quindi, se possibile, chirurgico: il chirurgo cerca di rimuovere completamente il tumore. Negli stadi più avanzati vengono solitamente scelte radiazioni e/o chemioterapia (come supplemento o alternativa alla chirurgia). Per alcuni pazienti possono essere presi in considerazione anche nuovi approcci terapeutici (terapie mirate, immunoterapia).
Puoi saperne di più su questa forma diffusa di cancro ai polmoni nel post NSCLC: Non-Small Cell Lung Cancer.
Tumore al polmone: cause e fattori di rischio
Il cancro del polmone si verifica quando le cellule del sistema bronchiale iniziano a crescere in modo incontrollato, presumibilmente a causa di un cambiamento genetico. I medici si riferiscono alle grandi e piccole vie aeree dei polmoni come al sistema bronchiale (bronchi e bronchioli). Il nome medico per il cancro del polmone è quindi carcinoma bronchiale. La parola "carcinoma" sta per un tumore maligno costituito dalle cosiddette cellule epiteliali. Formano il tessuto di copertura che riveste le vie aeree.
Le cellule in crescita incontrollata si moltiplicano molto rapidamente. In tal modo, spostano sempre più il tessuto polmonare sano. Inoltre, le cellule tumorali possono diffondersi attraverso i vasi sanguigni e linfatici e formare un tumore figlio altrove. Tali insediamenti sono chiamati metastasi del cancro del polmone.
Le metastasi del cancro del polmone non devono essere confuse con le metastasi polmonari: si tratta di tumori figli nei polmoni che hanno origine da tumori cancerosi in altre parti del corpo. Ad esempio, il cancro del colon e del rene spesso causano metastasi polmonari.
I cambiamenti genetici che portano allo sviluppo del cancro del polmone possono insorgere in modo completamente casuale come parte della normale divisione cellulare (senza alcun fattore scatenante riconoscibile) o possono essere innescati da fattori di rischio.
Fumo: il principale fattore di rischio
Il più importante fattore di rischio per la crescita incontrollata e maligna delle cellule nei polmoni è il fumo. Circa il 90% di tutti gli uomini con cancro ai polmoni ha fumato attivamente o lo sta ancora facendo. Nel caso delle donne, questo vale per almeno il 60 percento dei pazienti. Il rischio di malattia è tanto più alto:
- più a lungo qualcuno fuma
- prima hai iniziato a fumare
- più fumi
- più fumi passivamente
Il fumo passivo aumenta anche il rischio di cancro ai polmoni!
Attualmente, i professionisti medici presumono che di tutti questi fattori, la durata del fumo aumenta maggiormente il rischio di cancro ai polmoni.
Tuttavia, anche l'entità del consumo di tabacco gioca un ruolo importante: i medici misurano il precedente consumo di sigarette di un paziente nell'unità di anni pacchetto. Se qualcuno fuma un pacchetto di sigarette ogni giorno per un anno, questo viene conteggiato come "un pacchetto anno". Se qualcuno fuma una scatola al giorno per dieci anni o due scatole al giorno per 5 anni, sono 10 anni di pacchi ciascuno. Vale quanto segue: maggiore è il numero di confezioni, maggiore è il rischio di cancro ai polmoni.
Oltre al numero di sigarette fumate, anche il tipo di fumo gioca un ruolo: più fumo inspiri, peggio è per i polmoni. Anche il tipo di sigaretta influisce sul rischio di cancro ai polmoni: le sigarette forti o addirittura senza filtro sono particolarmente dannose.
Quindi, per proteggerti dal cancro ai polmoni, dovresti smettere di fumare! I polmoni possono quindi riprendersi, e meglio prima smetti di fumare (cioè più breve è la tua carriera di fumatore). Quindi il rischio di cancro ai polmoni diminuisce di nuovo.
Ad esempio, per gli ex fumatori maschi due anni dopo aver smesso di fumare, il rischio di cancro ai polmoni è solo 7,5 volte maggiore rispetto agli uomini che non hanno mai fumato. Smettere di fumare riduce anche il rischio di carcinoma bronchiale per le donne, ma è ancora il doppio rispetto ai non fumatori per tutta la vita.
Non importa per quanto tempo e quanto hai fumato, non è mai troppo tardi per smettere!
Altri fattori di rischio per il cancro del polmone
Oltre al fumo, ci sono altri fattori che possono aumentare il rischio di cancro ai polmoni:
- Inquinamento atmosferico: gli inquinanti atmosferici aumentano il rischio di cancro ai polmoni, in particolare la fuliggine diesel e le polveri sottili.
- altri inquinanti: l'amianto, l'arsenico ei composti dell'arsenico sono da tempo noti per essere cancerogeni. Altre sostanze come polvere di quarzo, fibre minerali artificiali (come lana di roccia), idrocarburi policiclici aromatici (IPA), diclorodimetiletere, berillio e cadmio aumentano anche il rischio di cancro ai polmoni (e altri tipi di cancro).
- Radiazioni ionizzanti: il radon è un gas radioattivo naturale che è cancerogeno e, in alcuni punti, fuoriesce sempre più dal terreno. Si accumula soprattutto nel seminterrato e al piano terra degli edifici. Tuttavia, esiste anche l'esposizione alle radiazioni per il personale di volo (radiazioni cosmiche) e durante gli esami a raggi X (radiazioni a raggi X), ad esempio.
- predisposizione genetica: in una certa misura, il cancro del polmone sembra essere ereditario. Finora, tuttavia, non è ancora in gran parte chiaro quanto siano importanti i fattori genetici e in quali pazienti contribuiscano effettivamente allo sviluppo del cancro del polmone. Presumibilmente svolgono un ruolo soprattutto nei pazienti molto giovani. La predisposizione genetica potrebbe, ad esempio, rendere le persone colpite più suscettibili alle influenze che danneggiano i polmoni (come il fumo).
- Infezioni e lesioni: le cicatrici nel tessuto polmonare, che possono verificarsi a causa di infezioni (ad es. tubercolosi) o lesioni, aumentano il rischio di cancro. Si sta anche discutendo se l'agente patogeno dell'AIDS HIV e il papillomavirus umano (HPV) promuovono lo sviluppo del cancro ai polmoni, direttamente o attraverso un'altra connessione.
- Dieta a basso contenuto di vitamine: sembra che mangiare poca frutta e verdura aumenti il rischio di cancro ai polmoni. Questo è particolarmente vero per i fumatori. L'assunzione di integratori vitaminici non è però un'alternativa: tali integratori sembrano aumentare ulteriormente il rischio di cancro ai bronchi, soprattutto nei fumatori.
Se più di questi fattori sono presenti contemporaneamente, le probabilità di cancro ai polmoni non solo si sommano: anzi, il rischio della malattia aumenta molte volte. Ad esempio, l'elevato inquinamento atmosferico aumenta il rischio di cancro ai polmoni nei fumatori molto più che nei non fumatori.
A volte la causa del cancro ai polmoni non può essere trovata. Si parla poi di una malattia idiopatica. Di tutti i tipi di cancro ai polmoni, il più comune è quello noto come adenocarcinoma. Questa è una forma di cancro del polmone non a piccole cellule.
Tumore al polmone: esami e diagnosi
La diagnosi di cancro ai polmoni è spesso tardiva. Sintomi come tosse persistente, dolore toracico e mancanza di respiro spesso non sono riconosciuti come possibili segni di cancro ai polmoni, specialmente dai fumatori - la maggior parte dei pazienti semplicemente incolpa il fumo. Altri sospettano che dietro i sintomi ci sia un forte raffreddore, bronchite o polmonite. Solo gli esami medici poi rivelano il sospetto di carcinoma bronchiale.
Il primo punto di contatto per eventuali sintomi di cancro ai polmoni è il medico di famiglia. Se necessario, indirizzerà il paziente a specialisti, ad esempio uno specialista in raggi X (radiologo), pneumologo (pneumologo) o specialista in cancro (oncologo). Per poter fare la diagnosi di cancro del polmone, sono necessari un'indagine dell'anamnesi, esami fisici e vari esami basati sull'apparato.
Anamnesi ed esame fisico
Innanzitutto, in una conversazione con il paziente, il medico crea la storia medica del paziente (anamnesi): presenta sintomi come mancanza di respiro o dolore toracico descritti in dettaglio. Chiede anche sui fattori di rischio per il cancro ai polmoni. Ad esempio, chiede se il paziente fuma o lavora con materiali come amianto o composti di arsenico.
Anche le informazioni su possibili malattie preesistenti o sottostanti come la BPCO o la bronchite cronica sono importanti per la diagnosi del cancro del polmone. I pazienti devono anche informare il medico se la loro famiglia ha avuto casi di cancro ai polmoni.
Dopo la discussione sull'anamnesi, il medico esaminerà attentamente il paziente fisicamente. Tra le altre cose, tocca e ascolta i polmoni del paziente e misura la pressione sanguigna e il polso. L'esame può fornire possibili indizi sulla causa dei sintomi. Inoltre, il medico può valutare meglio lo stato di salute generale del paziente.
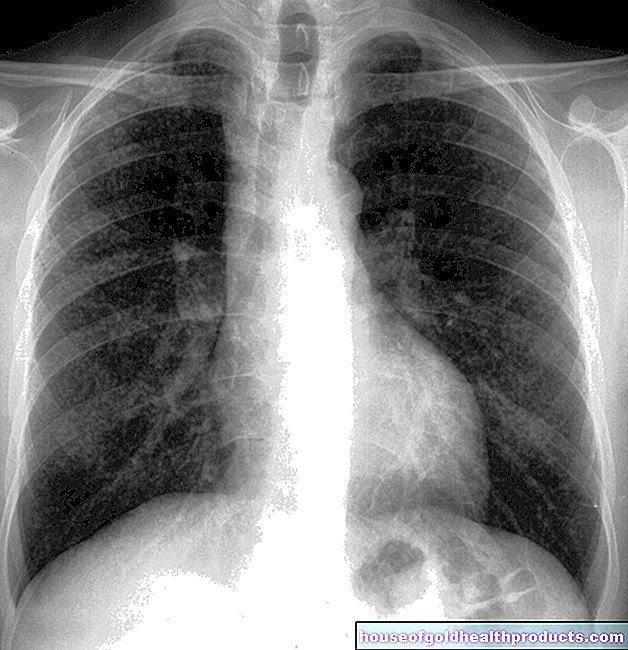
roentgen
Utilizzando una radiografia del torace (radiografia del torace), il medico può già rilevare i cambiamenti nel tessuto polmonare. Se si sospetta un cancro ai polmoni, il passo successivo è la tomografia computerizzata (TC).
Il medico esegue una radiografia del torace del paziente su due piani, cioè dalla parte anteriore e laterale.
Tomografia computerizzata (TC)
La tomografia computerizzata fornisce immagini dettagliate della sezione trasversale dei polmoni in alta risoluzione. Questo è possibile con l'aiuto dei raggi X, che sono molto più dosati di un normale esame a raggi X. Inoltre, al paziente viene somministrato in anticipo un agente di contrasto. In questo modo le varie strutture tissutali possono essere meglio rappresentate.
Il medico può utilizzare la TC per valutare i cambiamenti polmonari sospetti meglio delle immagini a raggi X. Questo può confermare il sospetto di cancro ai polmoni.
Esame di campioni di tessuto (biopsia)
Per essere sicuri che un'area sospetta nel tessuto polmonare sia effettivamente un carcinoma bronchiale, è necessario rimuovere un piccolo pezzo di tessuto ed esaminarlo al microscopio. A seconda della posizione dell'area sospetta, vengono utilizzati diversi metodi:
In un campione di polmone (broncoscopia), uno strumento a forma di tubo con una minuscola telecamera e una fonte di luce sulla punta (endoscopio) viene inserito attraverso la bocca o il naso nella trachea del paziente e ulteriormente nei bronchi. Ciò consente al medico di guardare all'interno dei polmoni. Un tumore può spesso essere visto otticamente. Inoltre, il medico può prelevare campioni di tessuto e secrezioni dai polmoni tramite l'endoscopio con l'aiuto di strumenti fini per analizzarli in modo più preciso.
Se è difficile o impossibile raggiungere il tessuto sospetto attraverso i bronchi, il medico esegue la cosiddetta agoaspirazione transtoracica: qui punge dall'esterno tra le costole con un ago molto sottile. Sotto controllo TC, mostra la punta dell'ago nell'area polmonare sospetta. Quindi aspira (aspira) un po' di tessuto attraverso l'ago.
In alcuni pazienti la broncoscopia e l'agoaspirato transtoracico non sono possibili, oppure entrambi gli esami non danno un risultato chiaro. Potrebbe quindi essere necessaria una biopsia chirurgica: o il chirurgo apre il torace con un'incisione più ampia (toracotomia) e preleva un campione del tessuto sospetto. Oppure pratica piccole incisioni nel torace, attraverso le quali introduce una piccola telecamera e strumenti fini per la rimozione dei tessuti (toracoscopia video-assistita, VATS).
Indipendentemente dal modo in cui viene eseguita la rimozione del tessuto, il campione di tessuto rimosso viene esaminato al microscopio. Di norma, solo poche cellule possono essere utilizzate per dire se c'è un cancro ai polmoni e, in caso affermativo, quale tipo di tumore (diagnostica citologica). Solo in casi particolari è necessario esaminare sezioni di tessuto più grandi (diagnosi istologica).
Indagine sulla diffusione del tumore (stadiazione)
Una volta che la diagnosi di cancro ai polmoni è stata fatta, il passo successivo è quello di esaminare la sua diffusione nel corpo. I medici si riferiscono a questa sezione dell'esame come stadiazione. Solo attraverso tale stadiazione il carcinoma bronchiale può essere classificato secondo la classificazione TNM.
La messa in scena si compone di tre fasi:
- Esame delle dimensioni del tumore (stato T)
- Esame del coinvolgimento linfonodale (stato N)
- Ricerca metastasi (stato M)
Esame del tumore primitivo (stato T)
Innanzitutto si esamina la dimensione del tumore da cui ha origine il tumore al polmone (tumore primario). A tale scopo, al paziente viene somministrato un mezzo di contrasto prima che il torace e l'addome superiore vengano esaminati mediante tomografia computerizzata (TC). L'agente di contrasto si accumula principalmente nel tessuto tumorale per un breve periodo e provoca un segno sull'immagine TC. Ciò consente al medico di valutare l'estensione del tumore primario.
Se l'esame TC non è sufficientemente conclusivo, vengono utilizzati altri metodi. Questo può essere, ad esempio, un esame ecografico del torace (ecografia del torace) o una tomografia a risonanza magnetica (MRT) - nota anche come tomografia a spin interno.
Esame del coinvolgimento linfonodale (stato N)
Per poter pianificare in modo ottimale la terapia, il medico deve sapere se il cancro del polmone ha già colpito i linfonodi. Anche l'esame con la tomografia computerizzata (TC) aiuta in questo caso. Qui viene spesso utilizzata una tecnica speciale: la cosiddetta FDG-PET / CT. Questa è una combinazione di tomografia a emissione di positroni (PET) e TC:
La tomografia a emissione di positroni (PET) è un esame di medicina nucleare. Una piccola quantità di una sostanza radioattiva viene prima iniettata in una vena del paziente sdraiato. Il FDG-PET / CT è FDG. Questo è uno zucchero semplice marcato radioattivamente (fluorodesossiglucosio). Si distribuisce nell'organismo e si accumula in particolare nei tessuti con maggiore attività metabolica, ad esempio nei tessuti cancerosi. Durante questo periodo, il paziente deve rimanere il più calmo possibile. Dopo circa 45 (fino a 90) minuti, viene eseguita la scansione PET/TC per visualizzare la distribuzione di FDG nel corpo:
La fotocamera PET può mostrare molto bene la diversa attività metabolica nei diversi tessuti. Aree particolarmente attive (come le cellule tumorali nei linfonodi o nelle metastasi) letteralmente "brillano" sull'immagine PET. Tuttavia, la PET non può visualizzare anche ossa, organi e altre strutture del corpo. Questo viene fatto quasi contemporaneamente dalla tomografia computerizzata (TC) - la fotocamera PET e la TC sono combinate in un unico dispositivo. Consente una rappresentazione molto precisa delle varie strutture anatomiche. In combinazione con l'esatta mappatura dell'attività metabolica, i focolai di cancro possono essere localizzati con precisione.
Utilizzando FDG-PET / CT, le metastasi del cancro del polmone nei linfonodi e negli organi e nei tessuti più lontani possono essere visualizzate in modo molto preciso. Per essere al sicuro, il medico può prelevare un campione di tessuto dalle aree sospette ed esaminarlo per le cellule tumorali (biopsia).
Ricerca metastasi (stato M)
La diffusione delle cellule tumorali ad altri organi è un grave problema nel cancro del polmone. Le metastasi sono particolarmente comuni nel fegato e nel cervello, così come nelle ossa e nelle ghiandole surrenali. In linea di principio, tuttavia, qualsiasi struttura corporea può essere attaccata dalle cellule cancerose. Il cancro ai polmoni che si è già diffuso non è più considerato curabile.
Con lo speciale esame FDG-PET/TC sopra descritto, le metastasi possono essere rilevate in qualsiasi parte del corpo. Al fine di trovare possibili insediamenti nel cervello, il cranio viene anche esaminato utilizzando la risonanza magnetica (MRI).
FDG-PET/TC non è possibile in alcuni pazienti. L'alternativa è quindi una tomografia computerizzata o un esame ecografico del tronco e, in aggiunta, una cosiddetta scintigrafia scheletrica (scintigrafia ossea). Sono possibili anche immagini MRI di tutto il corpo.
Se necessario, per la stadiazione possono essere utilizzati anche altri metodi di esame, come l'esame endoscopico della cavità pleurica (toracoscopia).
Analisi del sangue
Non esistono esami del sangue che possono essere utilizzati per diagnosticare in modo affidabile il cancro ai polmoni. Tuttavia, i cosiddetti marcatori tumorali possono essere determinati nel sangue. Si tratta di sostanze il cui livello ematico può essere aumentato in caso di malattia di Kresber. Questo perché i marcatori tumorali sono prodotti in misura maggiore dalle cellule tumorali stesse o dal corpo in risposta al cancro. Nel cancro del polmone, ad esempio, i marcatori tumorali enolasi specifica del neurone (NSE) e CYFRA 21-1 possono essere aumentati.
La misurazione dei marcatori tumorali svolge solo un ruolo subordinato nella diagnosi del cancro del polmone e qui non è raccomandata di routine. I valori misurati da soli non sono significativi: da un lato, i produttori di tumori non possono essere rilevati in tutti i pazienti e, dall'altro, a volte possono essere trovati anche nel sangue di persone sane.
I marcatori tumorali sono più rilevanti quando si valuta il decorso della malattia: la concentrazione di marcatori tumorali nel sangue può fornire alla specie indizi sulla velocità di crescita del tumore o sulla ricomparsa delle cellule tumorali dopo il trattamento.
Esame dell'espettorato
L'espettorato che un paziente espelle dai polmoni può essere controllato per la presenza di cellule tumorali. Questo metodo viene utilizzato principalmente quando non è possibile prelevare un campione di tessuto (ad esempio perché il paziente è in cattive condizioni di salute).
Se l'espettorato è normale, ciò non significa necessariamente che non vi sia alcun cancro ai polmoni. L'esame dell'espettorato serve maggiormente a confermare un sospetto esistente.
Esame dell'acqua polmonare
L'"acqua polmonare" si forma spesso nei pazienti con cancro ai polmoni. Ciò significa che più fluido si raccoglie tra la pleura e la pleura. Tale versamento pleurico può avere anche altre cause. Per chiarimenti, il medico preleverà un campione del versamento attraverso un sottile ago cavo (puntura pleurica) e lo esaminerà al microscopio. In questo modo può determinare cosa ha causato l'effusione.
Esistono esami di screening per il cancro ai polmoni?
I test di screening generali, come quelli utilizzati per il cancro al seno, al colon o alla pelle, sono difficili per il cancro ai polmoni. Ad esempio, potresti eseguire regolarmente radiografie del torace o esaminare l'espettorato per le cellule tumorali. Tali esami preventivi sono o troppo imprecisi o troppo sensibili (potrebbero quindi dar luogo a un sospetto infondato di cancro). Inoltre, regolari esami radiografici o TC significano l'esposizione alle radiazioni per la persona interessata.
Tuttavia, le persone ad alto rischio di cancro ai polmoni potrebbero beneficiare di controlli medici preventivi, ad esempio i fumatori e le persone che hanno contatti professionali con sostanze cancerogene. Ad esempio, sono stati condotti studi in cui i pazienti ad alto rischio sono stati regolarmente esaminati utilizzando la tomografia computerizzata (TC) a bassa dose di radiazioni (TC a basso dosaggio). In questo modo, ad esempio, il cancro bronchiale potrebbe essere rilevato prima nei forti fumatori. Ma questo deve ancora essere studiato in modo più dettagliato.
Tuttavia, le attuali linee guida raccomandano già lo screening annuale del cancro del polmone con TC a basso dosaggio per alcuni gruppi a rischio (ad esempio forti fumatori di età pari o superiore a 55 anni). Tuttavia, questa diagnosi precoce non fa (ancora) parte del catalogo legale delle prestazioni dell'assicurazione sanitaria, quindi deve essere pagata di tasca propria.
Cancro del polmone: decorso della malattia e prognosi
Esiste uno speciale piano di assistenza post-operatoria per i pazienti che hanno ricevuto una terapia con l'intenzione di guarire (terapia curativa). Dopo aver completato il trattamento, le persone colpite dovrebbero andare in ospedale per controlli regolari. Le immagini radiografiche e TC regolari sono particolarmente importanti. Il medico valuterà ciascuno di questi rispetto alle ultime registrazioni del paziente.
Anche i pazienti che non dovrebbero più guarire vengono regolarmente esaminati dal medico. In questo modo, si può determinare se la terapia palliativa allevia sufficientemente i sintomi o se potrebbe essere necessario adattarla.
Tumore al polmone: prognosi
Nel complesso, il cancro del polmone ha una prognosi infausta: il cancro del polmone viene scoperto in molti pazienti solo quando la malattia è ben avanzata. Una cura spesso non è più possibile. Se il cancro ai polmoni viene scoperto nelle prime fasi, potresti essere in grado di operare. Dopo un po', però, spesso si forma un nuovo tumore canceroso (ricaduta = ricaduta).
Proprio perché le possibilità di cura sono così scarse, è importante non aumentare inutilmente il rischio di cancro ai polmoni. Il fattore più importante che ognuno ha nelle proprie mani è il fumo. Chi si astiene dal fumo o non inizia nemmeno a fumare riduce significativamente il proprio rischio personale di carcinoma bronchiale. La prognosi e il decorso di un cancro ai polmoni esistente possono anche essere migliorati smettendo di fumare.
Cancro del polmone: aspettativa di vita
Le persone con diagnosi di cancro ai polmoni spesso si chiedono: "Quanto tempo vivrò?" Non è facile per il medico rispondere a questa domanda. L'aspettativa di vita con il cancro del polmone dipende da vari fattori:
Ad esempio, gioca un ruolo importante quanto è avanzato il tumore al momento della diagnosi. Il cancro del polmone viene spesso scoperto tardi, il che ha un effetto negativo sull'aspettativa di vita del paziente. Il tipo di tumore ha anche un impatto sulla sopravvivenza: i carcinomi polmonari non a piccole cellule crescono più lentamente dei carcinomi a piccole cellule. Quindi generalmente hai una prognosi migliore.
Anche lo stato di salute generale è importante: se, ad esempio, la funzione cardiaca e polmonare di un paziente è notevolmente indebolita, alcune forme di trattamento possono essere eseguite solo in misura limitata o per niente. Ciò può ridurre significativamente l'aspettativa di vita dei malati di cancro ai polmoni.
Per maggiori informazioni sull'aspettativa di vita e sulle possibilità di guarigione dal cancro del polmone, vedere il testo Cancro al polmone: speranza di vita.
Informazioni aggiuntive:
Linee guida:
- Linea guida S3 "Prevenzione, diagnosi, terapia e post-terapia del cancro del polmone" della Società tedesca di pneumologia e medicina respiratoria e.V. e della Società tedesca per il cancro (dal 2018)
Gruppi di auto aiuto:
- Associazione federale per il cancro del polmone di autoaiuto e.V.: http://www.bundesverband-selbsthilfe-lungenkrebs.de/
- Cancro polmonare autosufficiente: http://www.selbsthilfe-lungenkrebs.de
- German Cancer Aid e.V.: https://www.krebshilfe.de/helfen/rat-hilfe/selbsthilfe/
- Forum sul cancro del polmone Austria: http://lungenkrebsforum-austria.at/
- Lung League Svizzera: www.lungenliga.ch
Tags.: anatomia cura dei piedi desiderio insoddisfatto di avere figli