Iperplasia prostatica benigna
Marian Grosser ha studiato medicina umana a Monaco di Baviera. Inoltre, il dottore, interessato a molte cose, ha osato fare alcune interessanti deviazioni: studiare filosofia e storia dell'arte, lavorare alla radio e, infine, anche per un Netdoctor.
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.L'iperplasia prostatica benigna (IPB) si riferisce all'ingrossamento benigno della ghiandola prostatica (prostata). Gli uomini più anziani sono particolarmente colpiti. Con l'aumento dell'allargamento della prostata, di solito ci sono sintomi spiacevoli durante la minzione. Gli stadi più leggeri dell'iperplasia prostatica benigna vengono prima trattati con farmaci e, se ci sono sintomi o complicanze pronunciati, viene eseguito un intervento chirurgico. Leggi di più sull'iperplasia prostatica benigna qui.
Codici ICD per questa malattia: i codici ICD sono codici riconosciuti a livello internazionale per le diagnosi mediche. Si trovano, ad esempio, nelle lettere dei medici o nei certificati di inabilità al lavoro. N40

Iperplasia prostatica benigna: descrizione
L'iperplasia prostatica benigna (IPB) descrive un ingrossamento benigno della prostata. "Benigno" significa che sebbene vi sia un aumento del numero di cellule nella prostata, non è così aggressivo e incontrollato come con la crescita maligna (cancro). Il tessuto in aumento nell'iperplasia prostatica benigna non cresce in altre strutture e non si diffonde. Quindi non ci sono tumori figlie (metastasi) come nel cancro alla prostata.
L'iperplasia prostatica benigna non è né una forma di cancro né un suo precursore. Tuttavia, l'aumento del volume dell'organo si traduce in un aumento dei reclami per le persone colpite.
Posizione e anatomia della prostata
La ghiandola prostatica assomiglia a una castagna per forma e dimensioni. Si trova appena sotto la vescica urinaria e davanti al retto. In condizioni normali pesa tra 20 e 25 grammi, al contrario, con iperplasia prostatica benigna pronunciata, pesa fino a 150 grammi.
La sezione più alta dell'uretra attraversa la prostata. Inoltre, il dotto deferente (trasporta lo sperma dai testicoli) e il dotto della ghiandola vescicolare (produce secrezione per l'eiaculato) si uniscono nella prostata per formare il cosiddetto canale di nebulizzazione. Questo si apre anche nell'uretra all'interno della prostata. I dotti deferenti, le ghiandole delle vescicole e i tubuli sono creati in coppia.
La prostata può essere divisa in tre zone dall'interno verso l'esterno:
La zona più interna (zona del mantello periuretrale o zona di transizione) circonda direttamente l'uretra. Ci sono piccole ghiandole secretorie in esso. La "zona interna" segue come livello successivo. Costituisce circa un quarto della massa totale della prostata. Al suo interno scorrono i due piccoli condotti di nebulizzazione. Lo strato più esterno (zona esterna o zona periferica) contiene anche ghiandole che producono secrezioni. Rappresentano quasi tre quarti del peso della prostata. All'esterno, la prostata è racchiusa da uno strato resistente di tessuto connettivo (capsula).
Funzione della prostata
La prostata (ghiandola prostatica) è costituita da molte ghiandole più piccole che producono una secrezione che protegge lo sperma e stimola il movimento. Costituisce il 30 percento dell'eiaculato e viene rilasciato nell'uretra. Inoltre, nella prostata si forma il cosiddetto antigene prostatico specifico (PSA), un enzima che rende liquido lo sperma.
Strati di tessuto connettivo e muscolatura liscia si trovano tra le ghiandole della prostata. Con l'aiuto delle cellule muscolari, la prostata può contrarsi ritmicamente durante l'orgasmo e quindi espellere l'eiaculato.
Cosa succede con l'iperplasia prostatica benigna?
In medicina, il termine "iperplasia" descrive l'aumento eccessivo del numero di cellule in un tessuto. Nel caso dell'iperplasia prostatica, questa colpisce principalmente le cellule del tessuto connettivo e muscolare situate tra le ghiandole, ma anche le cellule ghiandolari stesse.Secondo lo stato attuale delle ricerche, l'aumento del numero di cellule è dovuto al fatto che la morte cellulare naturale (apoptosi) è rallentata (e non attraverso un aumento della proliferazione cellulare).
L'aumento del numero di cellule nell'iperplasia prostatica benigna può essere visto solo nella zona del mantello periuretrale. La zona esterna della prostata diventa sempre più angosciata dalla crescente zona di transizione fino a quando appare solo come uno strato sottile. Poiché ci sono molte ghiandole nella zona esterna, questo spiega anche perché la capacità secretoria della prostata diminuisce leggermente nel caso dell'iperplasia prostatica benigna, sebbene ci siano più cellule in generale.
Contrariamente all'ingrossamento benigno della prostata, il cancro alla prostata ha una crescita incontrollata nella zona esterna, mentre la zona di transizione non è interessata.
BPO, LUTS, BPS, adenoma prostatico - termini relativi all'iperplasia prostatica
Come descritto sopra, il termine iperplasia prostatica benigna (IPB) descrive solo il puro aumento delle dimensioni o del volume della prostata, ma non i sintomi associati. Alcuni termini che compaiono spesso in relazione all'ingrossamento benigno della prostata e che dovrebbero essere brevemente spiegati qui, sembrano quindi un po' confusi.
Ostruzione prostatica benigna (BPO): L'iperplasia prostatica benigna può causare un aumento della cosiddetta resistenza allo sbocco vescicale. Questo termine descrive la resistenza che la vescica urinaria deve superare per espellere l'urina che si è raccolta in essa fuori dal corpo attraverso l'uretra. Una certa quantità di resistenza è normale e necessaria per prevenire il gocciolamento costante e incontrollato di urina. Nel caso dell'iperplasia prostatica, la resistenza può essere aumentata in modo anomalo perché l'uretra è ristretta dall'ingrossamento della ghiandola prostatica. La possibile conseguenza sono problemi a urinare. In questo caso, i medici parlano di ostruzione prostatica benigna, o BPO in breve.
Sintomi del tratto urinario inferiore (LUTS): Molti sintomi dell'iperplasia prostatica benigna (come minzione frequente o flusso urinario indebolito) colpiscono il tratto urinario inferiore, cioè la vescica e l'uretra. Questo è il motivo per cui questi disturbi sono raggruppati sotto il termine "sintomi del tratto urinario inferiore". Nell'uso inglese si dice "Sintomi del tratto urinario inferiore", l'abbreviazione per questo è LUTS.
Sindrome prostatica benigna (BPS): Se c'è iperplasia prostatica benigna e c'è anche un'ostruzione (BPO) e sintomi nel tratto urinario inferiore (LUTS), questo complesso complessivo è indicato come "iperplasia prostatica benigna" (BPS). Nel caso dell'IPB che necessita di trattamento, in definitiva si tratta sempre di IPB, poiché per la terapia sono determinanti i sintomi e non il mero ingrossamento della prostata.
Adenoma prostatico: Il termine adenoma prostatico è talvolta usato come sinonimo di iperplasia prostatica benigna, anche se in realtà non è corretto. In medicina, un adenoma descrive un'eccessiva crescita benigna delle cellule nella mucosa o nel tessuto ghiandolare. Nell'iperplasia prostatica benigna, non sono solo le cellule ghiandolari a essere interessate dall'aumento del numero di cellule, ma anche il tessuto connettivo e le cellule muscolari. Tuttavia, il termine adenoma prostatico è spesso usato come sinonimo di iperplasia prostatica benigna.
Iperplasia prostatica benigna: frequenza
L'iperplasia prostatica benigna è la malattia urologica più comune negli uomini. È anche un fenomeno tipico della vecchiaia. Mentre i giovani generalmente non hanno problemi con la loro ghiandola prostatica, gli uomini di età superiore ai 50 anni si rivolgono soprattutto a un urologo perché hanno difficoltà a urinare. L'ingrossamento della prostata, che è patologico in senso medico, può essere rilevato prima in casi isolati (intorno ai 35 anni), ma poi di solito non ha valore di malattia perché i sintomi non compaiono all'inizio.
L'iperplasia prostatica benigna è relativamente comune dopo una certa età, ma solo alcune delle persone colpite manifestano i sintomi tipici. Circa un uomo su due tra i 50 ei 60 anni ha una prostata ingrossata. Tuttavia, solo il 10-20% degli uomini in questa fascia di età mostra sintomi clinicamente rilevanti. Tra i 60 e i 69 anni, d'altra parte, circa il 70% ha un ingrossamento della prostata e il 25-35% ha sintomi evidenti.
Iperplasia prostatica benigna: sintomi
Puoi leggere i sintomi e le complicazioni che un ingrossamento benigno della prostata può scatenare nell'articolo Iperplasia prostatica benigna - Sintomi.
Iperplasia prostatica benigna: cause e fattori di rischio
In definitiva, le cause dell'iperplasia prostatica benigna non sono state ancora adeguatamente chiarite. È chiaro che alcuni fattori giocano un ruolo. Le relazioni esatte e i processi che portano all'ingrossamento benigno della prostata sono ancora oggetto di ricerca.
Ormoni
Quel che è certo è che l'equilibrio ormonale maschile gioca un ruolo essenziale nello sviluppo dell'iperplasia prostatica benigna. La presenza di ormoni sessuali maschili (androgeni), in particolare il testosterone, è necessaria per lo sviluppo dell'IPB. Di conseguenza, gli uomini castrati non possono sviluppare l'iperplasia prostatica benigna: poiché non hanno più i testicoli (i principali siti di produzione del testosterone), hanno solo quantità molto piccole dell'ormone.
Il testosterone sembra causare la crescita della zona di transizione della prostata negli uomini con l'aumentare dell'età. I processi esatti dietro di esso non sono ancora stati definitivamente chiariti. Il testosterone non agisce direttamente sulla prostata, ma viene prima convertito in una forma più efficace - il cosiddetto diidrotestosterone (DHT) - nelle cellule all'interno della ghiandola prostatica. L'enzima che consente questa conversione è chiamato 5α-reduttasi. Il diidrotestosterone non viene prodotto solo nella prostata e il suo effetto non è limitato a questo organo, ma è essenziale per lo sviluppo dell'iperplasia prostatica benigna.
Si presume che non solo il testosterone (o diidrotestosterone) ma anche gli ormoni sessuali femminili (estrogeni) svolgano un certo ruolo nello sviluppo dell'iperplasia prostatica benigna. Devi sapere che anche gli uomini hanno estrogeni, anche se in quantità minori rispetto alle donne. Al contrario, le donne hanno anche bassi livelli di testosterone e altri androgeni nel sangue. Con l'aumentare dell'età, il livello di testosterone diminuisce negli uomini, mentre il livello di estrogeni rimane pressoché invariato o addirittura aumenta. Questo porta ad un (relativo) aumento degli estrogeni, che ovviamente possono favorire l'IPB.
Poiché gli estrogeni si formano anche in parte nelle cellule adipose, il sovrappeso dovrebbe essere considerato un fattore di rischio per l'iperplasia prostatica benigna.
Cambiamenti nella matrice extracellulare
Oltre agli ormoni, c'è un altro aspetto che si sospetta possa contribuire allo sviluppo dell'ingrossamento prostatico benigno: un alterato effetto della cosiddetta matrice extracellulare (ECM) della prostata sulle cellule dell'organo. L'area tra le cellule di un tessuto è generalmente indicata come matrice extracellulare. Se si verificano determinati cambiamenti qui, come conseguenza, ad esempio, più fattori di crescita possono essere legati all'ECM e causare la moltiplicazione delle cellule. Tali fattori di crescita possono anche essere prodotti sempre più dall'organismo e stimolare la divisione cellulare nel tessuto prostatico o prevenire la morte naturale delle cellule. Questo può favorire l'iperplasia prostatica benigna.
Fattori genetici
I fattori genetici svolgono un ruolo subordinato nell'iperplasia prostatica benigna. La probabilità che una componente genetica causi l'IPB è maggiore quando l'ingrossamento della prostata diventa clinicamente rilevante in un'età relativamente giovane. Se l'iperplasia prostatica benigna deve essere operata prima dei 60 anni, ad esempio, il 50% delle volte ha cause familiari, cioè genetiche. Negli uomini di età superiore ai 60 anni, d'altra parte, solo il 9% circa dei casi con IPB che richiedono un trattamento è genetico.
Iperplasia prostatica benigna: esame e diagnosi
I diversi metodi di esame servono da un lato a confermare la diagnosi di ingrossamento prostatico benigno. D'altra parte, è importante escludere altre malattie che possono causare sintomi (come minzione frequente o flusso di urina interrotto) come l'iperplasia prostatica benigna.
In generale, i risultati dei test individuali di solito non forniscono prove sufficienti di iperplasia prostatica benigna. La diagnosi può essere fatta solo quando più reperti vengono visualizzati insieme.
Raccolta della storia medica (anamnesi)
In una discussione dettagliata con il paziente, il medico chiede le lamentele esatte. Chiede anche di eventuali malattie pregresse e di precedenti interventi che potrebbero essere la causa delle lamentele.
Ad esempio, un restringimento dell'uretra può essere dovuto non solo all'iperplasia prostatica, ma anche a una precedente infiammazione oa un catetere. Malattie come il diabete mellito, il morbo di Parkinson o l'insufficienza cardiaca (insufficienza cardiaca) possono in alcuni casi assomigliare anche ai sintomi dell'iperplasia prostatica benigna. In alcuni casi, alcuni farmaci (anticolinergici, antidepressivi, neurolettici) scatenano i sintomi.
Valutazione della gravità dei sintomi
Per poter valutare oggettivamente l'entità dei sintomi, il medico si avvale dell'"International Prostate Sintomi Score" (IPSS) come ausilio. Al paziente viene chiesto un totale di 7 sintomi tipici dell'IPB (come sensazione di urina residua, bisogno notturno di urinare, ecc.): Su una scala da 0 a 5, dovrebbe indicare quanto fortemente sente i disturbi individuali. Più un sintomo è pronunciato, maggiore è il numero di punti assegnati. Il risultato totale può quindi essere un massimo di 35.
Va notato che l'IPSS non è un metodo per diagnosticare l'iperplasia prostatica benigna. Serve solo a determinare l'intensità di alcuni sintomi che possono verificarsi sia con l'ingrossamento benigno della prostata che con altre malattie.
L'esame rettale digitale (DRE)
L'esame obiettivo più importante per chiarire l'iperplasia prostatica è il cosiddetto esame rettale digitale, o DRU in breve. Il medico inserisce il dito (lat. Digitus) nel retto del paziente e palpa la prostata, che si trova direttamente di fronte al retto.
Se c'è un'iperplasia prostatica benigna, questo può essere determinato con l'aiuto del DRE, a condizione che la prostata si sia già ingrandita a sufficienza. La prostata di solito si sente grassoccia, elastica e liscia. Al contrario, se la prostata è ingrandita a causa del cancro, di solito appare dura come la roccia e irregolare.
Il DRU viene utilizzato solo come guida approssimativa; il suo risultato dipende sempre dall'esperienza del medico. In nessun caso la diagnosi di iperplasia prostatica benigna può essere fatta sulla base dei risultati della DRE.
Più esami fisici
Oltre alla DRU, durante l'esame obiettivo vengono controllati anche alcuni riflessi, possibili insufficienza nervosa e la funzione dello sfintere per chiarire l'iperplasia prostatica benigna.
Analisi delle urine e del sangue
La diagnostica di laboratorio può anche fornire informazioni importanti per chiarire l'iperplasia prostatica benigna. Da un lato, viene controllato lo stato dell'urina: l'urina viene controllata per possibili infezioni.
D'altra parte, vengono raccolti alcuni parametri di laboratorio. Ciò include l'antigene prostatico specifico (PSA), che spesso può essere elevato nel cancro alla prostata e dovrebbe quindi essere determinato per escludere l'allargamento prostatico maligno.
Inoltre, vengono misurate le concentrazioni ematiche delle sostanze urinarie (parametri di ritenzione) al fine di identificare tempestivamente il danno renale e l'uremia.
Ultrasuoni (ecografia)
L'esame ecografico è un metodo importante per chiarire questioni rilevanti sull'IPB. Con il loro aiuto, si possono fare affermazioni sulla quantità di urina residua e sulle dimensioni della prostata. Inoltre, lo spessore del detrusore può essere determinato mediante ultrasuoni e possono essere identificate possibili complicanze come calcoli alla vescica o pseudodiverticoli.
Di norma, l'esame ecografico viene eseguito per via transrettale, ovvero tramite un dispositivo di esame (ecografia transrettale, TRUS) inserito nel retto. La quantità residua di urina può essere facilmente scansionata anche attraverso l'addome (ecografia transaddominale).
Misurazione del flusso urinario (uroflussometria)
Il flusso di urina viene determinato con l'aiuto della cosiddetta uroflussometria. Il paziente urina in un imbuto speciale, che può utilizzare sensori per misurare la quantità di urina che scorre attraverso di esso per unità di tempo. Affinché questo esame sia davvero significativo, dovrebbero essere urinati almeno 150 millilitri.
Un normale flusso di urina è di circa 20 millilitri al secondo (ml/s). Qualunque cosa al di sotto di 10 ml/s, d'altra parte, è altamente sospetto di un restringimento dell'uretra, ad esempio a causa di iperplasia prostatica benigna. L'uroflussometria è relativamente facile da eseguire e poco costosa.
Altre procedure di esame basate sull'apparato
Esistono altri metodi basati su apparecchiature che non sono necessariamente utilizzati come standard, ma solo in determinati casi.
L'uretrocistometria (urodinamica), ad esempio, consente di fare affermazioni sulla pressione che prevale nella vescica urinaria durante la minzione. Questo aiuta a differenziare un'ostruzione causata da iperplasia prostatica da una pura debolezza del muscolo vescicale (detrusore debolezza).
In un urogramma escretore (urografia), al paziente viene somministrato un mezzo di contrasto attraverso una vena e quindi viene eseguita una radiografia dell'addome inferiore. L'escrezione renale e il drenaggio urinario possono essere valutati.
Al contrario, con un uretrogramma, l'agente di contrasto viene iniettato attraverso l'uretra nella vescica urinaria, che consente una valutazione dell'uretra.
Occasionalmente, viene utilizzata una cistoscopia per chiarire l'iperplasia prostatica benigna.
Per poter differenziare in modo affidabile un ingrossamento prostatico benigno da uno maligno, è necessario prelevare un piccolo campione di tessuto dalla ghiandola prostatica attraverso il retto e quindi esaminarlo attentamente.
Iperplasia prostatica benigna: trattamento
L'iperplasia prostatica benigna non richiede necessariamente un trattamento. Finché non provoca alcun sintomo, spesso è sufficiente aspettare e vedere come progredisce la malattia. Con un IPSS superiore a 7 o un disagio generale nel paziente, tuttavia, di solito viene avviato il trattamento dell'ingrossamento prostatico benigno. "Trattamento" di solito significa l'uso di farmaci. Le procedure chirurgiche vengono prese in considerazione solo se i sintomi aumentano o se ci sono complicazioni dovute all'ingrossamento della prostata.
Farmaci per l'iperplasia prostatica benigna
In caso di ingrossamento prostatico benigno allo stadio I e forme lievi di IPB allo stadio II secondo Alken (descritto nell'articolo), il trattamento farmacologico è generalmente sufficiente. Sono disponibili vari gruppi di farmaci, alcuni dei quali possono anche essere combinati tra loro.
Preparati erboristici (fitofarmaci): Esistono numerosi medicinali erboristici che possono essere utilizzati per trattare l'iperplasia prostatica benigna con sintomi lievi. Questi includono, ad esempio, preparati a base di saw palmetto, segale, radice di ortica, prugna africana e semi di zucca. Il modo in cui agiscono le varie sostanze vegetali è diverso: alcune inibiscono l'enzima 5α-reduttasi o alcuni fattori di crescita, ad esempio, mentre altre promuovono la morte cellulare naturale. Molti fitofarmaci contengono anche i cosiddetti beta-sitosteroni - sostanze che inibiscono gli ormoni sessuali maschili, cioè hanno un effetto antiandrogeno.
I medicinali a base di erbe sono disponibili senza prescrizione medica e di solito sono a rischio molto basso. Molti pazienti quindi li preferiscono ad altri farmaci. L'efficacia terapeutica dei semi di zucca e Co. non è stata ancora adeguatamente dimostrata dagli studi; soprattutto l'effetto a lungo termine è discutibile. Negli Stati Uniti, i fitofarmaci per il trattamento dell'iperplasia prostatica benigna sono stati vietati per molti anni perché si temeva che avrebbero scoraggiato i pazienti dall'ulteriore indagine dell'IPB.
α-bloccanti: Gli α-bloccanti (più precisamente: antagonisti dei recettori α1-adrenergici) assicurano che i muscoli della prostata e dell'uretra si rilassino, migliorando il flusso di urina. Ciò è possibile perché gli α-bloccanti impediscono l'accumulo di determinate sostanze messaggere sui recettori nei muscoli, che altrimenti attiverebbero una contrazione delle cellule muscolari. Tuttavia, gli α-bloccanti hanno poca influenza sulle dimensioni della prostata, motivo per cui l'ostruzione meccanica del flusso dalla vescica è solo leggermente influenzata.
In origine, gli α-bloccanti non sono stati sviluppati per il trattamento dell'iperplasia prostatica benigna, ma come farmaci antipertensivi. Questo spiega perché a volte hanno effetti collaterali cardiovascolari. Inoltre, a volte si verificano vertigini, mal di testa, affaticamento e gonfiore della mucosa nasale. I classici principi attivi del gruppo degli α-bloccanti sono, ad esempio, alfuzosina, doxazosina, tamsulosina e terazosina.
Inibitori della 5-α-reduttasi: Gli inibitori della 5-α-reduttasi bloccano la funzione dell'enzima 5-α-reduttasi e quindi la conversione del testosterone in diidrotestosterone. In questo modo viene inibito l'essenziale fattore stimolante della crescita nell'iperplasia prostatica benigna: la prostata non si ingrandisce ulteriormente; potrebbe anche rimpicciolirsi di nuovo. Tuttavia, può essere necessario fino a un anno prima che il paziente noti un miglioramento significativo dei sintomi.
I due principi attivi utilizzati con un effetto bloccante sulla 5-α-reduttasi sono chiamati finasteride e dutasteride. I loro tipici effetti collaterali includono la perdita della libido, l'impotenza e una diminuzione dei peli corporei maschili.
Inibitori della fosfodiesterasi (inibitori della PDE): un blocco dell'enzima fosfodiesterasi ha un effetto simile all'inibizione dell'α-reduttasi nell'iperplasia porstatica benigna: i muscoli della vescica urinaria e dell'uretra si rilassano, il che rende più facile la minzione. Inoltre, gli inibitori della PDE come il tadalafil hanno un'influenza positiva sulla disfunzione erettile (impotenza), che può verificarsi come parte di un ingrossamento della prostata.
Anticolinergici: questi principi attivi hanno un effetto smorzante sul muscolo della vescica (detrusore). Sono usati contro i sintomi irritativi dell'iperplasia prostatica benigna, come l'imperativo di urinare. In caso di sintomi ostruttivi pronunciati, l'uso di anticolinergici deve essere considerato con attenzione, perché un muscolo detrusore debole può essere persino controproducente.
Procedure chirurgiche per l'iperplasia prostatica benigna
Una volta che i sintomi hanno raggiunto una certa gravità, il mero uso di farmaci non è più sufficiente. Quindi la chirurgia è il trattamento di scelta per l'ingrossamento benigno della prostata. Non tutte le operazioni sono uguali: ci sono molte diverse procedure chirurgiche che possono essere utilizzate per l'IPB. I più importanti sono descritti di seguito. Il metodo utilizzato alla fine dipende sempre dal singolo caso.
TURP: La procedura standard nel trattamento chirurgico dell'iperplasia prostatica benigna è la "resezione transuretrale della prostata" (TURP). Simile a una cistoscopia, un tubicino viene inserito nell'uretra. Ha una minuscola telecamera e un anello di metallo attraverso il quale scorre la corrente elettrica. Con l'aiuto del cappio, il tessuto prostatico ingrossato viene rimosso a strati. Grazie ai recenti sviluppi nell'area della TURP, gli effetti collaterali sono rari.
TUIP: Una modifica della TURP è l'"incisione transuretrale della prostata" (TUIP). La tecnica è la stessa, tranne per il fatto che non viene rimosso tessuto prostatico, solo inciso, al passaggio tra il collo vescicale e la prostata. Questo dà all'uretra più spazio. Il TUIP viene utilizzato principalmente nell'iperplasia prostatica benigna quando la ghiandola prostatica non è ancora troppo grande.
TUMT: anche attraverso l'uretra avviene la “terapia transuretrale a microonde” (TUMT). Qui le microonde riscaldano il tessuto prostatico a 70 gradi Celsius e quindi lo distruggono. Di conseguenza, l'organo si restringe. Per prevenire danni all'uretra, viene raffreddata mediante lavaggio con liquido durante il TUMT.
Procedure laser: un'altra possibilità per trattare l'iperplasia prostatica benigna sono le procedure laser (ILC, HoLEP). Il tessuto prostatico viene distrutto o tagliato e ablato dai raggi laser. Soprattutto, il processo HoLEP è considerato alla pari con la TURP. Tuttavia, è difficile da imparare e quindi richiede molta esperienza.
Chirurgia a cielo aperto: se la prostata è già molto grande o ci sono alcune complicazioni, a volte ha senso operare apertamente sull'iperplasia prostatica benigna. Si parla poi di enucleazione prostatica. Il chirurgo apre la vescica e rimuove la prostata attraverso di essa.
Iperplasia prostatica benigna: decorso della malattia e prognosi
Se non trattata, l'iperplasia prostatica benigna di solito progredisce lentamente. Con l'aiuto dei farmaci, tuttavia, il processo può spesso essere interrotto e in alcuni casi le dimensioni della ghiandola prostatica possono anche essere ridotte.
Se il farmaco non funziona a sufficienza o se l'iperplasia prostatica è troppo pronunciata al momento della diagnosi, la chirurgia di solito aiuta.
I maggiori fattori di rischio per l'ingrossamento benigno della prostata includono il sovrappeso e il fumo. L'esercizio fisico regolare e lo sport, d'altra parte, hanno un effetto positivo.Uno stile di vita sano è il modo migliore per prevenire l'iperplasia prostatica benigna.
Tags.: alcol Malattie parassiti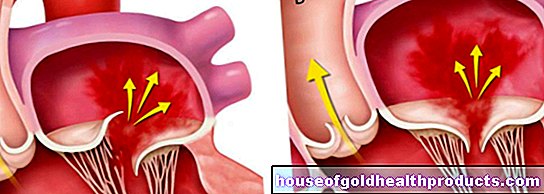














.jpg)