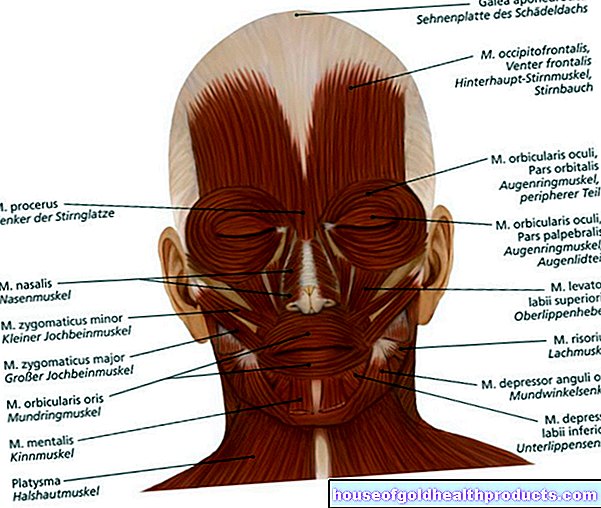
Cardiopatia valvolare
Clemens Gödel è un libero professionista per il team medico di
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.Un difetto della valvola cardiaca è il malfunzionamento di una o più valvole cardiache. Tali cosiddette vitia valvolari sono spesso asintomatiche all'inizio, ma se non trattate portano all'insufficienza cardiaca. I medici rilevano i difetti delle valvole cardiache con un'ecografia. Il trattamento viene effettuato con farmaci e procedure chirurgiche. Leggi tutto su sintomi, diagnosi e terapia del difetto della valvola cardiaca qui!
Codici ICD per questa malattia: i codici ICD sono codici riconosciuti a livello internazionale per le diagnosi mediche. Si trovano, ad esempio, nelle lettere dei medici o nei certificati di inabilità al lavoro. I09I08Q22Q23I05I35I37I36I06I07I34
Cardiopatia valvolare: descrizione
Il termine difetto della valvola cardiaca o vitium valvolare è un termine generico per una valvola cardiaca alterata, che perde (insufficiente) o ristretta (stenosi). I sintomi variano a seconda della valvola cardiaca interessata e del tipo di difetto.
Le valvole cardiache hanno una funzione valvolare molto importante nel flusso di sangue attraverso il cuore. Assicurano che il sangue possa fluire solo in una direzione. Le valvole cardiache vengono aperte e chiuse dalla pressione e dal flusso del sangue.
Frequenza della cardiopatia valvolare
Viene fatta una distinzione tra difetti della valvola cardiaca congeniti e acquisiti. La valvola aortica bicuspide con due invece delle solite tre tasche è il difetto congenito più comune della valvola cardiaca. La maggior parte dei difetti delle valvole cardiache interessa la metà sinistra del cuore, dove si trovano le valvole mitrale e aortica.
In Europa e Nord America, la malattia valvolare cardiaca acquisita più comune è il rigurgito della valvola mitrale. La stenosi della valvola aortica, il secondo vitio valvolare più comune, deve essere trattata più spesso. Di solito si sviluppa in età avanzata, a causa della calcificazione della valvola.
Valvole cardiache ristrette (stenosi valvolare)
Quando una valvola cardiaca si restringe, non si apre più a sufficienza. Il sangue si accumula davanti alla valvola. Se è interessata una valvola che esce dal cuore (valvola polmonare o valvola aortica), il muscolo cardiaco deve esercitare una forza maggiore per svuotare la camera cardiaca contro la maggiore resistenza al flusso (carico di pressione). Questo aumenta le dimensioni del muscolo cardiaco. A lungo termine - e con l'ulteriore progressione del difetto della valvola cardiaca - la potenza di pompaggio non è più sufficiente e la potenza di pompaggio del cuore diminuisce. Si sviluppa l'insufficienza cardiaca.
Le due stenosi della valvola cardiaca più comuni sono la stenosi della valvola aortica e la stenosi della valvola mitrale. A seconda della gravità, viene fatta una distinzione tra stenosi della valvola cardiaca di basso, medio o alto grado.
Valvole cardiache che perdono (insufficienza valvolare)
Nei pazienti le cui valvole cardiache non si chiudono ermeticamente, tuttavia, si parla di insufficienza valvolare. Nonostante la valvola cardiaca chiusa, il sangue rifluisce nella sezione dove prevale la pressione più bassa - durante la fase di contrazione del muscolo cardiaco (sistole) dalla camera cardiaca nell'atrio o durante la fase di rilassamento (diastole) dal polmone o principale l'arteria nella camera cardiaca.
Come risultato del flusso sanguigno aggiuntivo che rifluisce (carico di volume), la camera cardiaca si espande (dilatazione) e il muscolo cardiaco diventa più spesso (ipertrofia). Se l'insufficienza valvolare progredisce, si sviluppa anche l'insufficienza cardiaca.
L'insufficienza della valvola aortica (anche: insufficienza aortica) e l'insufficienza della valvola mitrale (insufficienza mitralica) sono i due tipi più comuni di insufficienza della valvola cardiaca.
Prolasso della valvola cardiaca
Un'altra forma di difetto della valvola cardiaca è il prolasso della valvola mitrale (prolasso = incidente). I lembi della valvola mitrale chiusi si gonfiano significativamente nell'atrio sinistro durante la contrazione del ventricolo sinistro. Questo difetto della valvola cardiaca è uno dei più comuni cambiamenti della valvola cardiaca negli adulti. Il prolasso della valvola mitrale colpisce le donne leggermente più spesso degli uomini. Il prolasso della valvola mitrale di solito non causa alcun sintomo. In alcuni casi, tuttavia, porta a rigurgito mitralico.
Alcuni pazienti hanno più difetti della valvola cardiaca contemporaneamente. Se una singola valvola perde e allo stesso tempo si restringe, i medici parlano di un difetto combinato della valvola cardiaca o di un vitium combinato.
Cardiopatia valvolare: sintomi
I sintomi dipendono dalla gravità del difetto della valvola e dalla sua posizione. Molti difetti delle valvole cardiache non causano sintomi per lungo tempo e quindi non vengono notati. Ma ci sono anche difetti acuti della valvola cardiaca come la stenosi della valvola mitrale dopo la febbre reumatica, che causano sintomi (significativi) all'inizio.
Il cuore può compensare molti difetti della valvola per un certo periodo di tempo. A lungo termine, tuttavia, sovraccaricano il cuore e portano gradualmente all'insufficienza cardiaca. Il difetto della valvola cardiaca è spesso notato solo attraverso i sintomi del cuore debole.
Nel complesso, i sintomi della cardiopatia valvolare sono simili nella stenosi e nell'insufficienza valvolare. I segni più importanti sono la pressione e la tensione intorno allo sterno e l'affaticamento rapido. Sono possibili anche svenimenti.
Sintomi della cardiopatia valvolare ventricolare sinistra
I sintomi dei difetti della valvola cardiaca nel ventricolo sinistro sono principalmente causati da un accumulo di sangue nell'atrio sinistro e nei vasi polmonari. Le persone affette di solito si sentono più a loro agio in posizione eretta e seduta rispetto a una posizione sdraiata.
I segni di stenosi della valvola mitrale di solito compaiono solo quando l'apertura della valvola mitrale è approssimativamente dimezzata. I sintomi possono essere simili alla bronchite cronica. L'attenzione si concentra sulla mancanza di respiro durante lo sforzo e successivamente anche a riposo, tosse (notturna), stanchezza e affaticamento rapido. A volte si verificano vertigini. I sintomi tipici di una stenosi della valvola mitrale di vecchia data sono aritmie cardiache e guance notevolmente rossastre-bluastre (le cosiddette guance).guancia mitrale) come segno di scarso apporto di ossigeno.
I segni tipici di rigurgito mitralico sono mancanza di respiro (soprattutto di notte e quando si è distesi) e tosse notturna. I pazienti manifestano inciampi cardiaci e/o palpitazioni, segni di un'aritmia cardiaca, specialmente nella malattia avanzata. L'edema polmonare si verifica a causa dell'accumulo di sangue nei polmoni. Se il sangue si accumula nel ventricolo destro del cuore, le vene del collo sporgono. A causa delle condizioni di flusso sfavorevoli, nell'atrio sinistro possono svilupparsi coaguli di sangue, che entrano in circolo e causano gravi complicazioni (es. ictus).
I sintomi più comuni della stenosi della valvola aortica sono fluttuazioni della pressione sanguigna e bassa pressione sanguigna con attacchi di vertigini che portano a svenimenti. Poiché le arterie coronarie ricevono sangue dall'aorta, il muscolo cardiaco sempre più attivo riceve troppo poco sangue. I pazienti avvertono dolore o pressione al torace (angina pectoris), che può aumentare con lo sforzo. Durante lo sforzo si verificano difficoltà respiratorie e talvolta dolore muscolare.
Con il rigurgito aortico, le persone colpite lamentano mancanza di respiro. Si può osservare una forte pulsazione della carotide (segno di Corrigan), che può portare ad un cenno del capo indicato ad ogni battito cardiaco (segno di Musset). Un'aumentata pulsazione dei vasi (segno di Quincke) è evidente anche nell'area dei letti ungueali.
Sintomi della cardiopatia valvolare ventricolare destra
Se le valvole cardiache nella metà destra del cuore (valvole polmonari e tricuspide) non funzionano più correttamente a causa di difetti della valvola cardiaca, esiste un rischio a lungo termine di insufficienza cardiaca destra. I difetti della valvola cardiaca destra portano a sintomi evidenti solo quando sono già ben avanzati. I disturbi derivano dallo sforzo sul ventricolo destro e sull'atrio destro, che sono indeboliti dal lavoro extra.
Di conseguenza, il sangue non può più essere pompato nei polmoni in quantità sufficiente e si accumula davanti al cuore. Questo può portare ai seguenti sintomi:
- Fiato corto
- Affaticamento veloce
- Scolorimento blu della pelle (muco) (cianosi)
- Ritenzione idrica nelle gambe (edema) e nell'addome (ascite)
- Congestione del sangue nei vasi superficiali del collo
- Dolore correlato all'esercizio al torace e al fegato (sotto l'arco costale destro)
- Congestione in altri organi come lo stomaco (perdita di appetito, nausea) o i reni (rischio di insufficienza renale)
Cardiopatia valvolare: cause e fattori di rischio
I difetti delle valvole cardiache possono essere congeniti o acquisiti. La maggior parte dei difetti cardiaci viene acquisita.
Difetti congeniti della valvola cardiaca
I difetti congeniti più comuni della valvola cardiaca comprendono la stenosi della valvola aortica e la stenosi della valvola polmonare. I difetti congeniti delle valvole cardiache sono spesso più gravi dei danni acquisiti e spesso si sviluppano prima dell'ottava settimana di gravidanza. Oltre alle malattie genetiche, le influenze dannose durante la gravidanza come l'infezione da rosolia, il consumo di droghe o alcol da parte della madre spesso causano difetti congeniti delle valvole cardiache.
Un difetto della valvola cardiaca nella valvola aortica nei giovani è solitamente il risultato di un sistema valvolare difettoso. La valvola aortica quindi consiste solo di due invece di tre valvole a tasca (la cosiddetta valvola aortica bicuspide).
Cardiopatia valvolare acquisita
L'usura e la calcificazione delle valvole cardiache possono portare a vari difetti delle valvole cardiache con l'età. La valvola aortica è particolarmente spesso calcificata. Le calcificazioni causano costrizione delle valvole e perdite.
Infiammazione
Infezioni e infiammazioni del muscolo cardiaco (miocardite) o del rivestimento del cuore (endocardite) a volte causano anche difetti della valvola cardiaca. Di solito è un'insufficienza della valvola cardiaca. Anche i più rari difetti della valvola cardiaca nella metà destra del cuore sono causati principalmente da infezioni nella parete interna del cuore.
Oltre ai patogeni principalmente batterici, le malattie autoimmuni come il lupus eritematoso sistemico (PE) possono portare all'endocardite (endocardite di Libman-Sacks). Nelle sue fasi avanzate, la sifilide a trasmissione sessuale a volte provoca l'infiammazione dell'arteria principale (aorta) che si diffonde alla valvola aortica (aortite sifilitica).
Febbre reumatica
Alcuni germi possono anche causare indirettamente un difetto della valvola cardiaca: ad esempio, nella febbre reumatica, il sistema immunitario reagisce eccessivamente a un'infezione da streptococchi, un comune patogeno batterico che causa la tonsillite. La sua superficie assomiglia alle strutture del corpo - queste sono, per così dire, "confuse" per il batterio dal sistema immunitario. Si parla di reazione incrociata. In determinate circostanze, questo colpisce anche la parete interna del cuore e le valvole cardiache.
La valvola mitrale è particolarmente spesso colpita dalla febbre reumatica. Come misura preventiva, le infezioni da streptococco vengono trattate con antibiotici, soprattutto durante l'infanzia. Di conseguenza, i casi di stenosi della valvola mitrale, ad esempio, sono già in calo nei paesi industrializzati.
Attacco di cuore
Un attacco di cuore a volte causa anche difetti della valvola cardiaca. La mancanza di ossigeno danneggia i cosiddetti muscoli papillari nelle camere cardiache, che collegano i fili tendinei alle grandi valvole a lembo (mitrale e tricuspide). Se non funzionano più correttamente o se addirittura si strappano, non trattengono più il lembo della valvola attaccato a loro. Questo poi colpisce nuovamente nell'atrio durante la contrazione della camera cardiaca. Esiste il rischio di una perdita acuta e grave nella valvola cardiaca corrispondente.
Se la parete ventricolare si espande dopo un infarto miocardico, ciò può anche causare un difetto della valvola cardiaca che perde. Questo minaccia anche la cardiomiopatia dilatativa, una malattia del muscolo cardiaco in cui la camera cardiaca si espande.
Dissezione aortica
L'insufficienza valvolare aortica acuta può anche derivare da ciò che è noto come dissezione aortica. La parete interna (intima) dell'arteria principale (aorta) si lacera e il sangue penetra tra i suoi strati di parete. Di solito tali dissezioni aortiche si verificano nell'area dell'aorta vicino al cuore. A volte il muro si lacera fino all'anello fibroso a cui è attaccata la valvola aortica. Ciò deforma la valvola aortica in modo tale da non chiudersi più ermeticamente.
Cardiomegalia
Varie malattie come l'ipertensione, le malattie del muscolo cardiaco, i disturbi della funzione tiroidea o l'anemia grave (anemia) possono portare a un ingrossamento cardiaco anomalo (cardiomegalia). Poiché le valvole cardiache non crescono con esse, perdono.
Malattie autoimmuni
Malattie autoimmuni come l'arterite di Takayasu (infiammazione dei grandi vasi sanguigni) o malattie genetiche del metabolismo del tessuto connettivo (ad esempio la sindrome di Marfan) causano anche difetti della valvola cardiaca come l'insufficienza della valvola aortica o mitrale.
Cardiopatia valvolare: esami e diagnosi
Gli specialisti nei difetti delle valvole cardiache sono cardiologi e cardiochirurghi. Prima ti fanno domande come:
- Soffri di mancanza di respiro o dolore al cuore sotto stress?
- Quante scale riesci a salire senza una pausa?
- Hai avuto di recente una febbre acuta?
- Hai avuto di recente una procedura medica, anche dal dentista?
- Sei noto per avere qualche malattia cardiaca?
- Di quali altre malattie soffri?
Successivamente, il medico ti esaminerà a fondo. Presta attenzione ai segni esterni di un difetto della valvola cardiaca, come cambiamenti nella respirazione, nel colore e nella consistenza della pelle ed eventuali accumuli di liquido nel tessuto (edema). Poi ascolta cuore e polmoni. I difetti della valvola cardiaca spesso causano i tipici soffi cardiaci.
elettrocardiogramma
I difetti della valvola cardiaca a volte innescano aritmie cardiache. Ad esempio, la stenosi mitralica spesso causa la cosiddetta fibrillazione atriale. Il medico lo riconosce sulla base di un elettrocardiogramma (ECG). Se le aritmie cardiache si verificano ripetutamente, ma solo sporadicamente, può essere utile un ECG a lungo termine, che il paziente esegue per almeno 24 ore.
Esame di laboratorio
Un esame del sangue fornisce, tra le altre cose, la prova di un processo infiammatorio attivo. I medici lo usano anche per determinare (in) valori cardiaci diretti, come la creatina chinasi (CK) e il BNP (peptide natriuretico cerebrale). Soprattutto se si sospetta un'endocardite, devono essere eseguite anche diverse emocolture, in cui i microbiologi cercano i batteri. Un altro importante esame del sangue è l'emogasanalisi (da sangue capillare o arterioso). Questo perché il contenuto di ossigeno nel sangue può fornire informazioni importanti in caso di gravi difetti delle valvole cardiache.
Esami di imaging
Se l'esame obiettivo suggerisce un difetto della valvola cardiaca, il medico eseguirà un'ecografia cardiaca (ecocardiografia (Doppler)). Con il suo aiuto, l'esaminatore riconosce, ad esempio, il contorno del cuore e i cambiamenti nelle valvole cardiache. Vede anche - usando la tecnologia Doppler - come il sangue scorre attraverso le valvole cardiache.
Alcuni difetti delle valvole cardiache portano alla congestione del sangue con ritenzione idrica nei polmoni. Questi verranno visualizzati in una radiografia del torace. I medici possono usarlo per valutare contemporaneamente le dimensioni e la forma del cuore.
Le immagini dettagliate sono ottenute mediante imaging in sezione. Per questo vengono utilizzate la tecnologia MRT (cardio MRT) o la tomografia computerizzata (TC). Tuttavia, sono usati raramente nei casi di un difetto della valvola cardiaca puro.
Test da sforzo
Sia l'ecografia cardiaca che l'ECG possono essere eseguiti anche sotto sforzo fisico (sull'ergometro o con farmaci cardiostimolanti). Questi esami chiariscono i sintomi dipendenti dallo stress. I difetti delle valvole cardiache spesso si manifestano solo con lo sforzo nelle fasi iniziali. Quindi i test da sforzo aiutano a valutare la gravità dei difetti della valvola cardiaca.
Catetere cardiaco
Con l'aiuto di un cosiddetto esame del catetere cardiaco, i medici misurano, tra le altre cose, le condizioni di pressione nel cuore e usano mezzi di contrasto per mostrare se i vasi coronarici sono ristretti.
Se l'esaminatore inietta il mezzo di contrasto nel ventricolo sinistro del cuore (ventricolografia o levocardiografia), vengono mostrate non solo la forma e la funzione del ventricolo ma anche la possibile vitia.
Alcuni difetti della valvola cardiaca possono essere "riparati" immediatamente come parte di questo esame. Questo è un altro motivo per cui questo esame invasivo è di solito alla fine della diagnosi, tranne quando si sospetta una malattia vascolare acuta del cuore (CHD, infarto miocardico). I medici vogliono escludere queste malattie con un catetere cardiaco prima di un'operazione di difetto della valvola cardiaca.
Valutazione finale
La diagnostica dettagliata consente la classificazione della gravità, che è diversa per ogni valvola cardiaca. Questa classificazione è una base importante per la pianificazione della terapia. Tra le altre cose, è importante determinare la frazione di eiezione. Questo valore indica in percentuale quanto del sangue che è defluito nella camera cardiaca viene nuovamente pompato per ictus. Nei cuori sani, il valore è compreso tra il 60 e il 70 percento.
Cardiopatia valvolare: trattamento
Il piano di trattamento per un difetto della valvola cardiaca dipende dal tipo di difetto della valvola cardiaca, dalla valvola interessata, dalla gravità e anche dalle condizioni generali del paziente. I medici utilizzano anche le misurazioni della funzione cardiaca quando scelgono una terapia. Tutti i fattori vengono pesati individualmente per elaborare la migliore terapia per l'individuo interessato. I medici non vogliono solo un trattamento per alleviare i sintomi. La terapia migliora anche la prognosi e stabilizza la funzione della valvola cardiaca.
Prima di ogni trattamento, i medici parlano di nuovo in modo dettagliato con la persona interessata. Rispondono principalmente alle seguenti domande:
- Qual è il desiderio del paziente?
- È un grave difetto della valvola cardiaca?
- Ci sono sintomi associati alla cardiopatia valvolare?
- Quanti anni ha il paziente?
- I benefici terapeutici superano i rischi?
- Quale centro medico è adatto per la procedura?
Fondamentalmente ci sono approcci terapeutici farmacologici, interventistici e chirurgici. Se possibile, una condizione medica di base dovrebbe essere trattata per prima. Ciò vale in particolare per il trattamento di malattie acute (ad es. infarto), infezioni e malattie autoimmuni.
Farmaco
I farmaci aiutano a ridurre le aritmie cardiache, abbassare la pressione sanguigna, aumentare la potenza di pompaggio del cuore e prevenire la formazione di coaguli di sangue. A tal fine, i medici prescrivono farmaci che aumentano la produzione di urina al fine di ridurre il carico (di volume) sul cuore (diuretici). Altri farmaci abbassano la frequenza cardiaca e quindi riducono il lavoro del cuore (beta bloccanti). Dopo aver utilizzato valvole cardiache in "materiale estraneo", è spesso necessario un farmaco anticoagulante.
Profilassi dell'endocardite
Inoltre, in caso di difetto della valvola cardiaca, va sempre ricordato che la profilassi antibiotica delle infezioni va effettuata prima di interventi medici che comportano il rischio di infezione e la conseguente infiammazione del cuore. Per questo motivo, le persone colpite dovrebbero informare i propri medici curanti della presenza di un difetto della valvola cardiaca (trattato) in modo che possano prescrivere una terapia antibiotica se necessario. Ciò vale in particolare per i trattamenti odontoiatrici, nonché per gli esami e i trattamenti nell'area del tratto gastrointestinale.
Trattamento interventistico
Le procedure interventistiche o percutanee sono intese nella terminologia medica come interventi eseguiti in modo molto specifico e con pochi danni al tessuto circostante. La differenziazione da una cosiddetta procedura mininvasiva non è sempre facile. Nel trattamento dei difetti delle valvole cardiache, per procedura interventistica si intende l'uso di cateteri cardiaci, poiché vengono utilizzati anche per diagnosticare i difetti delle valvole cardiache.
Le valvole ristrette possono essere allargate, ad esempio, con un palloncino gonfiabile che viene fatto avanzare nel cuore attraverso un vaso inguinale e i grandi vasi (valvotomia con palloncino o valvuloplastica con palloncino). Non è quindi necessario alcun intervento chirurgico importante, ma dopo una tale "esplosione" può verificarsi una debolezza della valvola. Una sostituzione della valvola cardiaca piegata può anche essere inserita nel cuore con l'aiuto di un catetere. Con questa procedura possono essere utilizzate solo valvole cardiache biologiche. Tuttavia, il trattamento di un difetto della valvola cardiaca non è sempre possibile con una procedura interventistica.
chirurgia
Le moderne procedure chirurgiche consentono non solo di eseguire interventi chirurgici più grandi e aperti, ma anche operazioni minimamente invasive. In un'operazione minimamente invasiva, gli strumenti vengono inseriti attraverso incisioni più piccole. Le valvole aortiche e mitraliche più comuni sono trattate chirurgicamente.
Un'operazione può richiedere l'uso di una cosiddetta macchina cuore-polmone. A tal fine, la funzione cardiaca viene assunta da una macchina durante l'operazione. Il cuore può quindi essere temporaneamente fermato con i farmaci e il sangue può essere deviato attraverso la macchina.
Quando un difetto della valvola cardiaca non dovrebbe essere trattato solo con i farmaci?
Il momento giusto per la procedura non è sempre facile da determinare. Da un lato, non dovrebbe essere eseguita troppo presto per evitare complicazioni dall'operazione e, soprattutto, l'eventuale diradamento del sangue per tutta la vita. D'altra parte, un intervento troppo tardivo può peggiorare notevolmente la prognosi a causa di un danno cardiaco già verificatosi.
Sostituzione della valvola cardiaca - diversi tipi
In caso di difetto della valvola cardiaca, sono possibili sostituzioni di valvole meccaniche o bioprotesi da uomo o da animali (componenti del cuore da bovini o valvole suine).
Le valvole cardiache metalliche durano molto a lungo. Tuttavia, la coagulazione del sangue deve essere inibita a vita con farmaci speciali, altrimenti i coaguli di sangue possono accumularsi sulla valvola artificiale, bloccarla o allentarla e portare a un'occlusione vascolare.
Con una sostituzione della valvola biologica, non è necessario "fluidificare il sangue". Per questo, le valvole cardiache biologiche devono essere sostituite dopo un certo periodo di tempo, poiché la loro durata è limitata. Oltre alla normale usura, ciò può essere dovuto al fatto che il sistema immunitario riconosce le valvole come corpi estranei e le attacca. Viene fatta una distinzione tra valvole sostitutive biologiche da animali (xenotrapianto), da una persona deceduta (omotrapianto) e valvole cardiache cresciute dalle cellule staminali della persona colpita (autotrapianto). Quanto durerà una bocca del genere è difficile da prevedere e dipende da molti fattori.
Un concetto nuovo e non ancora stabilito di sostituzione della valvola cardiaca in caso di difetto della valvola cardiaca è la cosiddetta ingegneria tissutale. L'idea alla base di questo è che gli scaffold delle valvole cardiache sintetiche o biologiche sono ricoperte di cellule della persona colpita dopo che sono state introdotte nel cuore. Ciò riduce le interazioni con il sistema immunitario e consente alle valvole di crescere e diventare vitali.
Scegliere una nuova valvola cardiaca
L'equilibrio tra la lunga durata della protesi e il "diradamento del sangue" permanente deve essere deciso su base individuale. Di norma, le valvole cardiache biologiche vengono utilizzate solo dall'età di 60 anni a causa della loro durata limitata. È più probabile che le valvole cardiache metalliche siano scelte per i pazienti più giovani o per coloro che devono assumere anticoagulanti per tutta la vita per altri motivi. Le eccezioni sono le donne che vogliono avere figli e che non vogliono che vengano prescritti farmaci anticoagulanti.
Dopo l'uso di una protesi valvolare, dovrebbe essere rilasciato un pass valvolare, un'ispezione dovrebbe essere effettuata almeno una volta all'anno e dovrebbe essere sempre considerata la profilassi dell'endocardite. La profilassi dell'endocardite è la somministrazione preventiva di antibiotici nei trattamenti che comportano un rischio di infezione. Questo deve essere preso in considerazione anche in particolare nel caso di interventi odontoiatrici.
Rigurgito aortico e stenosi
L'obiettivo principale del trattamento farmacologico è ridurre lo stress sul cuore. Una terapia puramente farmacologica richiede un attento monitoraggio cardiologico. Più spesso viene eseguita solo come misura ponte per alleviare i sintomi fino all'operazione. Un difetto della valvola aortica deve essere trattato chirurgicamente o interventisticamente se i sintomi peggiorano e la funzione cardiaca si deteriora. La procedura deve essere eseguita prima che la funzione cardiaca sia significativamente compromessa.
In determinate condizioni, l'insufficienza della valvola aortica, così come la stenosi della valvola aortica, possono essere trattate con l'aiuto della tecnologia del catetere ("TAVI": Sostituzione della valvola transaortica). A tale scopo, una valvola sostitutiva piegata viene inserita in un piccolo tubo sopra un vaso inguinale attraverso le grandi arterie nel cuore, dove la valvola può essere aperta e fissata.
In un'operazione di Ross, la valvola aortica viene sostituita dalla valvola polmonare. La valvola polmonare, molto meno sollecitata, viene a sua volta sostituita da una valvola donatrice umana. Questo metodo ha il vantaggio che non è necessario fluidificare il sangue per tutta la vita, la funzione a lungo termine è molto buona e la resistenza fisica è quasi illimitata. Lo svantaggio principale è un possibile malfunzionamento dello sportello dell'erogatore. Un'operazione di Ross può essere eseguita solo da specialisti esperti.
I medici a volte utilizzano la valvuloplastica con palloncino per colmare il divario fino al trattamento finale, ad esempio in caso di peggioramento acuto delle condizioni del paziente. In tal modo, allargano la valvola usando un palloncino, che guidano su un catetere attraverso i vasi sanguigni fino al cuore. Questo metodo viene utilizzato anche con i bambini. Una protesi valvolare è difficile per loro perché non può crescere con loro.
Se, oltre all'insufficienza della valvola aortica, è presente un rigonfiamento (aneurisma) dell'arteria principale vicino al cuore, questo viene solitamente trattato contemporaneamente all'operazione della valvola (operazione di Bentall).
Stenosi della valvola mitrale
Inizialmente, la stenosi della valvola mitrale può essere trattata con farmaci. Questi possono anche alleviare i sintomi più lievi. I diuretici in particolare sono utili per ridurre il carico di volume sulla valvola mitrale ristretta. Anche eventuali aritmie cardiache esistenti devono essere controllate con i farmaci. Come per l'insufficienza della valvola aortica, in caso di stenosi della valvola mitrale, la chirurgia dovrebbe essere presa in considerazione in tempo utile se i sintomi progrediscono o la funzione cardiaca misurata è ridotta.
Come trattamento interventistico, la valvola può essere allargata (valvuloplastica mitralica con palloncino). Questa forma di riparazione della valvola con l'obiettivo di separare i bordi della valvola fusi può essere eseguita anche come parte di un'operazione aperta (commissurotomia chirurgica). Se ci sono controindicazioni, i medici sostituiscono la valvola con una protesi.
Rigurgito della valvola mitrale e prolasso della valvola mitrale
I principi per il trattamento del rigurgito della valvola mitrale sono simili a quelli per la stenosi della valvola mitrale. L'intervento per il trattamento di tale difetto della valvola cardiaca deve essere eseguito se vi sono segni sintomatici e (o meglio prima) di funzionalità cardiaca compromessa.
Tranne che come ponte, il trattamento farmacologico non è raccomandato per tutte le forme di rigurgito mitralico. Viene inoltre fatta una distinzione tra interventi di riparazione e sostituzione in caso di rigurgito della valvola mitrale.
Al giorno d'oggi, una riparazione della valvola mitrale può essere eseguita anche come procedura interventistica. Una clip (MitraClip) viene inserita nel cuore. Il morsetto viene quindi fissato in modo tale da tenere insieme le cosiddette cuspidi della valvola mitrale e compensare il difetto della valvola cardiaca.
Anche l'insufficienza della valvola cardiaca o il prolasso della valvola mitrale possono essere riparati come parte di un'operazione. In caso di rigurgito mitralico, è possibile posizionare un anello nell'area della valvola per correggere il difetto della valvola cardiaca. Un'arricciatura con fili speciali può ridurre la debolezza del lembo. Se la riparazione non è possibile, la valvola può essere sostituita chirurgicamente. La riparazione (ricostruzione) è preferita ad una protesi valvolare.
Fili speciali vengono utilizzati anche in caso di prolasso della valvola mitrale: i cardiochirurghi li utilizzano per cucire i tendini dei muscoli papillari al bordo della valvola mitrale. A volte i medici devono prima ridurre o rimuovere la vela anormalmente grande (la parte che si gonfia) e poi ricucirne alcune parti.
Rigurgito della valvola polmonare
La rara debolezza della valvola polmonare è solitamente causata da ipertensione polmonare (ipertensione polmonare). Questo difetto della valvola cardiaca viene quindi trattato abbassando l'alta pressione nei vasi sanguigni nei polmoni. Poiché l'insufficienza della valvola polmonare di solito non provoca alcun sintomo e non limita in modo significativo la funzione cardiaca, gli interventi sono raramente necessari. Tuttavia, una sostituzione della valvola è utile, ad esempio, se l'area di apertura della valvola polmonare continua ad allargarsi.
Stenosi della valvola polmonare
La stenosi della valvola polmonare può essere trattata con farmaci. Se la stenosi della valvola polmonare è avanzata, è possibile eseguire la riparazione o la sostituzione della valvola. Per questo tipo di difetto della valvola cardiaca sono disponibili anche procedure interventistiche e chirurgiche, come quelle utilizzate nella stenosi mitralica (espansione del palloncino, commissurotomia chirurgica).
Rigurgito della valvola tricuspide e stenosi della valvola tricuspide
Questi rari difetti della valvola cardiaca vengono trattati non appena influiscono sulla funzione cardiovascolare. I loro sintomi sono generalmente lievi. Se il farmaco non aiuta, la valvola può essere riparata prima. In caso di insufficienza della valvola tricuspide, ad esempio, è opportuno arricciare il bordo della valvola e inserire un anello per la stabilizzazione (anuloplastica ad anello). C'è anche la possibilità di sostituire la valvola.
Sport per le cardiopatie valvolari
Se e in quale forma sia possibile praticare lo sport per i pazienti con difetti delle valvole cardiache dipende dal tipo di malformazione. Anche la condizione individuale e il benessere del paziente giocano un ruolo nella raccomandazione sportiva.
Prima che i pazienti con un difetto della valvola cardiaca inizino qualsiasi attività fisica, dovrebbero sempre consultare il proprio medico.
I pazienti con un difetto acquisito della valvola cardiaca dovrebbero avere una diagnosi delle prestazioni eseguita una volta all'anno durante l'esame cardiologico. Un ECG da sforzo può determinare le massime prestazioni del cuore. Su questa base, il medico può decidere quali attività può svolgere l'interessato.
Se le persone con un difetto congenito della valvola cardiaca possono essere fisicamente attive dipende sempre dalle condizioni individuali del paziente. Non ci sono raccomandazioni generali.
Decorso della malattia e prognosi
I difetti delle valvole cardiache possono non solo limitare la qualità della vita, ma anche la durata della vita, poiché l'intero sistema cardiovascolare ne soffre. La prognosi per i difetti della valvola cardiaca dipende principalmente da quale valvola cardiaca è interessata e se il difetto della valvola cardiaca ha già compromesso la funzione cardiaca. Se non trattato, un difetto valvolare maggiore porterà nel tempo a insufficienza cardiaca e prognosi infausta.
I difetti lievi della valvola cardiaca spesso non richiedono inizialmente un'operazione, ma richiedono ancora un trattamento. È importante controllare regolarmente (almeno una volta all'anno) un difetto della valvola cardiaca rilevato. Il cardiologo verifica l'efficacia del trattamento precedente e se è necessario adottare nuove misure. Approfitta di questi esami, perché possono migliorare la prognosi per i difetti delle valvole cardiache a lungo termine.
Tags.: terapie alcool droghe prevenzione