Linfedema
Sabine Schrör è una scrittrice freelance per il team medico di Ha studiato economia aziendale e pubbliche relazioni a Colonia. In qualità di editor freelance, è a suo agio in un'ampia varietà di settori da oltre 15 anni. La salute è una delle sue materie preferite.
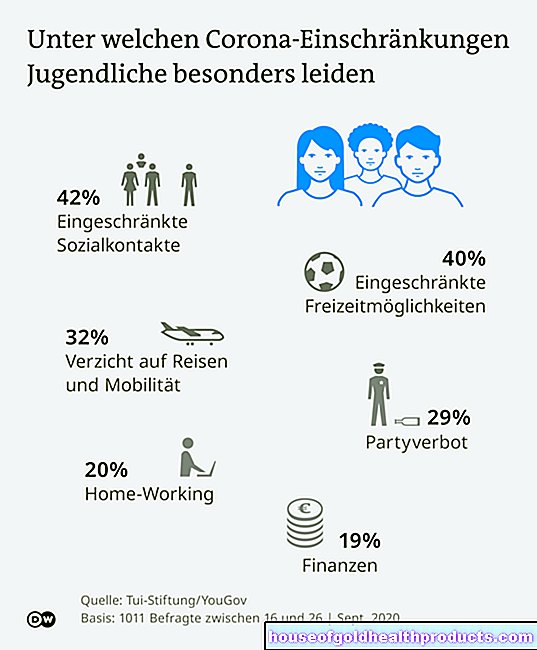
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.Il linfedema è un gonfiore sottocutaneo causato da un drenaggio linfatico compromesso: il fluido dagli spazi intercellulari non può più essere sufficientemente trasportato via attraverso il sistema linfatico, in modo che si accumuli - si verifica un gonfiore. Il linfedema può essere congenito o svilupparsi nel corso della vita. Leggi di più sulle cause, la diagnosi e il trattamento del linfedema qui.
Codici ICD per questa malattia: i codici ICD sono codici riconosciuti a livello internazionale per le diagnosi mediche. Si trovano, ad esempio, nelle lettere dei medici o nei certificati di inabilità al lavoro. Q82I89I97

Breve panoramica
- Descrizione: gonfiore del tessuto dovuto a liquido linfatico congestionato; Differenziazione tra linfedema congenito (primario) e acquisito (secondario); quest'ultimo è molto più comune
- Sintomi: gonfiore visibile, ma in diminuzione a causa dell'elevazione fino a gonfiore estremo e irreversibile, nonché cambiamenti della pelle (escrescenze, infiammazioni, ferite che non guariscono)
- Cause: Nel linfedema congenito, malformazioni del sistema linfatico. Per linfedema acquisito, operazioni e radiazioni come parte della terapia del cancro o del tumore stesso
- Diagnosi: raccolta dell'anamnesi (anamnesi), esame obiettivo (palpazione, segno di Stemmer, punta della scatola), eventualmente scintigrafia
- Trattamento: elevazione, combinazione di terapia compressiva, drenaggio linfatico, allenamento fisico e cura della pelle; raramente intervento chirurgico
Linfedema: descrizione
Il linfedema è uno dei tipi più comuni di edema. Il gonfiore di solito si verifica in una parte del corpo (linfedema regionale) - la gamba o il braccio sono spesso colpiti. Il gonfiore può comparire su uno o entrambi i lati.
Molto meno spesso si estende a tutto il corpo. I medici parlano poi di linfedema generalizzato. Ad esempio, è il risultato di una malformazione congenita dei vasi linfatici.
Il linfedema può essere congenito (primario) o acquisito (secondario):
- Il linfedema primario è raro. Circa dall'1 al dieci percento di tutto il linfedema è congenito, il che non significa che tutto il linfedema primario si manifesti dalla nascita. Piuttosto, l'accumulo di liquidi si sviluppa più tardi e in base a quanto sono pronunciati i disturbi nel sistema linfatico. Le donne sono colpite significativamente più spesso degli uomini. Il linfedema congenito di solito inizia in aree lontane dal centro del corpo. Ad esempio, sono tipiche dita spesse e parallele (box toes) con pelle ruvida sulla parte superiore.
- Il linfedema secondario è molto più comune (almeno il 90%) di quello congenito. Inizialmente, di solito si sviluppano vicino al corpo - ad esempio da dove è avvenuto il danno (chirurgia, radiazioni, ecc.) ai vasi linfatici - e da lì si diffondono agli arti.
Il lipolinfedema è una forma speciale di linfedema.Il linfedema si sviluppa sulla base del lipedema, un gonfiore dovuto a una distribuzione del grasso patologicamente alterata. Se il lipedema non viene trattato, questo può bloccare il drenaggio linfatico a lungo termine e quindi innescare il linfedema.
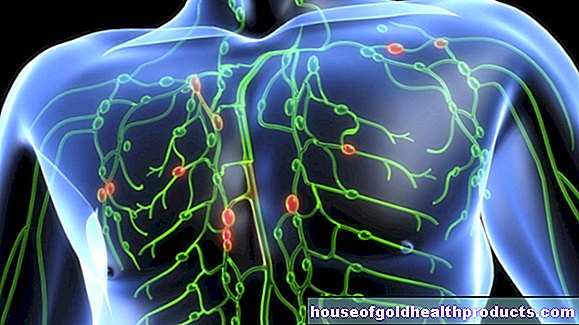
Il sistema linfatico
Una rete finemente ramificata di vasi linfatici attraversa il corpo. Soddisfa sostanzialmente tre importanti funzioni.
Drenaggio della linfa
Deviano il fluido contenente proteine (linfa) dagli spazi tra le cellule del tessuto. I canali linfatici più fini (capillari linfatici) si uniscono da lì per formare vasi linfatici sempre più grandi e alla fine formano ceppi linfatici. Attraverso l'ultima sezione, i dotti linfatici, la linfa raggiunge infine il cosiddetto angolo venoso tra le vene cervicale e clavicolare (angolo venoso, sinistro e destro) e quindi torna nel flusso sanguigno.
Per trasportare la linfa, i vasi linfatici si contraggono. I muscoli e le articolazioni fungono da pompe per i vasi linfatici e quindi supportano l'evacuazione del fluido. Inoltre, i vasi linfatici e le vene hanno valvole che facilitano l'ulteriore trasporto.
Funzione di difesa
Prima che l'acqua dei tessuti rifluisca nel flusso sanguigno, di solito passa attraverso diversi linfonodi. Lì è pulito dagli agenti patogeni. Il sistema linfatico è quindi una parte importante delle difese dell'organismo.
Trasporto dei lipidi nel sangue
I grassi assorbiti nell'intestino raggiungono facilmente i capillari linfatici, che sono aperti nel tessuto e solitamente presentano delle lacune nelle pareti. Quindi raggiungono il flusso sanguigno attraverso il sistema linfatico. Questa linfa grassa è anche chiamata chilo (i grassi vengono assorbiti e trasportati come chilomicroni, chylos è greco e significa succo di tavola).
linfa
La linfa è un liquido bianco-giallastro e, a seconda del contenuto esatto di proteine e grassi, da limpida a torbida. Durante il giorno, negli spazi interstiziali vengono creati circa due o tre litri di liquido linfatico. Il fluido proviene dai capillari sanguigni, ad esempio attraverso l'aumento della pressione che spinge il fluido fuori dai vasi sanguigni. Circa il dieci percento di questo liquido interstiziale defluisce poi come linfa.
Sviluppo di linfedema
Nel caso del linfedema, più fluido entra nel tessuto di quello che fuoriesce attraverso il sistema linfatico - la linfa si accumula, causando il rigonfiamento del tessuto. L'accumulo di liquido nello spazio tissutale aumenta la distanza tra le cellule ei vasi sanguigni sottili. Di conseguenza, questi non possono più fornire alle cellule nutrienti sufficienti, il che può causare la morte delle cellule. Il linfedema deve quindi essere trattato il prima possibile per evitare danni maggiori.
Linfedema: fasi e sintomi
A seconda della gravità, i medici dividono il linfedema in quattro fasi:
- Linfedema stadio 0: con linfedema latente (invisibile), le persone colpite non hanno ancora alcun sintomo. Parti del sistema linfatico sono già danneggiate, ma la parte sana può ancora subentrare alla rimozione della linfa.
- Linfedema stadio 1: Il linfedema può ora essere riconosciuto da un gonfiore visibile, ma è ancora reversibile - il linfedema può regredire, ad esempio, sollevando l'estremità. Il gonfiore è morbido e può essere premuto con un dito. Se togli il dito, rimane temporaneamente un'ammaccatura. Inoltre, il cosiddetto marchio di Stemmer è negativo per la diagnostica: le rughe possono essere sollevate sul retro delle dita delle mani e dei piedi.
- Linfedema stadio 2: qui, a causa del fluido tissutale congestionato e ricco di proteine, si è già formato un ulteriore tessuto connettivo (fibrosi) e si è indurito (sclerosi). Di conseguenza, le ammaccature non possono più essere depresse e anche il sollevamento degli arti interessati non consente al gonfiore di diminuire. Il segno di Stemmer è positivo: una piega della pelle non può essere sollevata né sul dorso del dito né sul dorso dell'alluce.
- Fase 3: linfedema: questa fase è anche nota come elefantiasi. È caratterizzato da un gonfiore estremo. Si è formato più tessuto connettivo sotto la pelle. La pelle è ispessita e indurita, le escrescenze simili a verruche completano il quadro. I sintomi del linfedema del terzo stadio includono anche scolorimento o ridotta crescita delle unghie. Inoltre, la funzione barriera della pelle viene interrotta. infiammazione cronica. Questo favorisce le infezioni batteriche (ad es. Erisipela). In generale, la pelle nella zona interessata è estremamente sensibile e la guarigione delle ferite è gravemente compromessa.
Linfedema: cause
I medici distinguono tra linfedema congenito (primario) e linfedema acquisito (secondario).
Cause del linfedema primario
Il linfedema primario si basa su malformazioni congenite del sistema linfatico. Ad esempio, ci sono troppo pochi vasi linfatici o mancano i linfonodi. In altri casi, i vasi linfatici sono ristretti, induriti o allargati.
Gli sviluppi indesiderati possono essere ereditari (ereditari). Tuttavia, gli sviluppi indesiderati non ereditari (sporadici) del sistema linfatico sono più comuni. Tuttavia, entrambi si basano su cambiamenti nel corredo genetico che portano allo sviluppo errato del sistema linfatico.
Cause del linfedema secondario
Il linfedema secondario è spesso il risultato di interventi chirurgici e radiazioni nell'ambito delle terapie antitumorali. Il tumore stesso può anche essere l'innesco per la formazione di linfedema secondario (linfedema maligno).
Linfedema dopo intervento chirurgico o radioterapia
Quando un tumore viene rimosso chirurgicamente, spesso vengono rimossi anche i linfonodi vicini. La procedura può compromettere le vie di drenaggio in modo tale da non poter più rimuovere la linfa e provocare un linfedema secondario.
La radioterapia per il cancro può colpire anche i linfonodi e i vasi sanguigni. Lo stesso vale per gli interventi chirurgici importanti, ad esempio dopo un grave incidente.
Linfedema maligno
Il linfedema secondario senza chirurgia o radiazioni si verifica quando un tumore canceroso comprime o distrugge completamente il tratto linfatico esistente. Il risultato è quello che è noto come linfedema maligno.
Linfedema: diagnosi
Se noti sintomi di linfedema, dovresti consultare un medico. Ti esaminerà in dettaglio e avvierà il trattamento appropriato.
Innanzitutto, il medico ti chiede della tua storia medica (anamnesi):
- Anche i tuoi genitori soffrono di linfedema?
- Quando hai notato per la prima volta il gonfiore?
- L'edema regredisce, ad esempio sdraiandosi?
Quando risponde alle domande, il medico esamina anche le tue precedenti malattie e chiede informazioni su operazioni che potrebbero essere state eseguite di recente.
Esame obiettivo per linfedema
Il medico esamina quindi la parte del corpo interessata e cerca i tipici gonfiori e cambiamenti della pelle. Sentendo l'edema, può determinare se il tessuto è morbido o si è già indurito.
Il segno di Stemmer fornisce ulteriori informazioni: il medico solleva la pelle delle dita o delle punte dei piedi. Se non rimane alcuna piega, questo indica un linfedema in uno stadio avanzato (2-3) (segno di Stemmer positivo). A volte il medico usa anche un'ecografia per mostrare l'entità del linfedema e possibili ostacoli al flusso.
Scintigrafia linfatica
Se dopo questi esami permangono ancora dubbi sul fatto che si tratti effettivamente di linfedema, una linfoscintigrafia può fornire la certezza definitiva. In questo metodo di esame di medicina nucleare, il medico (o il suo assistente) inietta un principio attivo marcato radioattivamente (tracciante), che può essere rimosso solo attraverso il sistema linfatico. Questa rimozione può essere rappresentata graficamente.
In questo modo, il medico può identificare chiaramente i disturbi nel drenaggio linfatico. L'esame del linfedema in questo modo richiede circa un'ora. A volte il medico effettua registrazioni successive dopo diverse ore per poter valutare il decorso nel tempo.
A seconda della causa sospetta, seguono ulteriori esami, ad esempio una tomografia a risonanza magnetica con mezzo di contrasto (RM con mezzo di contrasto) o una diagnosi genetica.
Linfedema: trattamento
La maggior parte delle persone colpite è preoccupata da una domanda: il linfedema può essere curato? La risposta a questo è: con il giusto trattamento, i gonfiori patologici possono almeno essere ridotti bene.
Trattamento conservativo
Gli esperti raccomandano una combinazione di terapia compressiva, drenaggio linfatico, allenamento fisico e cura della pelle. Può essere utile trattare il linfedema con rimedi casalinghi. L'obiettivo qui è una dieta equilibrata e un'attività fisica sufficiente.
È anche importante sapere che il trattamento del linfedema richiede tempo, soprattutto all'inizio, e non sempre è facile. Inoltre, il trattamento potrebbe essere con te per tutta la vita. Con la tua collaborazione, tuttavia, eviterai complicazioni come una grave infiammazione. Inoltre, un linfedema leggermente migliorato spesso semplifica la vita di tutti i giorni.
Terapia compressiva
Con l'aiuto di calze a compressione o bracciali, viene applicata una leggera pressione sui vasi linfatici. Questo rende più facile rimuovere il fluido tissutale accumulato nelle gambe o nelle braccia.
Drenaggio linfatico
Questa è una tecnica di massaggio speciale che può decongestionare i tessuti. Viene quindi chiamata anche terapia di decongestione manuale o fisica. Il linfodrenaggio è uno dei rimedi riconosciuti ed è pagato dalle compagnie di assicurazione sanitaria su prescrizione medica. Per lo più, vengono eseguiti fisioterapisti appositamente formati.
Esercizio fisico
Il movimento mirato allena i muscoli che, come una pompa, supportano i vasi linfatici nella rimozione del fluido tissutale. Gli esercizi sono adattati individualmente al paziente nello studio di fisioterapia. Ad esempio, una persona con linfedema alla gamba riceve esercizi diversi rispetto a un paziente il cui braccio è affetto.
Cura della pelle
Poiché la pelle può essere gravemente colpita dal linfedema, è importante prendersene cura e mantenerla elastica. Si consiglia di applicare regolarmente lozioni idratanti sulle zone interessate della pelle.
Oscillazione profonda e altre misure
Le linee guida attualmente in vigore attribuiscono anche all'oscillazione profonda un effetto decongestionante e antidolorifico. Tuttavia, le indagini riguardano un dispositivo specifico che deve essere maneggiato correttamente per poter aiutare.
Attualmente non ci sono prove che dimostrino che questi metodi funzionino e avvantaggiano il paziente per ulteriori misure contro il linfedema come termoterapia, laser morbidi o nastri linfatici.
Medicinali e integratori alimentari
Al momento non esistono farmaci che agiscano direttamente contro il linfedema. L'uso di preparati appropriati ha senso solo in caso di complicazioni come dolore o infezioni. Anche i farmaci cloridrici (diuretici) di solito non aiutano. Al contrario: un uso eccessivo può addirittura favorire il linfedema!
Il linfedema, che è causato dall'infezione con alcuni nematodi, le filarie, ha una posizione speciale. I medici contrastano questa cosiddetta filariosi linfatica con farmaci speciali come la dietilcarbamazina o l'ivermectina.
Gli integratori alimentari possono essere utili in alcuni casi di linfedema secondario, soprattutto se un esame del sangue rivela la carenza di alcune sostanze. Gli studi hanno dimostrato che il selenio, ad esempio, può supportare la terapia conservativa di alcuni linfedema. Tuttavia, il consumo incontrollato di selenio può anche portare a un'overdose e a corrispondenti problemi di salute. Puoi saperne di più su questo nel nostro articolo sul selenio.
Prima di assumere qualsiasi integratore, parlane con il tuo medico. Gli esperti generalmente raccomandano un precedente esame del sangue.
Chirurgia del linfedema
A volte le misure conservative non aiutano a controllare il linfedema. Quindi l'intervento chirurgico può essere utile. Tuttavia, gli esperti raccomandano questo solo se non c'è linfedema maligno - cioè accumulo di liquidi dovuto al cancro - e il paziente non è inutilmente messo a rischio dall'operazione.
I chirurghi operano sul linfedema in modo diverso a seconda della causa. Se vuoi ripristinare il drenaggio linfatico nel modo più naturale possibile, di solito usi uno di questi tre metodi:
- Trapianto microchirurgico di vasi linfatici autogeni: Per linfedema in cui le vie sono interrotte. Qui i chirurghi trapiantano vasi linfatici da una regione sana del corpo.
- Interposizione di vene autogene: Contro il linfedema, in cui i vasi linfatici sono danneggiati a breve distanza e nessun altro vaso linfatico è disponibile o è meno accessibile. I chirurghi usano le sezioni delle vene del corpo per colmare il divario.
- Chirurgia del lembo: spostamento del tessuto sano adiacente al linfedema, compresi i suoi vasi linfatici
I medici possono anche trapiantare interi linfonodi da una regione sana a quella danneggiata. Se tutte le vene sono ben collegate, può anche aiutare a connettere i vasi linfatici con le vene (anastomosi linfo-venose, linfonodulo-venose) - cioè prima che i linfodotti conducano naturalmente la linfa nel flusso sanguigno nell'angolo venoso.
A volte la liposuzione funziona anche contro il linfedema pronunciato. Il linfedema particolarmente avanzato viene ridotto chirurgicamente. I chirurghi tagliano la pelle interessata, il tessuto adiposo sottostante e la pelle muscolare in vari gradi e sigillano l'area chirurgica con un innesto cutaneo o un lembo, ad esempio.
Linfedema: autotrattamento con rimedi casalinghi e altri consigli
Per supportare il trattamento medico, molte persone con linfedema tengono d'occhio la loro dieta: perdere peso in eccesso può aiutare a tenere sotto controllo il linfedema. Inoltre, gli esperti sospettano che una dieta equilibrata e iposodica sia utile anche in caso di linfedema.
Tuttavia, il beneficio generale di una dieta speciale per il linfedema non è stato ancora scientificamente provato. Secondo le linee guida attualmente in vigore, una dieta speciale, come la dieta MCT (MCT = trigliceridi a catena media), può aiutare solo in rarissime malformazioni del sistema linfatico con perdita di linfa e proteine ad alto contenuto di grassi.
Esercizi di respirazione decongestionanti e automassaggio hanno dimostrato di avere un effetto su molti linfedema. Il tuo fisioterapista ti dirà esattamente come funzionano i due metodi.
Tags.: anatomia nutrimento medicina palliativa