Sindrome di Raynaud
Clemens Gödel è un libero professionista per il team medico di
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.Nella sindrome di Raynaud (malattia di Raynaud), si verificano disturbi circolatori come attacchi, che colpiscono principalmente le dita. Questi poi diventano pallidi e freddi e possono sentirsi insensibili o addirittura dolorosi. Di solito i sintomi sono innocui, ma dietro i sintomi può esserci anche una malattia grave. Scopri i segni, la diagnosi e il trattamento della sindrome di Raynaud qui.
Codici ICD per questa malattia: i codici ICD sono codici riconosciuti a livello internazionale per le diagnosi mediche. Si trovano, ad esempio, nelle lettere dei medici o nei certificati di inabilità al lavoro. I73M34
Sindrome di Raynaud: descrizione
La sindrome di Raynaud è una malattia vascolare causata dal vasospasmo. I crampi di solito si verificano negli attacchi alle dita, meno spesso alle dita dei piedi e in altre parti del corpo. Ciò riduce l'afflusso di sangue alla regione del corpo interessata: diventano pallidi e freddi, motivo per cui si parla di un dito da cadavere o di una malattia del dito bianco. I crampi sono solitamente innescati dal freddo e dallo stress psicologico.
La sindrome fu descritta per la prima volta nel 1862 dallo studente di medicina Maurice Raynaud. I medici oggi distinguono due forme della sindrome di Raynaud: la causa della prima è sconosciuta (sindrome di Raynaud primaria). La seconda forma si verifica nel contesto di altre malattie (sindrome di Raynaud secondaria), ad esempio nella sclerodermia (malattia ereditaria del tessuto connettivo), dopo lesioni o come conseguenza di un sovradosaggio di alcuni farmaci.
La sindrome di Raynaud primaria si trova principalmente nelle donne di età compresa tra 20 e 40 anni. Nel complesso, le donne hanno circa cinque volte più probabilità di essere colpite rispetto agli uomini. Si stima che il 3% della popolazione presenti i sintomi tipici della sindrome di Raynaud primaria.
Sindrome di Raynaud: sintomi
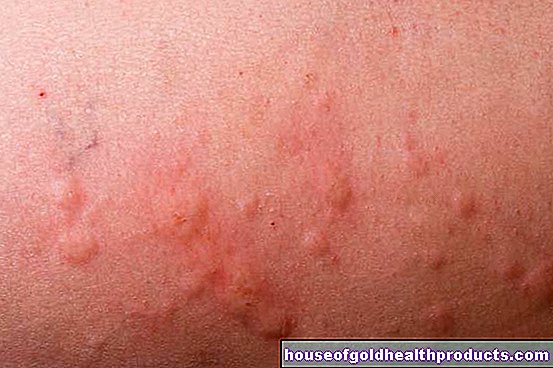
Tipico della sindrome di Raynaud è che le dita (con l'eccezione del pollice) o le dita dei piedi inizialmente diventano pallide e poi blu a causa della ridotta irrorazione sanguigna. Le persone colpite soffrono di sensazioni anormali, intorpidimento e talvolta dolore. Gli attacchi di solito non durano più di mezz'ora, ma possono anche durare più a lungo. Successivamente, la pelle è spesso arrossata. Questi sintomi della sindrome di Raynaud sono noti come fenomeni tricolore.
Nella sindrome di Raynaud primaria, i sintomi compaiono su entrambe le mani o sui piedi. Nella sindrome di Raynaud secondaria, di solito è interessato solo un lato.
Se i crampi (spasmi) persistono per un periodo di tempo più lungo, i vasi sono permanentemente danneggiati. Quindi il tessuto può morire - si formano le necrosi. Tuttavia, tale danno di solito si verifica solo come complicanze della sindrome di Raynaud secondaria.
Se la sindrome di Raynaud è il risultato di sclerodermia (malattia ereditaria del tessuto connettivo), anche la pelle delle mani, delle braccia o del viso è ispessita e tesa. Inoltre, i vasi sanguigni nell'area interessata vengono modificati.
Sindrome di Raynaud: cause e fattori di rischio
La sindrome di Raynaud è causata da un restringimento molto forte e improvviso dei vasi sanguigni (specialmente delle dita e delle mani), che si allenta di nuovo dopo un po'. Questo è noto come vasospasmo. Le convulsioni si verificano soprattutto a basse temperature e sotto stress. La causa di questo fenomeno è uno squilibrio di fattori vasodilatatori e vasocostrittori.
Gli spasmi vascolari nella sindrome di Raynaud possono essere causati da disturbi dei vasi sanguigni delle dita dei piedi e delle mani o da un'attività nervosa compromessa. Anche i disturbi dell'equilibrio ormonale possono svolgere un ruolo. Come interagiscono questi vari fattori non è ancora chiaro.
Le cause della sindrome di Raynaud primaria sono ancora in gran parte sconosciute. Le giovani donne sono particolarmente colpite. Nel corso della vita, gli attacchi di solito diventano sempre più rari e più deboli. La sindrome di Raynaud primaria è spesso più comune in famiglia. Soprattutto, il fumo favorisce lo sviluppo della sindrome di Raynaud.
La sindrome di Raynaud secondaria può essere scatenata da una varietà di malattie diverse. Queste includono malattie reumatologiche, ma anche malattie dei nervi (es. sclerosi multipla) o malattie vascolari come l'arteriosclerosi. Anche le malattie del cancro, in particolare del sistema di formazione del sangue, possono causare la sindrome di Raynaud.
A volte una sindrome del tunnel carpale, in cui vengono pizzicati alcuni tratti nervosi del polso, va di pari passo con la sindrome di Raynaud. La sclerodermia, una malattia autoimmune che porta all'indurimento del tessuto connettivo della pelle, spesso provoca la sindrome di Raynaud. Nel contesto delle malattie autoimmuni, a volte possono essere rilevate nel sangue le cosiddette agglutinine fredde. Le agglutinine fredde sono anticorpi che si aggregano quando fa freddo. Il corpo reagisce a questo con reazioni infiammatorie, che a loro volta promuovono la vasocostrizione e quindi promuovono la sindrome di Raynaud.
Alcuni farmaci (contraccettivi, citostatici, interferone, beta-bloccanti, preparati ergotamina e sostanze dopaminergiche) o farmaci (cocaina, droghe di design) possono anche causare la sindrome di Renauld. Alcune persone che entrano in contatto con determinate sostanze chimiche nel loro lavoro (ad esempio cloruro di polivinile) o che lavorano a lungo con macchine vibranti come martelli pneumatici o motoseghe sviluppano anche la sindrome di Raynaud.
Sindrome di Raynaud: esami e diagnosi
Il primo punto di contatto con la sindrome di Raynaud è il tuo medico di famiglia, che potrebbe indirizzarti a un reumatologo. Di norma, una descrizione dettagliata dei sintomi è sufficiente per fare una diagnosi di "sindrome di Raynaud".
Il consulto medico fornisce importanti informazioni sul tipo e sulla causa della sindrome di Raynaud. Durante la conversazione, il medico porrà, tra le altre cose, le seguenti domande:
- Notate un improvviso scolorimento delle mani, possibilmente associato a dolore?
- I sintomi compaiono simmetricamente su entrambe le mani?
- I sintomi si manifestano spesso sotto stress o al freddo?
- Hai notato cambiamenti nelle tue mani?
- Hai malattie pregresse conosciute?
- Conosci casi simili nella tua famiglia?
Una serie di test può aiutare a diagnosticare la sindrome di Raynaud. Con l'aiuto del test del pugno, ad esempio, è possibile controllare l'afflusso di sangue nelle dita in un confronto fianco a fianco. Per fare ciò, il medico stringe saldamente il polso del paziente e gli fa chiudere e riaprire il pugno circa 20 volte. Se è presente la sindrome di Raynaud, le dita di solito saranno basse in questo esperimento.
Il test di Allen viene utilizzato per esaminare le arterie che portano il sangue alla mano. Il medico stringe una dopo l'altra una delle due arterie (arteria radiale o arteria ulnare) e controlla se la rispettiva arteria aperta fornisce sangue a sufficienza alla mano. Se la mano diventa pallida durante la compressione, l'arteria non compressa è probabilmente bloccata.
Un test di provocazione a freddo può essere utilizzato per determinare se il freddo può scatenare un attacco. Per fare ciò, le mani vengono immerse in acqua ghiacciata per circa tre minuti. Tuttavia, questa indagine è controversa perché gli attacchi non possono essere innescati in modo affidabile in questo modo.
Se sospetti la sindrome di Raynaud, è anche importante ispezionare le mani. Il medico presta attenzione alle ferite e ai danni ai tessuti come le aree morte sulla punta delle dita, il cosiddetto morso di ratto o la necrosi del polpastrello. Il medico cerca anche modifiche all'unghia.
Diagnosi della sindrome di Raynaud primaria
I criteri per diagnosticare la sindrome di Raynaud primaria sono:
- Entrambe le mani sono interessate.
- Gli attacchi si verificano principalmente quando fa freddo o è stressante.
- C'è un danno tissutale.
- I sintomi sono presenti da oltre due anni senza che venga diagnosticata una malattia di base.
- Ulteriori esami sono normali.
Un altro motivo per una forma primaria della sindrome di Raynaud è se le persone colpite sono giovani (sotto i 30 anni) e donne, o se soffrono anche di emicrania o di una forma speciale di malattia cardiaca (angina di Prinzmetal) - entrambe le malattie si basano su spasmi di un certo sangue navi.
Diagnosi della sindrome di Raynaud secondaria
I criteri che parlano per la presenza della sindrome di Raynaud secondaria sono:
- È interessata solo una mano.
- Il tessuto nelle regioni colpite è danneggiato.
Se i sintomi si verificano negli uomini che hanno più di 30 anni, questo parla anche di più per la sindrome di Raynaud secondaria. Alcune malattie, come l'infiammazione dei reni o il dolore osseo, nonché l'uso di determinati farmaci o droghe, aumentano anche il sospetto di sindrome di Raynaud secondaria.
Sono quindi possibili una serie di ulteriori esami per il chiarimento finale.
Microscopia capillare
Come parte di una microscopia capillare, il medico esamina i vasi più piccoli (capillari) nelle mani. Questo può essere utilizzato per determinare, ad esempio, la sclerodermia come causa della sindrome di Raynaud secondaria. Questa malattia è associata a capillari giganti, regioni prive di vasi sanguigni e sanguinamento minore.
Analisi del sangue
Gli esami del sangue possono rivelare altre condizioni che portano alla sindrome di Raynaud secondaria. Parametri importanti da accertare sono l'emocromo, le piastrine, i parametri infiammatori e la cosiddetta elettroforesi proteica e immunitaria. Inoltre, devono essere determinati alcuni anticorpi. Questi includono anticorpi ANA e anti-DNA, che sono tipici della rara malattia immunitaria lupus eritematoso. Questo può anche causare la sindrome di Raynaud secondaria.
Procedure di imaging
L'angiografia a risonanza magnetica e l'ecografia duplex consentono di rilevare crampi vascolari (spasmi), costrizioni (stenosi) e altri cambiamenti vascolari. Può essere importante esaminare anche i vasi del cuore e del collo. Durante l'esame può essere somministrato un cosiddetto α-bloccante. Questo farmaco provoca l'apertura della costrizione. In caso contrario, si può presumere una malattia vascolare.
È importante escludere altre malattie associate a sintomi simili alla sindrome di Raynaud. Questi includono embolie e arteriopatia occlusiva periferica (PAD), in cui i vasi sanguigni si bloccano. Inoltre, la cosiddetta acrocianosi isolata è accompagnata da una colorazione blu indolore delle mani. Un disagio a prima vista, ma innocuo, è un livido spontaneo sul dito (il cosiddetto ematoma spontaneo del dito).
Sindrome di Raynaud: trattamento
La terapia della sindrome di Raynaud si basa inizialmente su misure generali. È fondamentale evitare i fattori scatenanti degli attacchi, in particolare lo stress e il freddo. Anche evitare bevande e cibi troppo freddi può ridurre la frequenza degli attacchi. Le persone colpite traggono beneficio dai guanti riscaldati. Anche le persone con la sindrome di Raynaud dovrebbero smettere di fumare. Alcune persone beneficiano anche di una dieta ricca di acidi grassi omega-3.
Alleviare lo stress
Un importante contributo al miglioramento dei sintomi è la riduzione dello stress. È utile imparare una tecnica di rilassamento come il training autogeno o il rilassamento muscolare progressivo. L'esercizio aiuta anche a ridurre lo stress.
Cura delle ferite
Le ferite nelle aree colpite devono essere trattate in modo intensivo e professionale, poiché possono guarire male e quindi persistere a lungo.
Cosa fare in caso di attacco di Raynaud?
Se un attacco è imminente, le mani dovrebbero essere lavate con acqua tiepida. Si consiglia inoltre di muovere e massaggiare le mani in modo che i vasi si espandano nuovamente rapidamente. A volte aiuta anche mettere le mani sotto le ascelle.
Un attacco di Raynaud di solito si attenua da solo dopo un massimo di mezz'ora, prima che si verifichi un danno permanente. Tuttavia, se la costrizione vascolare non si allenta, il riposo a letto e il calore spesso aiutano. Se anche questo non basta, il medico può prescrivere una terapia anticoagulante, ad esempio con eparina, eventualmente in combinazione con altri farmaci.
Farmaco
Se le misure generali non sono sufficienti, è possibile assumere farmaci contro la sindrome di Raynaud. La somministrazione di farmaci è particolarmente utile se il tessuto è danneggiato e si deve garantire una buona circolazione sanguigna. Il gruppo più importante di farmaci contro la sindrome di Raynaud sono i calcioantagonisti, ad esempio la nifedipina. Inoltre, la nitroglicerina, una sostanza vasodilatatrice, può essere applicata alle aree interessate.
Tuttavia, i farmaci possono avere effetti collaterali indesiderati. I calcioantagonisti possono far gonfiare le dita, un unguento nitro può causare mal di testa.
Nel caso della sindrome di Raynaud molto grave, possono essere prescritti un certo numero di altri gruppi di farmaci, alcuni dei quali non sono specificamente approvati per la terapia della sindrome di Raynaud. L'uso di questi farmaci per trattare la sindrome di Raynaud, e in particolare gli antidepressivi, è controverso.
Se la sindrome di Raynaud secondaria è causata da vasi sanguigni ristretti, può essere presa in considerazione la terapia con acido acetilsalicilico (ASA) e un farmaco ipocolesterolemizzante (statina).
operazioni
In casi particolarmente gravi può essere utile un intervento. Ciò include, ad esempio, il blocco dei nervi vasocostrittori (simpatectomia). Tale blocco può essere eseguito anche con farmaci con il principio attivo guanetidina. Funziona solo per un tempo limitato, ma può essere sufficiente per consentire la guarigione di ferite e danni ai tessuti.
Se la sindrome di Raynaud si verifica in relazione al lavoro, potrebbe essere necessario un lavoro o anche un cambio di occupazione.
Sindrome di Raynaud: decorso della malattia e prognosi
La sindrome di Raynaud primaria è fastidiosa e sgradevole, ma è innocua e di solito limita solo leggermente la qualità della vita. I sintomi di solito migliorano nel tempo.
Nella sindrome di Raynaud secondaria, la pressione della sofferenza può essere significativamente più alta e intensificarsi nel tempo. Il decorso della malattia varia notevolmente da caso a caso a causa delle numerose e diverse cause. Alcuni pazienti sperimentano complicazioni come ferite che guariscono male o altri danni ai tessuti, che possono essere complicati e lunghi da trattare. In casi particolarmente gravi, possono anche morire aree di tessuto. Tuttavia, poiché nuovi vasi si formano relativamente rapidamente in caso di danno vascolare, l'amputazione, ad esempio delle dita colpite, è solo molto raramente necessaria nella sindrome di Raynaud.
Tags.: tcm terapie fitness sportivo












-warten-auf-den-piks-der-freiheit.jpg)