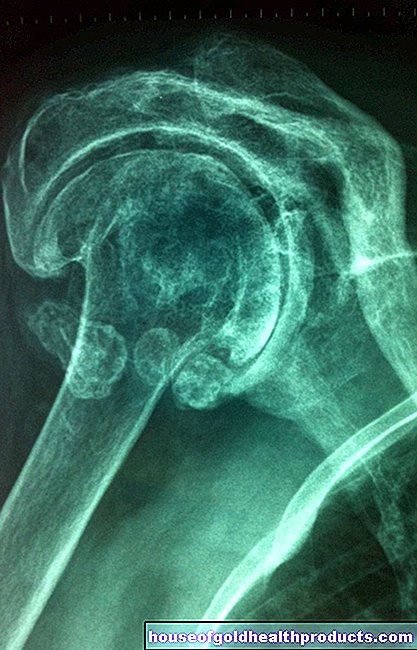
prolasso del disco
Martina Feichter ha studiato biologia con una materia elettiva farmacia a Innsbruck e si è anche immersa nel mondo delle piante medicinali. Da lì non era lontano da altri argomenti medici che la affascinano ancora oggi. Si è formata come giornalista presso l'Axel Springer Academy di Amburgo e lavora per dal 2007 - prima come redattrice e dal 2012 come scrittrice freelance.
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.
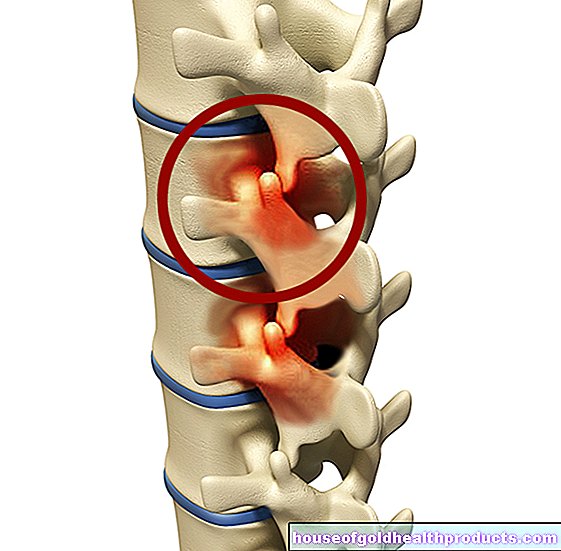
Un'ernia del disco (prolasso del disco, prolasso del disco) si verifica più spesso nelle persone di età compresa tra 30 e 50 anni. Spesso non causa alcun disagio. Ma può anche causare forti dolori alla schiena, disturbi sensoriali e persino paralisi, quindi agire rapidamente è importante. Leggi tutto su sintomi, esami e terapia di un'ernia del disco qui!
Codici ICD per questa malattia: i codici ICD sono codici riconosciuti a livello internazionale per le diagnosi mediche. Si trovano, ad esempio, nelle lettere dei medici o nei certificati di inabilità al lavoro. G55M50M51
Ernia del disco: breve panoramica
- Possibili sintomi: a seconda dell'altezza e dell'entità dell'incidente, ad es. mal di schiena che può irradiarsi a una gamba o a un braccio, disturbi sensoriali (formicolio, formicolio, intorpidimento) o paralisi alla gamba o al braccio in questione, svuotamento della vescica e dell'intestino disturbi
- Cause: usura per lo più legata all'età e allo stress, nonché mancanza di esercizio fisico e obesità; meno spesso lesioni, disallineamenti congeniti della colonna vertebrale o debolezza congenita del tessuto connettivo
- Esami: esame fisico e neurologico, tomografia computerizzata (TC), risonanza magnetica (MRT), elettromiografia (EMG), elettroneurografia (ENG), test di laboratorio
- Trattamento: misure conservative (come esercizio fisico da leggero a moderato, sport, esercizi di rilassamento, applicazione di calore, farmaci), chirurgia
- Prognosi: i sintomi di solito scompaiono da soli o con l'aiuto di una terapia conservativa; La chirurgia non sempre riesce, sono possibili anche complicazioni e ricadute
Ernia del disco: sintomi
In alcuni pazienti, un'ernia del disco scatena sintomi come dolore, formicolio o formicolio alle braccia o alle gambe, intorpidimento o persino paralisi alle estremità. La ragione delle lamentele è che il nucleo interno del disco intervertebrale sporge e preme sui nervi nel canale spinale.
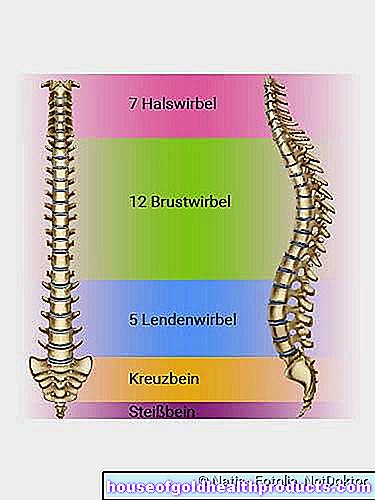
Segmenti spinali
I sintomi non sempre compaiono
Non tutte le ernie del disco scatenano sintomi come dolore o paralisi. Spesso viene poi scoperto solo per caso durante un'indagine.
Se un'ernia del disco provoca sintomi, indica che il disco scivolato sta premendo contro le singole radici nervose, il midollo spinale o il fascio di fibre nervose nella colonna lombare (cauda equina = coda di cavallo).
Anatomia dell'ernia del disco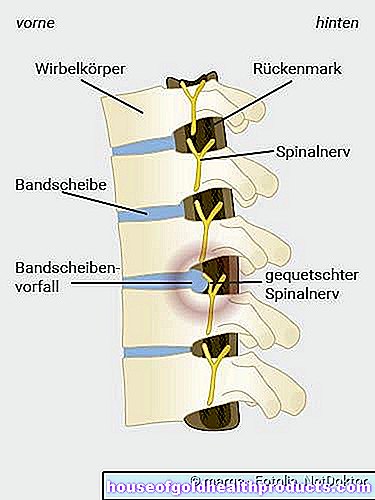
Sintomi di ernia del disco quando viene applicata pressione alle radici nervose
I sintomi dell'ernia del disco quando viene applicata pressione a una radice nervosa dipendono dall'altezza alla quale si trova la radice nervosa interessata - nella colonna lombare, toracica o cervicale.
Ernia del disco - Colonna lombare:
I sintomi di un'ernia del disco iniziano quasi sempre nella colonna lombare, perché il peso corporeo esercita una pressione particolarmente forte sulle vertebre e sui dischi intervertebrali. I medici parlano di ernia del disco lombare o "ernia del disco lombare". I sintomi di solito derivano da ernie discali tra la 4° e la 5° vertebra lombare (L4/L5) o tra la 5° vertebra lombare e la 1° vertebra coccige (L5/S1).
La pressione sulle radici nervose nella colonna lombare a volte provoca un forte dolore nella parte bassa della schiena, che può irradiarsi nella gamba (lungo l'area di alimentazione della radice nervosa interessata). Sono possibili anche deficit neurologici come disturbi sensoriali (come formicolio, formicolio, intorpidimento) e paralisi in quest'area.
È particolarmente scomodo quando il nervo sciatico è interessato dall'ernia del disco lombare. È il nervo più spesso del corpo.È composto dalla quarta e quinta radice nervosa della colonna lombare e dalle prime due radici nervose del sacro. Il dolore di essere pizzicati è spesso descritto dai pazienti come lancinante o elettrizzante. Corrono dai glutei sopra la parte posteriore della coscia fino al piede. I sintomi sono spesso aggravati da colpi di tosse, starnuti o movimento. I medici si riferiscono a questo sintomo come sciatica.
Ernia del disco - rachide cervicale:
Occasionalmente, un'ernia del disco si verifica nella zona cervicale (ernia del disco cervicale o ernia del disco nel rachide cervicale). Colpisce preferibilmente il disco intervertebrale tra la 5a e la 6a o la 6a e la 7a vertebra cervicale. I medici usano le abbreviazioni HWK 5/6 o HWK 6/7 per questo.
I sintomi di un'ernia del disco nell'area cervicale possono includere dolore che si irradia al braccio. Parestesie (parestesie) e sintomi di carenza (paralisi muscolare) nell'area in cui si diffonde la radice nervosa interessata sono anche possibili sintomi.
Ernia del disco - colonna toracica:
Un'ernia del disco è estremamente rara nella colonna vertebrale toracica. La diagnosi qui è "ernia del disco toracico" (o in breve: "ernia del disco toracico della colonna vertebrale"). I sintomi possono essere mal di schiena, che è per lo più limitato alla parte interessata della colonna vertebrale. Il dolore si irradia raramente nell'area di alimentazione del nervo compresso.
Sintomi del disco scivolato quando viene applicata pressione al midollo spinale
Il midollo spinale si estende dal tronco cerebrale alla prima o alla seconda vertebra lombare. Se un'ernia del disco preme sul midollo spinale, possono verificarsi dolore intenso a una gamba o a un braccio e disturbi sensoriali (spilli e aghi, intorpidimento). Anche l'aumento della debolezza di entrambe le braccia e/o delle gambe sono possibili conseguenze di un'ernia del disco. I segni che l'ernia del disco sta premendo sul midollo spinale possono anche essere disturbi funzionali dei muscoli sfinterici della vescica e dell'intestino. Sono accompagnati da intorpidimento nelle aree anale e genitale e sono considerati un'emergenza: il paziente deve essere ricoverato immediatamente!
Sintomi del disco scivolato quando viene applicata pressione alla coda del cavallo
Il midollo spinale continua all'estremità inferiore in un fascio di fibre nervose, la coda del cavallo (cauda equina). Si estende al sacro, un'estensione della colonna vertebrale.
La pressione contro la coda del cavallo (sindrome della cauda equina) può causare problemi di minzione e movimenti intestinali. Inoltre, le persone colpite non hanno più alcuna sensazione nella zona dell'ano e dei genitali o all'interno delle cosce. A volte anche le gambe sono paralizzate. Se hai questi sintomi, devi andare immediatamente in ospedale!
Sintomi sospetti di ernia del disco
Un'ernia del disco non sempre provoca sintomi come il mal di schiena, anche se la radiografia mostra un incidente. A volte tensione, alterazioni della colonna vertebrale (ad es. dovute a usura, infiammazione) o malattie neurologiche sono la causa di presunti sintomi di ernia del disco. Anche il dolore alla gamba non è un segno chiaro: un disco scivolato con pressione su una radice nervosa è solo una delle tante possibili spiegazioni. A volte c'è un blocco dell'articolazione tra il sacro e il bacino (blocco dell'articolazione sacroiliaca). Nella maggior parte dei casi, il dolore alle gambe nel mal di schiena non può essere assegnato a una radice nervosa.
-
Ernia del disco: un movimento mirato può prevenirla
Tre domande per
Dott. med. Samer Ismail,
Specialista in neurochirurgia -
1
Il mal di schiena non è necessariamente un segno di problemi al disco. Quali sono i sintomi di un'ernia del disco?
Dott. med. Samer Ismail
Infatti, circa il 60 per cento della popolazione soffre di mal di schiena senza ernia del disco. Tuttavia, se il dolore si irradia alla gamba, le persone colpite dovrebbero consultare un medico. Disturbi sensoriali come formicolio, formicolio o intorpidimento sono spesso tipici di un'ernia del disco.
-
2
Cosa aiuta con un'ernia del disco?
Dott. med. Samer Ismail
Naturalmente, ciò dipende da quanto grave è il danno e se l'ernia del disco è acuta. A lungo termine, il movimento mirato è particolarmente importante: esercizi di stretching e allungamento, allenamento isometrico con costruzione dei muscoli profondi, esercizi di stabilizzazione e quindi costruzione di muscoli sul dispositivo. Un'operazione ha senso solo se ci sono segni di paralisi e/o forte dolore che persiste per più di sei mesi.
-
3
Come posso prevenire un'ernia del disco?
Dott. med. Samer Ismail
È importante agire prima che compaiano i sintomi. È utile rafforzare gli estensori della schiena. Formano il più profondo dei tre strati muscolari della schiena e stabilizzano la colonna vertebrale. Invece di pesi pesanti, è meglio usare cavi di trazione, un Theraband o il tuo peso per costruire i muscoli. E fai a meno degli sport con sequenze di movimenti monotoni come il golf o il sollevamento pesi.
-
Dott. med. Samer Ismail,
Specialista in neurochirurgiaDirettore del Centro della colonna vertebrale Monaco Est e primario del Centro di neurochirurgia, specializzato in tecniche chirurgiche minimamente invasive sulla colonna vertebrale, protesi del disco intervertebrale e stabilizzazione e correzione della colonna vertebrale
Ernia del disco: esami e diagnosi
Se hai mal di schiena poco chiaro, la prima cosa che dovresti vedere è il tuo medico di famiglia. Se sospetti un'ernia del disco, può indirizzarti a uno specialista. Questo può essere un neurologo, un neurochirurgo o un ortopedico.
Per determinare un'ernia del disco, di solito è sufficiente interrogare il paziente (anamnesi) e un esame fisico e neurologico approfondito. Le procedure di imaging (come la risonanza magnetica) sono necessarie solo in alcuni casi.
Conversazione medico-paziente
Per chiarire il sospetto di un'ernia del disco, il medico prima raccoglierà l'anamnesi del paziente (anamnesi). Ad esempio, chiede:
- Che lamentele hai? Dove si verificano esattamente?
- Da quanto tempo esistono i sintomi e cosa li ha scatenati?
- Il dolore peggiora se, ad esempio, tossisci, starnutisci o ti muovi?
- Hai problemi a urinare o defecare?
Le informazioni aiutano il medico a restringere la causa dei sintomi e a stimare da quale punto della colonna vertebrale possono originarsi.
Esame fisico e neurologico
Il passo successivo sono gli esami fisici e neurologici. Il medico esegue esami tattili, tattili e pressori nell'area della colonna vertebrale e dei muscoli della schiena per scoprire anomalie o punti dolenti. Verifica anche la gamma di movimento della colonna vertebrale. Vengono testati anche la forza muscolare, la sensazione nelle braccia o gambe colpite e i riflessi. Il tipo e la posizione dei sintomi spesso danno al medico un'indicazione dell'altezza della colonna vertebrale alla quale è presente un'ernia del disco.
Procedure di imaging
La tomografia computerizzata (TC) e la risonanza magnetica (MRI) possono rendere visibile un'ernia del disco. Il medico poi riconosce, ad esempio, l'entità dell'incidente e in quale direzione è avvenuto: nella maggior parte dei casi si tratta di un'ernia del disco mediolaterale. Nel processo, il nucleo gelatinoso che è emerso è scivolato tra i fori intervertebrali e il canale spinale.
Un'ernia del disco laterale può essere riconosciuta dal fatto che il nucleo gelatinoso è scivolato lateralmente ed emerge negli orifizi intervertebrali. Se preme sulla radice nervosa del lato colpito, ne risultano disturbi unilaterali.
Un'ernia del disco mediale è meno comune: la massa gelatinosa del nucleo del disco intervertebrale emerge al centro all'indietro in direzione del canale spinale (canale spinale) e può premere direttamente sul midollo spinale.
Quando sono necessari i test di imaging per un'ernia del disco?
Una TC o una risonanza magnetica sono necessarie solo se una consultazione con un medico o un esame fisico ha rivelato evidenza di un'ernia del disco clinicamente significativa. Questo è il caso, ad esempio, se la paralisi si verifica in una o entrambe le gambe, la funzione della vescica o dell'intestino è disturbata o se i sintomi gravi persistono per settimane nonostante il trattamento. La risonanza magnetica è di solito la prima scelta.
L'imaging è necessario anche se il mal di schiena presenta sintomi che suggeriscono un possibile tumore (febbre, sudorazione notturna o perdita di peso). In questi rari casi, è necessario visualizzare lo spazio tra il midollo spinale e il sacco midollare (spazio durale) con un mezzo di contrasto a raggi X (mielografia o mielo-TC).
Un normale esame a raggi X di solito non è utile se si sospetta un'ernia del disco, poiché può mostrare solo le ossa, ma non le strutture dei tessuti molli come i dischi intervertebrali e il tessuto nervoso.
I metodi di imaging non sono sempre utili
Anche se viene scoperta un'ernia del disco durante la risonanza magnetica o la TC, non deve essere la causa dei sintomi che hanno spinto il paziente a consultare un medico. In molti casi, un'ernia del disco corre senza sintomi (asintomatica).
Inoltre, i test di imaging possono aiutare a rendere cronico il dolore del paziente. Perché guardare un'immagine della propria spina dorsale può ovviamente avere un effetto psicologico negativo, come dimostrano gli studi. Soprattutto con mal di schiena diffuso senza sintomi neurologici (come disturbi sensoriali o paralisi) si dovrebbe quindi aspettare prima. Un esame di imaging è indicato solo se i sintomi non migliorano dopo sei-otto settimane.
Immagini approfondite della colonna vertebrale
Misurazione dell'attività muscolare e nervosa
Se si verifica una paralisi o un disturbo sensoriale alle braccia o alle gambe e non è chiaro se questo sia il risultato diretto di un'ernia del disco, l'elettromiografia (EMG) o l'elettroneurografia (ENG) possono fornire certezza. Con l'EMG, il medico curante utilizza un ago per misurare l'attività elettrica dei singoli muscoli. In caso di dubbio, l'ENG può rivelare quali radici nervose vengono schiacciate dall'ernia del disco o se è presente un'altra malattia nervosa, ad esempio una polineuropatia.
Test di laboratorio
In rari casi, alcune malattie infettive come la malattia di Lyme o l'herpes zoster (fuoco di Sant'Antonio) possono causare sintomi simili a un'ernia del disco. Se l'imaging non mostra alcun risultato, il medico può quindi prelevare un campione di sangue ed eventualmente anche un campione di liquido cerebrospinale dal paziente. Questi campioni vengono esaminati in laboratorio per agenti infettivi come Borrelia o virus dell'herpes zoster.
Il medico può anche predisporre la determinazione dei parametri generali nel sangue. Questi includono valori di infiammazione come il numero di leucociti e la proteina C-reattiva (CRP). Questi sono importanti, ad esempio, se i sintomi potrebbero derivare anche da un'infiammazione del disco intervertebrale e dei corpi vertebrali adiacenti (spondilodiscite).
Ernia del disco: trattamento
La maggior parte dei pazienti è principalmente interessata a: "Cosa fare se c'è un'ernia del disco?". La risposta a questo dipende principalmente dai sintomi. Per oltre il 90% dei pazienti è sufficiente il trattamento conservativo dell'ernia del disco, ovvero la terapia senza chirurgia. Ciò è particolarmente vero se l'ernia del disco provoca dolore o lieve debolezza muscolare, ma nessun altro/più grave sintomo.
Questi includono paralisi e disturbi della funzione della vescica o del retto. In questi casi, di solito viene eseguito un intervento chirurgico. L'intervento chirurgico può essere preso in considerazione anche se i sintomi persistono nonostante il trattamento conservativo per almeno tre mesi.
Ernia del disco: trattamento senza chirurgia
Come parte del trattamento conservativo dell'ernia del disco, il medico ora raramente raccomanda l'immobilizzazione o il riposo a letto. Tuttavia, nel caso di un'ernia del disco cervicale, ad esempio, potrebbe essere necessario immobilizzare il rachide cervicale utilizzando un collare cervicale. In caso di forte dolore dovuto a un'ernia del disco nella colonna lombare, una posizione a letto a gradini può essere utile per un breve periodo.
Nella maggior parte dei casi, la terapia conservativa dell'ernia del disco comporta un esercizio da leggero a moderato. Le normali attività quotidiane sono - per quanto il dolore lo consente - consigliabile. Molti pazienti ricevono anche fisioterapia come parte della riabilitazione ambulatoriale o ospedaliera. Ad esempio, il terapista pratica schemi di movimento indolori con il paziente e dà consigli per le attività quotidiane.
Anche a lungo termine, l'esercizio fisico regolare è molto importante nel caso di un'ernia del disco: da un lato, il passaggio tra carico e scarico dei dischi intervertebrali favorisce la loro nutrizione. D'altra parte, l'attività fisica rafforza i muscoli del core, che allevia i dischi intervertebrali. Pertanto, gli esercizi per rafforzare i muscoli della schiena e dell'addome sono altamente raccomandati in caso di ernia del disco. I fisioterapisti possono mostrare ai pazienti questi esercizi come parte di una scuola secondaria. Successivamente, i pazienti dovrebbero esercitarsi regolarmente da soli.
Inoltre, se hai un'ernia del disco, puoi e dovresti fare sport, a condizione che sia compatibile con il disco. Questo vale, ad esempio, per l'aerobica, la corsa, il nuoto a dorso, lo sci di fondo e la danza. Tennis, sci alpino, calcio, pallamano e pallavolo, golf, hockey su ghiaccio, judo, karate, ginnastica, canoa, bowling, lotta, canottaggio e squash fanno meno bene ai dischi intervertebrali.
Chi non vuole fare a meno di uno sport del genere, dannoso per i dischi intervertebrali, dovrebbe fare esercizio fisico e allenamento della forza per compensare, ad esempio correre, andare in bicicletta o nuotare regolarmente. In caso di incertezza, i pazienti dovrebbero discutere la natura e l'entità delle attività sportive con il proprio medico o fisioterapista.
Molte persone con mal di schiena da ernia del disco (o per altri motivi) beneficiano anche di esercizi di rilassamento. Questi possono aiutare, ad esempio, ad alleviare la tensione muscolare legata al dolore.
Le applicazioni di calore hanno lo stesso effetto. Ecco perché spesso fanno anche parte del trattamento conservativo per l'ernia del disco.
Se necessario, vengono utilizzati farmaci per l'ernia del disco. Ciò include soprattutto antidolorifici come i farmaci antinfiammatori non steroidei (ibuprofene, diclofenac, ecc.). Oltre ad un effetto antidolorifico, hanno anche un effetto antinfiammatorio e decongestionante. Possono essere utilizzati anche altri principi attivi, come inibitori della COX-2 e cortisone. Hanno anche effetti antinfiammatori e analgesici. Se il dolore è molto grave, il medico può prescrivere oppiacei a breve termine.
La terapia del dolore per l'ernia del disco deve essere attentamente monitorata dal medico per evitare gravi effetti collaterali. I pazienti devono seguire rigorosamente le istruzioni del medico quando usano antidolorifici.
In alcuni casi, il medico prescriverà anche farmaci miorilassanti (rilassanti muscolari) perché i muscoli possono diventare tesi e induriti a causa del dolore e di una possibile postura di sollievo. A volte sono utili anche gli antidepressivi, ad esempio in caso di dolore grave o cronico.
Fisioterapia per ernia del disco
Ernia del disco: quando devi operarti?
Il medico e il paziente decidono insieme se deve essere eseguita un'operazione di ernia del disco. I criteri per un intervento chirurgico al disco sono:
- Sintomi che indicano una pressione sul midollo spinale (intervento chirurgico presto o immediatamente)
- paralisi grave o peggioramento della paralisi (intervento chirurgico immediato)
- Sintomi di pressione sulla cauda equina (intervento chirurgico immediato)
- diminuzione del dolore e aumento della paralisi (intervento chirurgico rapido perché c'è il rischio che le radici nervose muoiano già)
Esistono varie tecniche chirurgiche per il trattamento di un'ernia del disco. Le procedure microchirurgiche sono oggi standard. Riducono il rischio di cicatrici. In alternativa, in alcuni casi, sono possibili procedure minimamente invasive per un'operazione di ernia del disco.
Chirurgia dell'ernia del disco: discectomia microchirurgica
La tecnica più utilizzata nel trattamento chirurgico di un'ernia del disco è la discectomia microchirurgica (disco = disco, ectomia = rimozione). Il disco intervertebrale interessato viene rimosso con l'aiuto di un microscopio chirurgico e il più piccolo degli strumenti speciali. Questo dovrebbe alleviare i nervi spinali che sono ristretti dall'ernia del disco e causare disagio.
Sono necessarie solo piccole incisioni per inserire gli strumenti chirurgici. Questo è il motivo per cui la tecnologia dell'operazione microchirurgica è una delle procedure minimamente invasive.
La discectomia microchirurgica può rimuovere tutti i dischi erniati, indipendentemente dalla direzione in cui la parte del disco è scivolata. Inoltre, il chirurgo può vedere direttamente se il nervo spinale in difficoltà è stato liberato da qualsiasi pressione.
Corso dell'operazione
La discectomia microchirurgica viene eseguita in anestesia generale. Il paziente è in posizione inginocchiata con la parte superiore del corpo a un livello più alto sul tavolo operatorio.Ciò aumenta la distanza tra gli archi vertebrali e facilita l'apertura del canale vertebrale.
All'inizio, il chirurgo pratica una piccola incisione cutanea sull'area del disco malata. Quindi spinge con cautela i muscoli della schiena di lato e parzialmente (il meno necessario) taglia il legamento giallastro (legamento giallo) che collega i corpi vertebrali. Ciò consente al chirurgo di guardare direttamente nel canale spinale con il microscopio. A volte ha anche bisogno di rimuovere un piccolo pezzo di osso dall'arco vertebrale per migliorare la visione.
Con strumenti speciali ora scioglie il tessuto del disco erniato sotto ispezione visiva del nervo spinale e lo rimuove con una pinza da presa. Difetti più grandi nell'anello in fibra del disco intervertebrale possono essere suturati microchirurgicamente. Anche le parti del disco (sequestranti) che sono scivolate nel canale spinale possono essere rimosse. Nell'ultima fase dell'operazione del disco, il chirurgo chiude la pelle con alcune suture.
Possibili complicazioni
La chirurgia microchirurgica del disco può danneggiare il nervo che deve essere alleviato. Possibili conseguenze sono disturbi sensoriali e motori delle gambe, disturbi funzionali della vescica e dell'intestino e disturbi sessuali. Tali complicazioni sono rare.
Come con qualsiasi operazione, c'è anche un certo rischio di anestesia con questa operazione del disco intervertebrale, così come il rischio di infezioni, disturbi della guarigione delle ferite e sanguinamento secondario.
Alcuni pazienti avvertono dolore alla gamba tirante o sensazione di formicolio dopo settimane o mesi, anche con un intervento chirurgico ottimale del disco intervertebrale e la rimozione dell'incisione. Questa conseguenza tardiva è chiamata "sindrome da intervento chirurgico alla schiena fallito".
Dopo l'operazione
Come per qualsiasi operazione in anestesia, a volte la vescica deve essere svuotata con un catetere il primo giorno dopo l'operazione. Dopo pochissimo tempo, però, le funzioni della vescica e dell'intestino si normalizzano. Di solito il paziente può alzarsi la sera del giorno dell'operazione.
Il primo giorno dopo l'operazione, vengono iniziati gli esercizi di fisioterapia nel paziente con ernia del disco. Questo dovrebbe rafforzare nuovamente i suoi muscoli e legamenti.Psicologi, nutrizionisti e terapisti occupazionali lavorano anche come specialisti nella riabilitazione dopo un'operazione di ernia del disco.
La degenza ospedaliera di solito dura solo pochi giorni. Il successo a lungo termine dell'operazione del disco intervertebrale viene verificato sei o dodici mesi dopo la discectomia microchirurgica. Le procedure di imaging aiutano qui.
Chirurgia dell'ernia del disco: discectomia aperta
Prima dell'introduzione del microscopio chirurgico, l'ernia del disco veniva spesso operata con la tecnica aperta convenzionale sotto un accesso più ampio (incisioni più grandi). Oggi la discectomia a cielo aperto viene eseguita raramente, ad esempio nel caso di malformazioni della colonna vertebrale. I suoi risultati sono paragonabili a quelli della discectomia microchirurgica. Tuttavia, le complicazioni gravi sono più comuni.
Corso dell'operazione
La discectomia a cielo aperto è essenzialmente la stessa dell'operazione di ernia del disco microchirurgica, ma vengono praticate incisioni più grandi e l'area chirurgica non viene valutata con una microottica, ma dall'esterno.
Possibili complicazioni
Le possibili complicanze della discectomia a cielo aperto sono paragonabili a quelle della discectomia microchirurgica, ma si verificano più frequentemente.
Dopo l'operazione
A volte la vescica deve essere svuotata con un catetere il primo giorno dopo l'intervento a disco aperto. Le funzioni della vescica e dell'intestino tornano alla normalità in brevissimo tempo.
Di solito il paziente può alzarsi di nuovo la sera del giorno dell'operazione. Gli esercizi di fisioterapia vengono solitamente iniziati il giorno successivo per rafforzare nuovamente i muscoli e i legamenti della schiena. Il paziente di solito deve rimanere in ospedale solo per pochi giorni.
Chirurgia dell'ernia del disco: discectomia endoscopica
Oltre alla metodica microchirurgica, le tecniche minimamente invasive di chirurgia del disco intervertebrale comprendono anche le cosiddette metodiche endoscopiche percutanee. Il disco intervertebrale viene qui rimosso con l'ausilio di endoscopi, sistemi video e microstrumenti (alcuni dei quali motorizzati), che vengono inseriti attraverso piccole incisioni nella pelle. Il paziente è solitamente in uno stato di semi-veglia e in anestesia locale. Questo gli permette di comunicare con il chirurgo.
La chirurgia endoscopica dell'ernia del disco non può essere eseguita su tutti i pazienti. Non è adatto, ad esempio, se parti del disco intervertebrale si sono staccate (ernia del disco sequestrata) e sono scivolate su o giù nel canale spinale. La discectomia endoscopica non può sempre essere utilizzata per l'ernia del disco nell'area di transizione tra la colonna lombare e l'osso sacro. Perché qui la cresta iliaca blocca il percorso degli strumenti.
A proposito: con i metodi endoscopici, non solo è possibile rimuovere l'intero disco intervertebrale (discectomia), ma anche solo parti del nucleo, se necessario. Poi si parla di nucleotomia endoscopica percutanea.
Corso dell'operazione
Il paziente giace a pancia in giù durante l'operazione endoscopica del disco. La pelle sopra la sezione interessata della colonna vertebrale viene disinfettata e anestetizzata localmente. Uno o due piccoli tubi metallici vengono spinti nello spazio discale attraverso una o due piccole incisioni sotto controllo a raggi X. Questi sono manicotti da lavoro con un diametro da tre a otto millimetri. Consentono l'inserimento di strumenti come piccole pinze da presa e un endoscopio nello spazio del disco intervertebrale. Quest'ultimo ha un'illuminazione e un'ottica speciali. Le immagini dell'area operatoria all'interno del corpo vengono proiettate su un monitor video dove il chirurgo può vederle.
Il chirurgo può ora rimuovere selettivamente il tessuto del disco intervertebrale che preme su un nervo. Dopo l'operazione endoscopica del disco, sutura le incisioni con uno o due punti o fornisce loro cerotti speciali.
Possibili complicazioni
Il tasso di complicanze nella chirurgia endoscopica del disco è relativamente basso. Anche così, c'è un certo rischio di danneggiare i nervi. Possibili conseguenze sono disturbi sensoriali e motori alle gambe, nonché disturbi funzionali della vescica e dell'intestino.
Come per qualsiasi operazione, c'è anche il rischio di infezioni, disturbi della guarigione delle ferite e sanguinamento secondario.
Rispetto alla discectomia microchirurgica, il tasso di recidiva (tasso di recidiva) è più alto nella chirurgia endoscopica del disco.
Dopo l'operazione
Se l'operazione endoscopica del disco è andata a buon fine, il paziente può alzarsi di nuovo entro tre ore e lasciare l'ospedale lo stesso giorno o la mattina successiva. Gli esercizi di fisioterapia dovrebbero essere iniziati il giorno dopo l'operazione.
Chirurgia del disco intervertebrale con anello fibroso intatto
Se qualcuno ha solo una leggera ernia del disco in cui l'anello fibroso è ancora intatto, il disco intervertebrale interessato nell'area del nucleo gelatinoso può talvolta essere ridotto di dimensioni o ridotto mediante una procedura minimamente invasiva. Questo allevia la pressione sulle radici nervose o sul midollo spinale. Questa tecnica può essere utilizzata anche per dischi intervertebrali sporgenti (qui l'anello fibroso è sempre intatto).
Il vantaggio degli interventi minimamente invasivi è che richiedono solo piccole incisioni cutanee, sono meno rischiosi della chirurgia a cielo aperto e di solito possono essere eseguiti su base ambulatoriale. Tuttavia, sono adatti solo per un numero limitato di pazienti.
Corso dell'operazione
In questa operazione mininvasiva del disco, la pelle sopra la colonna vertebrale interessata viene prima disinfettata e anestetizzata localmente. A volte il paziente viene anche messo in un sonno crepuscolare. Ora il medico punge con cautela un ago cavo (cannula) al centro del disco intervertebrale interessato sotto controllo dell'immagine. Può inserire strumenti di lavoro attraverso il canale cavo per ridurre o restringere il tessuto del nucleo gelatinoso:
Questo può essere un laser, per esempio, che lascia evaporare il nucleo gelatinoso all'interno del disco intervertebrale attraverso singoli lampi di luce (decompressione del disco laser). Il nucleo gelatinoso è costituito da oltre il 90% di acqua. L'evaporazione del tessuto riduce il volume del nucleo. Inoltre, il calore distrugge i "recettori del dolore" (nocicettori).
In caso di lesioni termiche, il chirurgo spinge un termocatetere all'interno del disco intervertebrale sotto controllo radiografico. Il catetere viene riscaldato fino a 90 gradi Celsius, in modo che parte del tessuto del disco intervertebrale bolle. Allo stesso tempo, il calore dovrebbe solidificare l'anello di fibra esterno. Anche parte dei nervi conduttori del dolore viene distrutta.
In quella che è nota come nucleoplastica, il medico utilizza le radiofrequenze per generare calore e vaporizzare il tessuto.
Il medico può anche inserire un decompressore attraverso la cannula all'interno del disco intervertebrale. Alla sua punta c'è un filo a spirale che ruota rapidamente. Taglia il tessuto e allo stesso tempo può aspirare fino a un grammo della massa gelatinosa.
Nella chemonucleolisi viene iniettato l'enzima chimopapaina, che liquefa chimicamente il nucleo gelatinoso all'interno del disco intervertebrale. Dopo un certo tempo di attesa, la massa del nucleo liquefatta viene aspirata attraverso la cannula. È molto importante qui che l'anello fibroso del disco intervertebrale in questione sia completamente intatto. In caso contrario, l'enzima aggressivo può fuoriuscire e causare gravi danni al tessuto circostante (come il tessuto nervoso).
Possibili complicazioni
Una delle possibili complicanze negli interventi discale mininvasivi è l'infiammazione del disco batterico (spondilodiscite). Può diffondersi a tutto il corpo vertebrale. Questo è il motivo per cui al paziente viene solitamente somministrato un antibiotico come misura preventiva.
Dopo l'operazione
Nelle prime settimane dopo un'operazione di disco mininvasiva, il paziente deve prestare attenzione fisica. A volte al paziente viene prescritto un corsetto (corpetto elastico) per il sollievo durante questo periodo.
Chirurgia dell'ernia del disco: impianti
Nell'ambito del trattamento chirurgico dell'ernia del disco, il disco usurato viene talvolta sostituito con una protesi per preservare la mobilità della colonna vertebrale. L'impianto del disco intervertebrale è progettato per mantenere la distanza tra le vertebre e la loro normale mobilità e per alleviare il dolore.
Finora non è chiaro quali pazienti trarranno beneficio da un impianto di dischi intervertebrali e quale sarà il successo a lungo termine. Gli studi in corso hanno finora prodotto risultati positivi. Tuttavia, non ci sono ancora risultati reali a lungo termine, soprattutto perché la maggior parte dei pazienti è di mezza età al momento dell'operazione del disco intervertebrale, quindi probabilmente hanno ancora molto tempo da fare.
Sostituzione del nucleo polposo
Nella fase iniziale dell'usura del disco intervertebrale (degenerazione del disco intervertebrale), è possibile sostituire o sostenere il nucleo gelatinoso del disco intervertebrale (nucleo polposo). I medici di solito usano i cuscini in idrogel come una sorta di nucleo gelatinoso artificiale. Questo gel si avvicina molto alle proprietà biochimiche e meccaniche del nucleo gelatinoso naturale perché può assorbire liquidi. Come il disco intervertebrale, assorbe l'acqua quando viene alleviato e la rilascia nuovamente quando viene esercitato.
A seconda dell'entità dei reperti e della procedura, spesso è sufficiente un anestetico locale o breve per questa operazione del disco intervertebrale. L'idrogel viene solitamente introdotto utilizzando un ago cavo (sotto vista a raggi X). Le persone colpite possono spesso alzarsi lo stesso giorno e muoversi liberamente il giorno successivo. Il processo viene ulteriormente sviluppato e monitorato negli studi clinici in tutto il mondo. Poco si sa sui risultati a lungo termine.
Sostituzione totale del disco intervertebrale
Con la sostituzione totale del disco, vengono rimossi il disco intervertebrale e parti della base e delle placche di copertura delle vertebre adiacenti. Nella maggior parte dei modelli, la sostituzione del disco intervertebrale è costituita da una base e da piastre di copertura rivestite in titanio e da un inserto in polietilene (molto simile alle protesi d'anca note).
La procedura per l'operazione del disco intervertebrale: il vecchio disco intervertebrale viene rimosso; Inoltre, parte della cartilagine sulla base e sulle placche di copertura delle vertebre adiacenti viene raschiata via. Con l'aiuto della fluoroscopia, viene determinata la dimensione del disco intervertebrale e viene selezionato un impianto adatto. A seconda del modello, il chirurgo ora scalpella una piccola fessura verticale nella base e nelle placche di copertura delle vertebre adiacenti. Serve per ancorare la protesi. Quindi il chirurgo installa la sostituzione del disco. La pressione della colonna vertebrale stabilizza l'impianto. Entro tre-sei mesi, il materiale osseo cresce nella base e nelle placche di copertura appositamente rivestite della protesi discale integrale.
Il paziente può alzarsi il primo giorno dopo l'operazione. Nelle prime settimane non gli è consentito sollevare carichi pesanti e deve evitare movimenti estremi. Per la stabilizzazione viene utilizzato un corpetto elastico che il paziente può indossare da solo.
I pazienti che soffrono di osteoporosi (perdita ossea) o che hanno movimenti instabili nelle vertebre da trattare non devono ricevere una sostituzione totale del disco.
Ernia del disco: cause e fattori di rischio
Se un disco intervertebrale - l'ammortizzatore tra due vertebre - scivola, il nucleo gelatinoso interno del disco intervertebrale scivola. Il rivestimento duro e fibroso (annulus fibrosus) del disco intervertebrale si lacera e fuoriesce la gelatina del nucleo. Può premere sui nervi (nervi spinali) originari del midollo spinale e causare disagio. A volte parti staccate del nucleo gelatinoso scivolano nel canale spinale. Quindi la diagnosi è "ernia del disco sequestrata".
Ernia del disco - le diverse forme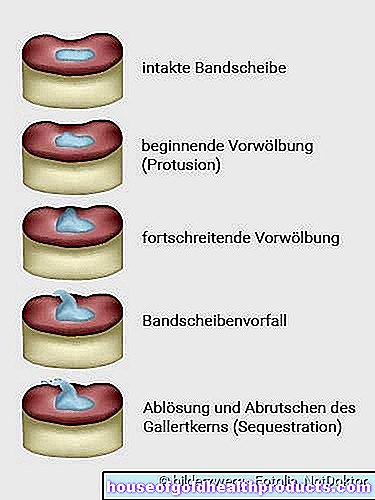
La causa di un'ernia del disco è solitamente una degenerazione legata all'età e allo stress dell'anello di tessuto connettivo del disco intervertebrale: perde la sua funzione stabilizzante e si lacera sotto grande stress. Parte del nucleo gelatinoso può fuoriuscire e premere su una radice nervosa o sul midollo spinale. La frequenza delle ernie discali diminuisce nuovamente dall'età di 50 anni, perché il nucleo perde poi sempre più liquido e quindi perde meno spesso.
Inoltre, lo stile di vita sedentario e l'obesità sono importanti fattori di rischio per l'ernia del disco. In genere, anche i muscoli addominali e della schiena sono deboli. Tale instabilità del corpo favorisce un carico errato dei dischi intervertebrali, poiché solo i muscoli forti del tronco alleviano la colonna vertebrale.
Possibili fattori scatenanti di un'ernia del disco sono errori di postura, movimenti a scatti e sport in cui la colonna vertebrale è scossa (equitazione, mountain bike) o contorta (tennis, squash). Lo stesso vale per il lavoro fisico pesante come il sollevamento di carichi pesanti. Tuttavia, questo da solo non può causare un'ernia del disco. Questo può accadere solo se un disco mostra già segni di usura.
Lesioni (ad esempio da scale cadute o incidenti stradali) e disallineamenti congeniti della colonna vertebrale sono cause meno comuni di ernia del disco.
In alcune persone, una debolezza congenita del tessuto connettivo contribuisce allo sviluppo di un'ernia del disco.
La protrusione del disco (protrusione del disco) deve essere distinta dall'ernia del disco (prolasso del disco). Qui il tessuto del disco intervertebrale interno si sposta verso l'esterno senza che l'anello del disco intervertebrale si strappi. Tuttavia, possono verificarsi disturbi come dolore e disturbi sensoriali. Un esempio ben noto è la lombalgia (lombalgia): si riferisce a lanci acuti, forti dolori alle vertebre lombari.
Ernia del disco: rachide cervicale
L'usura legata all'età delle articolazioni vertebrali e dei dischi intervertebrali è la ragione principale per cui il rachide cervicale può avere un'ernia del disco, soprattutto nelle persone anziane: le articolazioni vertebrali si allentano e cambiano nel corso degli anni e i dischi intervertebrali si consumano sempre più.
Gli effetti di un'ernia del disco nel rachide cervicale colpiscono principalmente le spalle, le braccia e l'area del torace, perché i nervi che lo alimentano lasciano il midollo spinale a questo livello.
Quando i giovani hanno un'ernia del disco cervicale, la causa è spesso una lesione o un incidente. Ad esempio, una brusca torsione della testa può causare l'ernia di un disco tra le vertebre cervicali.
Puoi leggere di più sulle cause, i sintomi e il trattamento del prolasso del disco cervicale nell'articolo Spina dorsale cervicale del disco scivolata.
Ernia del disco: decorso della malattia e prognosi
In circa 90 pazienti su 100, il dolore e la mobilità ridotta causati da un'ernia del disco acuta regrediscono entro sei settimane. Presumibilmente, il tessuto del disco dislocato o fuoriuscito viene rimosso dal corpo o si sposta, in modo che la pressione sui nervi o sul midollo spinale diminuisca.
Se è necessario un trattamento, di solito sono sufficienti misure conservative. Sono quindi spesso la terapia di scelta per un'ernia del disco. La durata della rigenerazione e le possibilità di recupero dipendono dalla gravità dell'ernia del disco.
Anche dopo il successo del trattamento, può verificarsi un nuovo incidente sullo stesso disco o tra altri corpi vertebrali.Pertanto, chiunque sia sopravvissuto a un'ernia del disco dovrebbe allenare regolarmente i muscoli del core e prendere ulteriori consigli sul cuore per prevenire un'ernia del disco (vedi sotto).
Dopo un'operazione
Un'operazione per un'ernia del disco dovrebbe essere considerata con attenzione. Spesso ha successo, ma ci sono sempre pazienti per i quali la procedura non porta la libertà dal dolore desiderata a lungo termine. I medici parlano di sindrome da intervento chirurgico alla schiena fallita o sindrome post-discectomia. Nasce dal fatto che la procedura non ha eliminato la vera causa del dolore o ha creato nuove cause del dolore. Questo può essere, ad esempio, infiammazione e cicatrici nell'area chirurgica.
Come ulteriore complicazione di un'operazione del disco intervertebrale, nervi e vasi possono essere danneggiati durante l'intervento.
Per vari motivi, un paziente può sentirsi peggio dopo un intervento chirurgico al disco rispetto a prima. Potrebbero essere necessarie anche operazioni di follow-up. Questo può anche essere il caso se successivamente si verificano ernie del disco nel paziente operato.
Un'ernia del disco dovrebbe quindi essere operata solo se è urgentemente necessario, ad esempio perché provoca la paralisi. Inoltre, i benefici attesi dovrebbero essere significativamente maggiori dei rischi. Al fine di migliorare i risultati, molti pazienti rimangono in cliniche di riabilitazione dopo l'operazione.
Finora non c'è modo di scoprire in anticipo quali pazienti con un'ernia del disco trarranno maggior beneficio da un'operazione al disco intervertebrale.
Ernia del disco: prevenzione
Muscoli centrali sani e forti sono il prerequisito affinché il corpo sia in grado di affrontare le sfide quotidiane. Se segui alcune regole, puoi fare qualcosa per un'ernia del disco. Le misure preventive includono:
- Fai attenzione al tuo peso corporeo: essere in sovrappeso mette a dura prova la schiena e favorisce l'ernia del disco.
- Fare esercizio regolarmente: escursionismo, jogging, sci di fondo, nuoto a gattoni e dorso, danza, acquagym e altri tipi di ginnastica che rafforzano i muscoli della schiena sono particolarmente utili per la schiena.
- Alcune tecniche di rilassamento come lo yoga, il tai chi e il pilates promuovono anche una buona postura e aiutano a rafforzare il core e la schiena. Questo è il miglior sollievo per la colonna vertebrale e i dischi intervertebrali.
- Se possibile, siediti in posizione eretta su un normale seggiolone. Cambia spesso la posizione di seduta. L'allenamento della forza di accompagnamento stabilizza i muscoli centrali.
- Posiziona gli oggetti che usi spesso ad un'altezza facilmente accessibile: gli occhi e le braccia sono sollevati ed eviti di sovraccaricare il rachide cervicale. Questo è importante anche in un ambiente di lavoro favorevole alla schiena.
- Evitare sedute profonde e morbide; Si consiglia un cuscino del sedile a forma di cuneo.
- Lavorare stando in piedi: il posto di lavoro deve essere sufficientemente alto da poter stare (in modo permanente) in piedi.
- Non sollevare mai oggetti molto pesanti con le gambe dritte e la colonna vertebrale piegata: piega le ginocchia, mantieni la colonna vertebrale dritta e solleva il carico "dalle gambe".
- Distribuire il carico con entrambe le mani in modo che la colonna vertebrale venga caricata in modo uniforme.
- Non piegare la colonna vertebrale verso il lato opposto durante il trasporto di carichi.
- Quando si trasportano carichi, tenere le braccia vicine al corpo: non spostare il peso all'indietro ed evitare una schiena incavata.
- Assicurati che la colonna vertebrale non possa piegarsi durante il sonno. Ha senso avere un buon materasso (la durezza deve corrispondere al peso corporeo) più una rete a doghe ed eventualmente un piccolo cuscino per sostenere la forma naturale della colonna vertebrale.
Anche le persone che hanno già avuto un'ernia del disco dovrebbero aderire a questo consiglio.
Informazioni aggiuntive
Libri
- Malattia del disco intervertebrale - Cosa fare?: Con i migliori esercizi per la vita quotidiana (Paul Th. Oldenkott et al., 2013, Goldmann Verlag)
Linee guida
- Linea guida S2k "Cura conservativa e riabilitativa per ernia del disco con sintomi radicolari" della Società tedesca di ortopedia e chirurgia ortopedica (DGOC) (stato: 2014)
- Linea guida S2k "Radicolopatia lombare" della Società tedesca di neurologia (dal 2012)
- Linea guida S1 "Radicolopatia cervicale" della Società tedesca di neurologia (dal 2012)














-warten-auf-den-piks-der-freiheit.jpg)