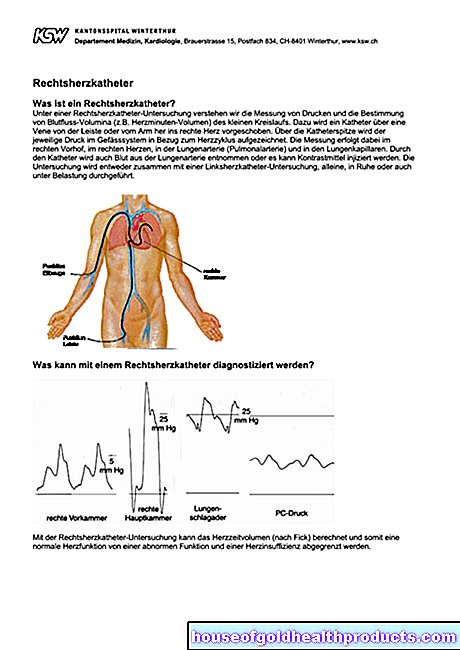
Sindrome mielodisplastica
Ricarda Schwarz ha studiato medicina a Würzburg, dove ha anche completato il dottorato. Dopo una vasta gamma di compiti nella formazione medica pratica (PJ) a Flensburg, Amburgo e Nuova Zelanda, ora lavora in neuroradiologia e radiologia presso l'ospedale universitario di Tubinga.
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.Il termine sindrome mielodisplastica (MDS) copre un gruppo di malattie in cui è disturbata la formazione di diversi tipi di cellule del sangue. Possibili sintomi dell'equilibrio sanguigno disturbato sono l'anemia, una leggera tendenza al sanguinamento o una maggiore suscettibilità alle infezioni. Le cause di MDS di solito rimangono inspiegabili. La sindrome mielodisplastica di solito si verifica solo in età avanzata, di solito a partire dai 60 anni. Qui puoi leggere tutto ciò che devi sapere sulla sindrome mielodisplastica.
Codici ICD per questa malattia: i codici ICD sono codici riconosciuti a livello internazionale per le diagnosi mediche. Si trovano, ad esempio, nelle lettere dei medici o nei certificati di inabilità al lavoro. D46

Sindrome mielodisplastica: descrizione
Una sindrome mielodisplastica (MDS, mielodisplasia) comprende un gruppo di malattie che colpiscono il midollo osseo e quindi la formazione del sangue. Normalmente diversi tipi di cellule del sangue si sviluppano nel midollo osseo da cellule immature del midollo osseo (blasti), che sono responsabili di diversi compiti nel corpo. Questi includono:
- Globuli rossi (eritrociti): trasporto di ossigeno
- Globuli bianchi (leucociti): parte del sistema immunitario
- Piastrine (trombociti): coaguli di sangue
La sindrome mielodisplastica colpisce molte di queste linee cellulari. O sono meno istruiti o la loro funzione è limitata. È diverso quali tipi di cellule e quanto gravemente sono colpiti. Se sono colpite due delle tre file di cellule, si parla di bicitopenia, se sono colpite tutte e tre si parla di pancitopenia. Questo è anche il motivo per cui non esiste "la" sindrome mielodisplastica. Il termine descrive un gruppo di diverse malattie, ognuna delle quali influenza la formazione del sangue. Nella maggior parte dei casi, si possono trovare cellule meno funzionali del tipo cellulare interessato (citopenia). Il midollo osseo, invece, è spesso inframmezzato da molte cellule immature (blasti), le cellule precursori delle cellule del sangue.
La mielodisplasia è più comune nelle persone intorno ai 70 anni. Ogni anno circa 4-5 persone su 100.000 sviluppano MDS. La sindrome mielodisplastica è una delle più comuni malattie maligne del sangue. Negli anni '70, da 20 a 50 persone su 100.000 si ammalano. Un po' più uomini (56 percento) che donne (44 percento) sviluppano una sindrome mielodisplastica. L'aspettativa di vita e il decorso della malattia sono determinati da vari fattori. Tra le altre cose, il fattore decisivo è quanto sia alta la cosiddetta frazione esplosiva, se ci siano cambiamenti genetici complessi e quanto gravemente sia compromessa la formazione del sangue. Un'alta percentuale di blasti indica un alto livello di attività della malattia e quindi una prognosi meno favorevole. Anche l'età e le malattie precedenti giocano un ruolo. Nel complesso, il tempo medio di sopravvivenza per MDS è di circa 30 mesi. In singoli casi, tuttavia, sono possibili anche grandi deviazioni da questo valore medio statistico.
Sindrome mielodisplastica: sintomi
La sindrome mielodisplastica provoca sintomi in circa l'80% dei pazienti a causa del numero ridotto di alcune cellule del sangue, mentre la MDS viene scoperta per caso nel resto. La formazione disturbata delle diverse cellule del sangue ha varie conseguenze:
Anemia: la produzione o la funzione dei globuli rossi è compromessa
L'anemia si verifica nel 70% dei casi di sindrome mielodisplastica, il che la rende il sintomo più comune di mielodisplasia. Nella sindrome mielodisplastica, la normale formazione dei globuli rossi e dell'emoglobina è disturbata, causando anemia. L'emoglobina è il colorante rosso nelle piastrine rosse che le aiuta a spostare i gas. Se ce n'è troppo poco, potrebbero esserci segni di mancanza di ossigeno. I pazienti si sentono cronicamente stanchi, meno produttivi e hanno meno concentrazione. Se ti alleni anche poco, avrai il fiato corto e sentirai un battito accelerato (tachicardia). Spesso le persone colpite sono notevolmente pallide e lamentano vertigini quando si esercitano. Al momento della diagnosi, circa la metà dei pazienti ha una tale anemia che è necessaria una trasfusione di sangue.
Infezioni: la formazione o la funzione dei globuli bianchi è compromessa
Una sindrome mielodisplastica porta a infezioni ripetute in circa il 35% dei casi. Le persone colpite hanno un basso numero di globuli bianchi (leucopenia). Se il numero di globuli bianchi è basso, il sistema immunitario non può più rispondere adeguatamente agli agenti patogeni. La MDS è quindi spesso associata ad un aumento delle infezioni, alcune delle quali accompagnate da febbre.
Tendenza al sanguinamento: la formazione o la funzione delle piastrine nel sangue è compromessa
Se il numero di piastrine nel sangue è ridotto (trombocitopenia), il sanguinamento può verificarsi più rapidamente. Quando vengono ferite, le piastrine di solito aiutano la coagulazione del sangue e ne fermano il flusso. Di conseguenza, circa il venti percento delle persone che hanno la sindrome mielodisplastica sanguina facilmente. Questo può essere visto, ad esempio, in piccole emorragie puntiformi sottocutanee, le cosiddette petecchie.
Altri sintomi
Tuttavia, ci sono sintomi che non sono direttamente correlati al numero ridotto di cellule nelle singole cellule del sangue. Nel 20-50 percento dei casi, ad esempio, la milza è ingrossata (splenomegalia). La loro funzione è, tra le altre cose, quella di eliminare i globuli rossi difettosi e obsoleti. Se il numero di globuli rossi non funzionali nella mielodisplasia aumenta, anche la milza deve aumentare il suo carico di lavoro. Questo diventa visibile attraverso un ingrandimento dell'organo. Il fegato può anche essere ingrossato (epatomegalia) e causare una sensazione di oppressione nella parte superiore destra dell'addome. Circa un paziente su dieci con MDS sviluppa il cancro della ghiandola linfatica.
Sindrome mielodisplastica: cause e fattori di rischio
Nelle persone sane, le cosiddette cellule staminali del sangue attraversano vari stadi di maturazione e divisione nel midollo osseo. Alla fine di questi processi si formano globuli rossi, globuli bianchi e piastrine Nei pazienti con MDS, le cellule staminali del midollo osseo sono degenerate e la normale formazione del sangue (emopoiesi) è interrotta. Le cellule staminali patologicamente alterate producono masse di cellule prive di funzione. Questi muoiono rapidamente o vengono risolti nella milza. Delle tre file di cellule nel sangue (globuli rossi, globuli bianchi, piastrine), una, due o tutte e tre possono essere degenerate. Se tutte e tre le file di cellule sono degenerate, si parla di pancitopenia. In alcuni pazienti affetti da sindrome mielodisplastica, le cellule staminali immature si moltiplicano in modo massiccio e incontrollabile nel tempo. La MDS si trasforma quindi in leucemia acuta. Questo è il motivo per cui una sindrome mielodisplastica è anche chiamata pre-leucemia.
Le ragioni di questa degenerazione della formazione del sangue non sono state chiarite in oltre il 90% dei casi (sindrome mielodisplastica primaria). Nel dieci per cento delle persone colpite, tuttavia, i fattori scatenanti possono essere trovati in modo più o meno affidabile (sindrome mielodisplastica secondaria). In questo caso, i cambiamenti cromosomici sono solitamente evidenti nel corredo genetico. Più cambiamenti cromosomici ci sono, più grave è il quadro clinico. I trigger includono:
- Chemioterapia precedente con tossine cellulari (citostatici)
- Radiazioni (ad esempio, per curare il cancro o in caso di incidenti nucleari)
- Terapia con radioiodio (per ipertiroidismo o cancro alla tiroide)
- Benzene e altri solventi
Sindrome mielodisplastica: indagini e diagnosi
La persona giusta da contattare se si sospetta una sindrome mielodisplastica è uno specialista in medicina interna specializzato in malattie del sangue o cancro (ematologo, emato-oncologo). All'appuntamento del medico, il medico prima informa sui sintomi attuali e su eventuali malattie precedenti (anamnesi). Se sospetti una sindrome mielodisplastica, il medico potrebbe farti le seguenti domande, ad esempio:
- Sei stato stanco ed esausto ultimamente o hai notato un calo delle prestazioni?
- Ti manca facilmente il fiato anche con poco sforzo fisico?
- Hai frequenti palpitazioni o vertigini?
- Hai sofferto di infezioni ultimamente?
- Sei incline a emorragie cutanee puntiformi (petecchie) e aumento del sangue dal naso?
- Hai avuto radiazioni o chemioterapia in passato?
Dopo l'anamnesi, segue l'esame obiettivo. Il medico controlla principalmente se il fegato o la milza sono ingrossati e se i linfonodi sono ingrossati. Poiché una sindrome mielodisplastica è principalmente una malattia del sangue, è essenziale un esame del sangue. Serve anche, tra l'altro, a chiarire possibili altre cause dei sintomi.Oltre al sangue, viene esaminato anche il midollo osseo se si sospetta la sindrome mielodisplastica.
Sindrome mielodisplastica: analisi del sangue
La prima indicazione di una sindrome mielodisplastica è un esame del sangue. Il campione esaminato contiene in genere meno cellule del sangue rispetto a una persona sana. I diversi tipi di cellule possono essere colpiti in diverse combinazioni o da soli. Il più delle volte i globuli rossi sono diminuiti (anemia). A differenza dell'anemia sideropenica, il contenuto di ferro in queste cellule non viene modificato o addirittura aumentato. Inoltre, i globuli bianchi e le piastrine possono essere ridotti (leucopenia e trombocitopenia). Tuttavia, a volte anche i globuli bianchi sono aumentati.
Una sindrome mielodisplastica può influenzare le dimensioni e il contenuto di emoglobina delle cellule del sangue oltre a un cambiamento nel numero di cellule. I globuli rossi possono essere ingranditi (macrocitici) o ridotti (microcitici), avere una forma diversa e un contenuto di emoglobina diminuito (ipocromico) o aumentato (ipercromico). L'emocromo viene utilizzato per valutare se ci sono più cellule precursori del sangue immature. Questa è anche un'indicazione di una ridotta formazione del sangue. Per chiarire altre possibili cause dei sintomi, nel sangue vengono determinati anche il livello di accumulo di ferro ferritina e il parametro di decadimento cellulare LDH. La vitamina B12, l'acido folico e l'eritropoietina sono coinvolti nella formazione del sangue e vengono quindi spesso controllati.
Sindrome mielodisplastica: puntura del midollo osseo
Se un esame del sangue anormale suggerisce una sindrome mielodisplastica, una biopsia del midollo osseo può confermare la diagnosi sospetta. Perché anche nelle MDS si trovano sempre più precursori immaturi (blasti) della normale formazione del sangue nel midollo osseo. Durante questo esame, al paziente vengono solitamente somministrati sedativi o farmaci per il sonno leggero. L'anestesia generale viene solitamente eseguita sui bambini. Quindi un'area nella cresta iliaca o nello sterno viene disinfettata e coperta con teli sterili. Per evitare che il paziente sviluppi dolore durante la biopsia, viene iniettato un anestetico locale sotto la pelle. Il medico può quindi utilizzare un ago per rimuovere cellule e tessuti dal midollo osseo. Quindi cellule e tessuti vengono esaminati in laboratorio. Per la successiva terapia della sindrome mielodisplastica è importante dimostrare se e come è stato modificato il materiale genetico delle cellule del midollo osseo. Ciò si ottiene con un cromosoma o un'analisi genica.
Sindrome mielodisplastica: trattamento
Una sindrome mielodisplastica viene determinata e classificata in base all'aspetto e alla natura del midollo osseo e delle cellule del sangue al microscopio. A seconda dei cambiamenti microscopici nelle cellule che formano il sangue, l'Organizzazione Mondiale della Sanità (OMS) distingue tra due tipi di mielodisplasia, ognuno dei quali richiede diverse misure terapeutiche: la MDS ad alto rischio e la MDS a basso rischio. I criteri per questa classificazione includono il tipo e la proporzione di cellule modificate nel sangue e nel midollo osseo. La MDS viene curata nei reparti specializzati di un ospedale o, particolarmente consigliato, di una clinica universitaria.
Sindrome mielodisplastica: trattamento della sindrome mielodisplastica a basso rischio
Nel caso di MDS a basso rischio, viene utilizzata la "terapia di supporto", che si riferisce al trattamento di supporto della malattia. Si cerca di sostituire la perdita di funzione senza poter curare la malattia. La sindrome mielodisplastica può richiedere le seguenti misure di supporto:
- Trasfusione di globuli rossi e bianchi o piastrine
- Medicinali che legano il ferro nel sangue (chelanti del ferro). Ciò è necessario perché le ripetute trasfusioni di sangue causano un sovraccarico di ferro nel corpo.
- Somministrazione precoce di antibiotici per qualsiasi infezione poco chiara
- Vaccinazione contro gli pneumococchi e vaccinazione antinfluenzale annuale
- Evitare l'uso di antidolorifici non steroidei o cortisone
Sindrome mielodisplastica: fattori di crescita
Una sindrome mielodisplastica porta a una minore concentrazione cellulare di alcuni tipi di cellule nel sangue. Affinché il corpo possa produrre più nuove cellule di questo tipo di cellule, la formazione del sangue può essere stimolata da alcuni farmaci. L'ormone eritropoietina (noto anche come EPO nel doping sportivo) o acido valproico può essere somministrato per aumentare il numero di globuli rossi. Per le altre file cellulari esistono anche stimolatori che stimolano la formazione di nuove cellule.
Sindrome mielodisplastica: immunomodulatori
La sindrome mielodisplastica colpisce anche le cellule del sistema immunitario. In alcuni casi, possono aiutare i farmaci che sopprimono o modulano il sistema immunitario. A lungo termine, ciò significa che i pazienti dovranno avere meno trasfusioni di sangue. Questa terapia può anche causare un nuovo aumento del numero di piastrine nel sangue.
Sindrome mielodisplastica: trattamento della sindrome mielodisplastica ad alto rischio
Esistono diverse opzioni per il trattamento della sindrome mielodisplastica nel gruppo ad alto rischio, inclusa la modifica del metabolismo del DNA (ad esempio con azacitidina o decitabina), la chemioterapia intensiva o un "trapianto di cellule staminali allogeniche". Il trapianto di cellule staminali è l'unica opzione di trattamento che può potenzialmente curare la malattia. Tutte le cellule del midollo osseo del paziente vengono distrutte dalle radiazioni e dalla chemioterapia. Poiché una persona non può vivere senza formazione di sangue, le cellule staminali del donatore devono essere impiantate da un'altra persona. Questi si dividono e ricominciano la formazione del sangue. Tuttavia, non è sempre facile trovare un donatore che sia geneticamente abbastanza simile da qualificarsi come donatore.
In linea di principio, la possibilità di un trapianto di cellule staminali dovrebbe essere esaminata in tutti i pazienti con MDS ad alto rischio prima, ad esempio, di interferire con il metabolismo del DNA. Se un trapianto di cellule staminali non è possibile, vengono utilizzati gli altri metodi di trattamento.
Sindrome mielodisplastica: decorso della malattia e prognosi
Nel complesso, la prognosi per le MDS è piuttosto sfavorevole. Fattori particolarmente sfavorevoli sono un'alta percentuale di blasti nel sangue, complesse alterazioni cromosomiche, un alto livello di decadimento cellulare nell'analisi del sangue, vecchiaia, malattie pregresse e una condizione generale ridotta.
A seconda del gruppo a rischio, la diagnosi di "sindrome mielodisplastica" differisce tra l'aspettativa di vita e il decorso della malattia. I pazienti ad alto rischio sopravvivono in media cinque mesi. Tuttavia, nelle MDS ad alto rischio, a volte c'è la possibilità di una terapia con cellule staminali e quindi una potenziale possibilità di cura. Se c'è un tipo di malattia a basso rischio, l'aspettativa di vita può aumentare fino a una media di 68 mesi. Oltre il 60% muore per infezioni, emorragie o per leucemia mieloide acuta improvvisa (LMA). Queste complicanze sono una conseguenza diretta della sindrome mielodisplastica.
Tags.: salute digitale prevenzione consiglio sul libro