shock
e Sabine Schrör, giornalista medicoMarian Grosser ha studiato medicina umana a Monaco di Baviera. Inoltre, il dottore, interessato a molte cose, ha osato fare alcune interessanti deviazioni: studiare filosofia e storia dell'arte, lavorare alla radio e, infine, anche per un Netdoctor.
Maggiori informazioni sugli esperti diSabine Schrör è una scrittrice freelance per il team medico di Ha studiato economia aziendale e pubbliche relazioni a Colonia. In qualità di editor freelance, è a suo agio in un'ampia varietà di settori da oltre 15 anni. La salute è una delle sue materie preferite.
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.Uno shock medico è caratterizzato da un apporto inadeguato di ossigeno: l'apporto di ossigeno non può soddisfare la domanda di ossigeno. Quindi solo gli organi vitali sono adeguatamente riforniti di sangue e quindi di ossigeno, a spese della periferia (arti). Se la mancanza di ossigeno continua a peggiorare, gli organi alla fine non riceveranno più ossigeno sufficiente - c'è un pericolo per la vita! Leggi tutto quello che c'è da sapere sullo shock qui!

Breve panoramica
- Che cos'è uno shock? Trasferimento del volume sanguigno al centro del corpo in caso di mancanza di ossigeno per rifornire gli organi vitali. Di conseguenza, gli arti (periferia) e - se la mancanza di ossigeno progredisce - in seguito anche gli organi con ossigeno.
- Tipi di shock: a seconda dell'innesco, viene fatta una distinzione tra shock ipovolemico, cardiogeno, anafilattico e settico. Forme speciali sono lo shock neurogeno e ipoglicemico.
- Cause: nello shock ipovolemico, ad esempio grave perdita di sangue, mancanza di liquidi (ad esempio grave diarrea). In caso di shock cardiogeno, ad esempio infarto, costrizione della valvola cardiaca, lesioni o malattie dei polmoni. In caso di shock anafilattico, allergeni come veleno di insetti o farmaci. Shock settico, ad esempio dopo infezioni (come l'infezione della ferita).
- Sintomi: irrequietezza, paura, pallore, tremori, congelamento, brividi, sudorazione fredda. Con alcune forme di shock: pelle calda e arrossata. Con shock avanzato: apatia, incoscienza.
- Misure di primo soccorso: Chiamare immediatamente il medico di emergenza (pericolo grave per la vita!). Fino a quando questo non arriva: posizione di shock con le gambe sollevate (eccetto shock cardiogeno: qui la parte superiore del corpo si trova più in alto), calmare il paziente, se necessario massaggio cardiaco e respirazione bocca a bocca.
- Trattamento: dopo le misure immediate, ulteriore trattamento a seconda del tipo di shock, ad esempio farmaci o infusioni per aumentare il volume del sangue, riserve di sangue, antidolorifici, apporto di ossigeno, farmaci per aumentare la forza di contrazione del cuore, antiallergici, antibiotici.
Shock: descrizione

In parole povere, in caso di shock, il volume del sangue si sposta sempre più al centro del corpo: i vasi nella periferia del corpo, cioè nelle braccia e nelle gambe, si restringono in modo che vi possa circolare meno sangue. Questo rende più sangue disponibile per gli organi interni e il cervello. Questo fenomeno è noto come "centralizzazione". Lo shock è quindi un programma di emergenza dell'organismo che mira a mantenere l'apporto di sangue e quindi la funzionalità degli organi vitali.
Lo shock: un circolo vizioso
Quindi uno shock ha perfettamente senso, ma solo a prima vista! Questo perché il metabolismo cambia nella periferia del corpo a bassa perfusione e povera di ossigeno, con la creazione di prodotti metabolici acidi. Questi causano la fuoriuscita di più fluido dai vasi più piccoli (capillari) nel tessuto e l'allargamento delle arteriole (piccoli vasi che forniscono sangue). Le loro controparti, le venule, invece, si dilatano meno. Di conseguenza, non possono drenare completamente il sangue che è stato arricchito con anidride carbonica dal tessuto - si verifica una congestione del sangue. In essi si formano piccoli coaguli di sangue (microtrombi). Inoltre, ancora più fluido scorre nel tessuto. La quantità di sangue che circola nella periferia continua a diminuire e il tessuto riceve ancora meno ossigeno, un circolo vizioso che i medici chiamano bobina d'urto.
Se non trattata, questa spirale continua a girare, con conseguenze sempre più fatali. In casi estremi, la formazione di microtrombi può consumare sostanze importanti nel sangue responsabili della coagulazione del sangue (coagulopatia da consumo). Questo può portare a più sanguinamento nel corpo. Nel tempo, gli organi vitali non vengono più adeguatamente riforniti di sangue o ossigeno. Quindi il ciclo si interrompe: si verifica un'insufficienza multiorgano.
Poche persone sopravvivono a insufficienza multiorgano. È quindi importante intervenire il prima possibile in caso di shock.
A seconda della causa scatenante si distingue tra diversi tipi di shock:
Shock ipovolemico
Lo shock ipovolemico o da deficit di volume è innescato da una grave perdita di liquidi, ad esempio dopo un grave sanguinamento interno o esterno (shock emorragico), grave diarrea o vomito. Ci sono tre fasi:
- Fase 1: la pressione sanguigna è normale, la pelle è pallida, umida e fresca.
- Fase 2: la pressione sanguigna scende (sotto i 100 mmHg di sistolica), il polso sale a più di 100 battiti al minuto.
- Fase 3: la pressione sanguigna continua a scendere (sotto i 60 mmHg), il polso diventa più piatto e difficilmente si sente. Inoltre, ci sono disturbi della coscienza, ritenzione urinaria e respirazione superficiale e rapida.
Shock cardiogenico
Lo shock cardiogeno ha origine nel cuore. Se questo è danneggiato a causa di un infarto, ad esempio, non ha la forza per pompare sangue a sufficienza nella circolazione. Poi, dopo un po', inizia la spirale di shock. Un versamento o un'emorragia nel pericardio così come un'embolia polmonare possono ridurre le prestazioni del cuore e quindi mettere in moto la spirale d'urto.
Shock anafilattico
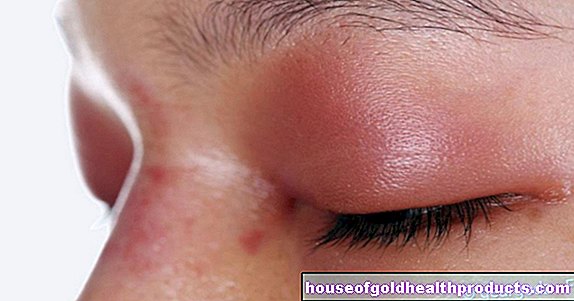
Lo shock è dovuto a una reazione allergica del sistema immunitario estremamente esagerata: in caso di allergia, il sistema immunitario interpreta erroneamente alcune sostanze (allergeni) negli alimenti, nei medicinali o nel veleno di insetti come pericolose. Quando viene a contatto con queste sostanze, rilascia sostanze messaggere che dilatano i vasi sanguigni e permettono al fluido di fuoriuscire dai capillari. Di conseguenza, il volume del sangue diminuisce e la bobina d'urto inizia a girare.
Shock settico
Lo shock settico è innescato da un'infezione locale o dell'intero corpo. Come per lo shock anafilattico, anche qui vengono rilasciate sostanze messaggere (mediatori) che dilatano i vasi sanguigni e consentono al fluido di fuoriuscire nel tessuto. Una forma speciale di shock settico è la sindrome da shock tossico (TSS): qui il sistema immunitario reagisce alle tossine prodotte dai batteri invasori.
Forme d'urto speciali
Esistono anche alcune forme speciali di shock, ad esempio:
- Shock neurogeno: qui una parte del sistema nervoso si guasta in modo che i vasi sanguigni non possano più restringersi e la circolazione si interrompa. Il liquido può anche fuoriuscire in modo incontrollato.
- Shock ipoglicemico: se la concentrazione di zucchero nel sangue scende al di sotto di un limite critico (circa 50 mg/dl), il paziente perde improvvisamente conoscenza perché il cervello non è più adeguatamente rifornito di energia.
Shock: sintomi
Segni importanti di shock includono:
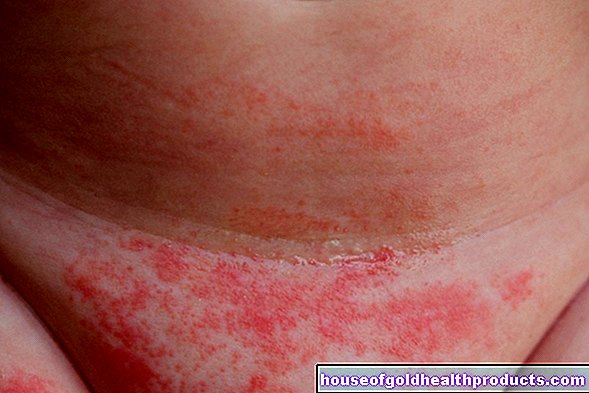
- Alterazioni cutanee: pelle pallida, fredda e sudata in shock ipovolemico e cardiogeno; pelle arrossata e calda in shock settico; pelle pallida, calda e secca in shock neurogeno; sintomi cutanei allergici in caso di shock anafilattico (arrossamento, surriscaldamento, prurito, possibile gonfiore)
- Calo della pressione sanguigna
- Palpitazioni (tachicardia), eccezione: in caso di shock neurogeno e di alcune aritmie cardiache, il battito cardiaco è notevolmente rallentato (bradicardia).
- polso appena palpabile
- respirazione accelerata, respirazione soggettivamente difficile
- Irrequietezza, nervosismo, paura, tremori
- Disturbi della coscienza in stato di shock avanzato, ad esempio apatia, incoscienza
Nei bambini, le palpitazioni inspiegabili sono spesso il primo sintomo di shock. Un calo della pressione sanguigna e disturbi respiratori, invece, di solito si verificano solo più tardi.
Shock: cause
A seconda del tipo di shock, vengono messe in discussione diverse cause. Importante: queste cause non sempre provocano uno shock!
Cause di shock ipovolemico
Lo shock ipovolemico è dovuto a un'eccessiva perdita di sangue dai vasi. I possibili trigger sono:
- Sanguinamento abbondante, ad esempio dopo lesioni a vasi sanguigni o organi, dopo fratture ossee, operazioni o parto (gravi emorragie secondarie), con ridotta coagulazione del sangue dovuta a malattie (emofilia) o farmaci che fluidificano il sangue (ad esempio cumarine, eparina)
- Deficit di liquidi, ad esempio dovuto a vomito prolungato o diarrea grave. Anche se continui a bere troppo poco, il volume del sangue può diminuire pericolosamente.
Cause di shock cardiogeno
Se il cuore è troppo debole per pompare abbastanza sangue nella circolazione, può provocare uno shock cardiogeno. Le ragioni della gittata cardiaca inadeguata sono, ad esempio:
- Debole contrazione del cuore, ad esempio a causa di un infarto, un'infiammazione del muscolo cardiaco o uno sviluppo anomalo del muscolo cardiaco. Il cuore non può quindi contrarsi correttamente e quindi non può generare una pressione sufficiente nei vasi sanguigni.
- Eccesso di sangue, ad esempio quando una valvola cardiaca non si chiude correttamente. Durante la fase di riempimento, il sangue scorre quindi dall'aorta o dai polmoni nella corrispondente camera cardiaca e la riempie eccessivamente.
- Costrizione della valvola cardiaca (come la stenosi della valvola aortica): qui il cuore deve pompare contro una maggiore resistenza. Il forte carico di pressione danneggia il muscolo cardiaco, allo stesso tempo meno sangue entra nei vasi a causa del diametro più piccolo dell'apertura della valvola.
- Restringimento del pericardio dovuto a versamento, sanguinamento (tamponamento pericardico) o correlato a infiammazione (pericardite costrittiva). Quindi le camere cardiache non possono più riempirsi a sufficienza, il che riduce la capacità di pompaggio del cuore.
- Lesioni o malattie dei polmoni possono impedire il ritorno venoso al cuore. La possibile conseguenza è una ridotta gittata cardiaca, che può portare a shock cardiogeno.
Cause di shock allergico
Una reazione eccessiva del sistema immunitario è la causa dello shock allergico (anafilattico). I trigger sono singoli allergeni, cioè sostanze a cui la persona interessata ha una reazione allergica, ad esempio:
- Veleno di insetti (veleno d'api o vespe)
- Alimenti come noci, drupacee o fragole
- Medicinali, ad esempio antidolorifici, anestetici o antibiotici (soprattutto penicilline)
Cause di shock settico
Lo shock settico è causato da un'infezione (ad esempio batteri o funghi). Questo può essere locale o interessare l'intero corpo. I seguenti fattori possono causare shock settico:
- Infiammazioni: infiammazione del peritoneo (peritonite), infiammazione del pancreas (pancreatite), infiammazione della colecisti (colecistite), infiammazione dei reni (pielonefrite) o polmonite.
- Cateteri (cateteri venosi, cateteri urinari, ecc.): Gli agenti patogeni possono entrare nel corpo attraverso di essi e causare sepsi, nel peggiore dei casi con shock.
- ustioni gravi ed estese: le ferite possono infettarsi e persino portare a shock settico.
- sistema immunitario indebolito: favorisce lo shock settico.
Lo shock settico è particolarmente pericoloso,
- causata da meningococchi (che causano la meningite),
- che si verifica come parte di una sindrome di Waterhouse-Friderichsen (insufficienza acuta delle ghiandole surrenali) o
- che si verifica in persone a cui è stata rimossa la milza.
Pronto soccorso in caso di shock
Se sospetti uno shock, chiama immediatamente i servizi di emergenza!
Fino all'arrivo del medico di emergenza, dovresti assolutamente fornire il primo soccorso:
- Se la persona interessata (adulto o bambino) è cosciente, metterla in stato di shock. Per fare questo, appiattiscilo, ma posiziona le gambe più in alto della parte superiore del corpo. In questo modo sarà più facile per il sangue fluire al cuore.
Se si sospetta uno shock cardiogeno, invece, la parte superiore del corpo deve essere sollevata in modo da non sollecitare ulteriormente il cuore.
- Evita ogni ulteriore eccitazione per la persona interessata.
- Calma la vittima.
- Tenere il paziente al caldo con una coperta termica o un foglio per evitare che si raffreddi a causa dello shock.
- Arrestare l'emorragia per prevenire ulteriori perdite di sangue.
- In caso di incoscienza o arresto cardiocircolatorio, adottare le opportune misure di primo soccorso: se necessario, liberare le vie aeree, se necessario respirazione bocca a bocca, massaggio cardiaco.
- Se non sei sicuro delle condizioni del paziente, ma il battito cardiaco e la respirazione sono stabili, la posizione laterale stabile è la soluzione migliore.
- Assicurati di stare con la persona colpita e controlla regolarmente la respirazione e il polso fino all'arrivo del medico di emergenza e al trattamento dello shock.
Shock: diagnosi e trattamento
Prima di tutto, è importante riconoscere uno shock in quanto tale. Per questo è importante informare il medico (di emergenza) di eventi precedenti e rilevanti: ad esempio, la persona interessata ha mangiato qualcosa di speciale poco prima, è stata punta da un insetto o è nota per avere una malattia cardiaca? C'è stato un incidente, un'operazione o un'infezione nel recente passato? Queste sono domande importanti che possono aiutare il medico a diagnosticare. I tipici sintomi di shock forniscono ulteriori informazioni (vedi sopra).
Inoltre, ci sono vari segni che possono essere usati per identificare rapidamente lo shock:
- Indice di shock: è un indicatore importante. La frequenza del polso viene divisa per il valore della pressione sanguigna sistolica (il primo valore quando si misura la pressione sanguigna). Se il risultato è maggiore di 1 (cioè se il valore del polso supera quello della pressione sanguigna), questo indica uno shock. Nelle prime fasi di uno shock, tuttavia, il valore può essere ancora inferiore a 1.
- Test dell'unghia: si tratta di premere un'unghia fino a quando il letto ungueale sottostante non è bianco e senza sangue. Poco dopo aver lasciato andare, il letto ungueale dovrebbe diventare di nuovo rosso. Se questo dura più di un secondo, indica un flusso sanguigno periferico disturbato e quindi uno shock.
- Le vene del collo infossate (vene giugulari) e le vene del pavimento della lingua sono segni tipici di shock ipovolemico.
Inoltre, se si sospetta uno shock, vengono eseguiti i seguenti esami:
- Elettrocardiografia (ECG)
- Misurazione della pressione venosa centrale
- Misurazione della quantità di urina prodotta (diuresi)
- Determinazione di vari valori del sangue (come la saturazione di ossigeno)
Terapia d'urto
Dopo le misure di primo soccorso sopra descritte, il medico curante avvia un trattamento appropriato a seconda della causa dello shock:
- Shock ipovolemico: qui, in particolare, il volume di sangue perso deve essere sostituito.Questo viene fatto con l'aiuto dei cosiddetti cristalli isotonici (sale da cucina o glucosio) e con soluzioni per infusione colloidale, cioè soluzioni che aumentano il volume del sangue con macromolecole come carboidrati (amido idrossietilico, destrani) o proteine (gelatina o albumina umana ). Se necessario, al paziente viene somministrato anche il sangue.
- Shock cardiogeno: se necessario, viene trattato con antidolorifici e farmaci che aumentano la forza di contrazione del cuore (dobutamina). Inoltre, l'ossigeno viene fornito per migliorare l'apporto di tessuto e muscolo cardiaco. In caso di infarto, i medici cercheranno di liberare nuovamente l'arteria coronaria ostruita.
- Shock anafilattico: al paziente vengono somministrati farmaci per contrastare l'eccessiva reazione del sistema immunitario (glucocorticoidi, antistaminici). Inoltre, ci sono principi attivi che restringono i vasi sanguigni dilatati (adrenalina) e allargano i bronchi ristretti (beta-2 mimetici). Anche qui potrebbe essere necessaria una sostituzione del volume.
- Shock settico: i patogeni responsabili vengono combattuti con farmaci idonei (ad es. antibiotici contro i batteri). Inoltre, i pazienti spesso necessitano di sostituzione del volume e possibilmente di farmaci vasocostrittori per superare lo shock.








.jpg)