Verruche genitali
e Martina Feichter, redattrice medica e biologaFlorian Tiefenböck ha studiato medicina umana alla LMU di Monaco. È entrato a far parte di come studente nel marzo 2014 e da allora ha supportato il team editoriale con articoli medici. Dopo aver ricevuto la sua licenza medica e il lavoro pratico in medicina interna presso l'Ospedale universitario di Augusta, è membro permanente del team da dicembre 2019 e, tra le altre cose, garantisce la qualità medica degli strumenti
Altri messaggi di Florian TiefenböckMartina Feichter ha studiato biologia con una materia elettiva farmacia a Innsbruck e si è anche immersa nel mondo delle piante medicinali. Da lì non era lontano da altri argomenti medici che la affascinano ancora oggi. Si è formata come giornalista presso l'Axel Springer Academy di Amburgo e lavora per dal 2007 - prima come redattrice e dal 2012 come scrittrice freelance.
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.
Le verruche genitali (condilomi appuntiti, condilomi acuminati) sono escrescenze cutanee benigne nell'area genitale. Sono tra le malattie sessualmente trasmissibili più comuni. Le verruche genitali sono causate da un'infezione da papillomavirus umano (HPV). Dopo l'infezione con il virus, occorrono da quattro settimane a otto mesi perché si formino le prime verruche (periodo di incubazione). Leggi tutto quello che devi sapere sulle verruche genitali qui!
Codici ICD per questa malattia: i codici ICD sono codici riconosciuti a livello internazionale per le diagnosi mediche. Si trovano, ad esempio, nelle lettere dei medici o nei certificati di inabilità al lavoro. A63
Verruche genitali: aspetto e sintomi
Le verruche genitali sono escrescenze benigne sulla pelle o sulle mucose. Queste verruche si trovano solitamente nell'area genitale (meno spesso in altre parti del corpo). Questo è il motivo per cui sono anche chiamate verruche genitali. Un altro nome è "condiloma appuntito":
Quando emergono, lo strato superiore (muco) della pelle (epidermide) cresce in modo appuntito verso l'alto e si formano capocchie di spillo fino a diversi centimetri di dimensione. Le strutture morbide e verrucose sono di colore rossastro, grigio-brunastro o biancastro. Di solito si verificano in gruppi e possono svilupparsi in nodi papillomatosi più grandi o strutture simili a placche ("cresta di gallo").
Oltre al classico tipo di verruche genitali, esistono anche forme speciali. Questi includono, ad esempio, i condilomi plana (latino planus = piatto). È l'aspetto piatto delle verruche genitali comuni.
Inoltre, in rari casi le verruche genitali si sviluppano nei cosiddetti "condilomi giganti" (tumori di Buschke-Löwenstein o condilomi gigantea). Questi grandi tumori simili a cavolfiori distruggono il tessuto e possono trasformarsi in un tumore canceroso (carcinoma verrucoso a cellule squamose).
Verruche genitali nelle donne
Se una donna ha le verruche genitali, si trovano spesso sulla commessura posteriore (la giunzione posteriore delle grandi labbra davanti al perineo) o sulle labbra. Ma possono verificarsi anche nella vagina e sulla cervice, sull'ano e nel canale anale e nell'uretra. Con le verruche genitali nell'uretra, le verruche di solito compaiono contemporaneamente nell'area genitale esterna (ad es. sulle labbra).
Verruche genitali negli uomini
Le verruche si trovano solitamente sul pene, preferibilmente sul legamento del prepuzio (frenulo), sul solco del pene (depressione ad anello dietro il glande) e sul foglio interno del prepuzio. Gli uomini circoncisi non hanno più il prepuzio e sono meno inclini alle verruche genitali. Se ne ottengono un po ', le verruche genitali possono colonizzare il tronco del pene e la radice del pene.
Come nelle donne, i condilomi acuminati possono formarsi nell'uretra, nel canale anale e nell'ano negli uomini. Gli omosessuali maschi in particolare sono soggetti a tali verruche sull'ano.
Verruche genitali su altre parti del corpo
Le verruche genitali amano le condizioni calde e umide. Questi si trovano principalmente nell'area genitale e anale, motivo per cui si presentano quasi sempre qui. Raramente crescono su altre parti del corpo. Ad esempio, i virus HP possono passare dall'area genitale all'orofaringe attraverso il sesso orale e portare alla formazione di verruche. Ma questo accade molto raramente. Raramente si trovano anche condilomi acuminati, ad esempio nell'ombelico, sotto il seno femminile o sotto le ascelle.
Verruche genitali nei neonati e nei bambini
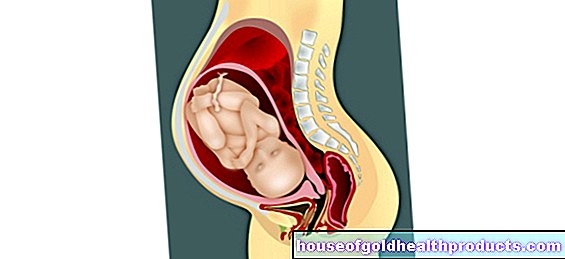
Se le donne incinte soffrono di verruche genitali nell'area genitale, possono trasmettere il virus causale al bambino alla nascita. Ciò aumenta il rischio che il neonato sviluppi la cosiddetta papillomatosi laringea giovanile. Questi sono noduli simili a verruche genitali nell'area della laringe e delle corde vocali. I possibili sintomi includono raucedine, tosse, difficoltà a deglutire e rumori respiratori udibili.
Sintomi generali delle verruche genitali
Le verruche genitali di solito non causano alcun sintomo, quindi sono asintomatiche. Per molti malati, i condilomi acuminati sono poi un problema puramente estetico, che può però causare problemi psicologici (sentimenti di vergogna, ecc.).
Le verruche genitali possono raramente prudere, bruciare o provocare dolore. Alcune donne riferiscono anche un aumento delle perdite vaginali. In particolare, la superficie delle verruche genitali più grandi può lacerarsi e sanguinare, ad esempio durante i rapporti sessuali. Se le verruche genitali crescono nell'apertura uretrale, la minzione può anche causare disagio (sanguinamento, flusso di urina debole).
A volte le verruche genitali causano dolore durante il sesso (dispareunia). Questo può essere molto stressante psicologicamente. Alcuni pazienti temono anche che loro (o il loro partner) sviluppino il cancro o diventino sterili a causa delle verruche genitali. Non aver paura di vedere un medico per le verruche genitali e parlagli delle tue preoccupazioni e paure!
Verruche genitali: cause e fattori di rischio
Le cause delle verruche nell'area genitale e molte verruche su altre parti del corpo (verruche extragenitali) sono i cosiddetti papillomavirus umani, noti anche come papillomavirus umani o HPV in breve. Esistono oltre 200 diversi tipi di HPV, la maggior parte dei quali innocui.
I virus HP innocui raramente causano malattie maligne, motivo per cui sono anche chiamati tipi a basso rischio. I più noti sono i tipi HPV 6 e HPV 11. Possono essere rilevati nella maggior parte dei casi di verruche genitali. In alcuni casi, anche altri HPV a basso rischio causano sintomi di verruche genitali. Un totale di circa 40 tipi di HPV possono infettare l'area genitale anale.
L'HPV ad alto rischio si verifica raramente nelle verruche genitali
Se i tipi a basso rischio portano alla degenerazione solo molto raramente, le infezioni da cosiddetto HPV ad alto rischio (HPV ad alto rischio) sono molto più frequentemente collegate a tumori nell'area genitale. In quasi tutti i casi di cancro della cervice uterina (cancro cervicale), è possibile dimostrare il coinvolgimento di tipi di HPV ad alto rischio. Di solito è HPV 16 o 18. Un'infezione da HPV ad alto rischio può anche essere coinvolta nello sviluppo di altri tumori nell'area genitale come il cancro del pene o il cancro vaginale. Al contrario, i tipi di HPV ad alto rischio possono essere trovati solo molto raramente nelle cellule delle verruche genitali.
Come si possono avere le verruche genitali?
Le verruche genitali sono tra le malattie sessualmente trasmissibili più comuni. Sono per lo più trasmessi attraverso il contatto diretto con la pelle o le mucose, il più delle volte attraverso rapporti sessuali non protetti. C'è un rischio particolarmente elevato di infezione se si cambia partner sessuali più spesso. I preservativi possono ridurre il rischio, ma non al 100%. Perché non coprono tutte le aree della pelle che possono essere infettate dal virus HP.
Le verruche genitali possono anche essere infettate attraverso oggetti contaminati come i giocattoli sessuali. Non si può escludere nemmeno l'infezione attraverso asciugamani o spugne da bagno contaminati condivisi, nonché attraverso bagni condivisi.
Il rapporto orale può aumentare il rischio di un'infezione da HPV nella zona della bocca e della gola - e quindi anche il rischio di ispessimento della pelle simile a verruche genitali a questo punto.
Nelle donne in gravidanza, i fattori scatenanti della verruca genitale possono essere trasmessi al neonato alla nascita.
Se i bambini con verruche comuni si grattano l'area genitale o anale, possono svilupparsi verruche genitali. Il trigger è quindi solitamente HPV di tipo 2, ma a volte anche di tipo 27 o 57. In questo caso gli esperti parlano di autoinoculazione (autoinfezione).
Attenzione: se i bambini hanno le verruche nella zona genitale o anale, è sempre necessario un chiarimento perché c'è il sospetto di abuso sessuale!
Fattori di rischio
Vari fattori aumentano il rischio di contrarre virus HP genitali, che causano verruche genitali o portano al cancro cervicale. Questi includono:
- primi contatti sessuali prima dei 16 anni
- rapporti sessuali non protetti (no preservativi)
- Fumo (indebolisce la funzione protettiva e barriera della mucosa)
- Nascita giovanile e nascite multiple (le gravidanze modificano il rivestimento dell'utero, rendendolo più suscettibile alle infezioni)
- sistema immunitario indebolito
- altre infezioni genitali come la clamidia o l'herpes genitale
Verruche genitali: prevenzione
Non esiste una protezione definitiva contro le infezioni da HPV e di conseguenza le verruche genitali. Tuttavia, alcune misure possono aiutare a ridurre il rischio di verruche genitali. Il vantaggio di fare ciò è che questi passaggi possono prevenire anche altre conseguenze più gravi dell'HPV. Questi includono principalmente malattie maligne come il cancro cervicale o il cancro del pene.
Pratica sesso sicuro!
Il sesso non protetto è il principale fattore di rischio per le malattie sessualmente trasmissibili come le verruche genitali. Un breve contatto con la pelle è sufficiente per la trasmissione delle verruche genitali, ma studi su altre malattie da HPV hanno dimostrato che il successo del trattamento con la protezione del preservativo è maggiore e dura più a lungo. Proteggiti con i preservativi durante il sesso sia vaginale che anale.
Dovresti anche usare preservativi o "dighe dentali" per il sesso orale. Inoltre riducono il rischio di infezione.
Vai ai controlli!
Ciò consente di rilevare e trattare precocemente le verruche genitali e altre alterazioni della mucosa correlate all'HPV. Come per quasi tutte le malattie, anche qui vale: prima la diagnosi e il trattamento, migliore è la prognosi!
Pensa sempre anche ai tuoi partner sessuali!
Come per tutte le malattie sessualmente trasmissibili, le verruche genitali dovrebbero essere esaminate dal partner sessuale. Se ti vengono diagnosticate le verruche genitali, è importante informarne il/i partner sessuale/i. Ciò impedirà che si diffonda e proteggerà il tuo partner da malattie potenzialmente gravi, incluso il cancro!
Fai vaccinare te stesso o i tuoi figli!
Da diversi anni esiste una vaccinazione contro alcuni tipi di papillomavirus umano (vaccinazione HPV). È raccomandato dalla Commissione vaccinale permanente del Robert Koch Institute (STIKO) a tutte le ragazze tra i nove ei quattordici anni, preferibilmente prima della prima attività sessuale. Nel giugno 2018 lo STIKO ha esteso la raccomandazione vaccinale ai ragazzi di età compresa tra i nove e i quattordici anni.Sul mercato tedesco sono disponibili due diversi vaccini: uno (doppio vaccino HPV) protegge dalle infezioni con le più importanti cause di cancro cervicale (HPV 16 e 18). Il secondo vaccino (vaccino nove volte HPV) è efficace anche contro altri tipi di HPV, inclusi HPV 6 e 11 - le due cause più comuni di condilomi genitali.
Verruche genitali: diagnosi ed esame
In molti casi, le verruche genitali non causano alcun problema. Tuttavia, dovresti sempre esaminare le verruche nell'area genitale. Potrebbe essere un processo patologico maligno. Anche le verruche genitali innocue possono causare disagio, soprattutto se aumentano di dimensioni. Inoltre, aumenta il rischio che l'HPV ad alto rischio abbia infettato la pelle o la mucosa nell'area genitale altrove e abbia portato a cambiamenti appena visibili lì.
Gli esami necessari per il chiarimento delle verruche genitali sono effettuati da specialisti: le possibili persone di contatto sono ginecologi (per donne), urologi (per uomini), dermatologi (dermatologi) e venereologi (specialisti in malattie sessualmente trasmissibili).
Anamnesi (anamnesi)
Innanzitutto, il medico chiede al paziente eventuali sintomi che possono insorgere. Non aver paura di rispondere anche alle domande sulla tua attività sessuale, poiché svolge un ruolo cruciale nelle verruche genitali. Il medico prende anche nota dei fattori di rischio generali come farmaci, fumo o altre condizioni preesistenti che possono indebolire il sistema immunitario. Ad esempio, potrebbero essere poste le seguenti domande:
- Dove hai lamentele esattamente?
- Dove e quali cambiamenti di pelle hai notato? È possibile che ci siano verruche significative nell'area genitale?
- Hai notato sanguinamento genitale al di fuori del ciclo mestruale, ad esempio dopo il rapporto?
- Hai cambiato spesso il tuo partner sessuale? Usi il preservativo durante il sesso?
- Conosci malattie pregresse?
- Hai già avuto una malattia a trasmissione sessuale nell'area genitale come verruche genitali, clamidia o sifilide in passato?
Indagini sulle verruche genitali
Il medico può chiarire le verruche genitali negli uomini in modo più preciso come parte di un esame fisico. Esamina principalmente il glande del pene, lo sbocco uretrale (Meatus urethrae externus) e il suo ingrandimento che si trova lì (Fossa navicularis). In determinate circostanze, allarga l'apertura uretrale in modo da poter esaminare gli ultimi centimetri dell'uretra (meatoscopia). Se ci sono verruche genitali sull'apertura dell'uretra, il medico eseguirà un esame uretrale (uretroscopia). Prima, tuttavia, vengono trattate le verruche genitali visibili dall'esterno in modo che i papillomavirus umani non vengano trasportati nelle profondità dell'uretra quando si specchiano.
Le verruche genitali nelle donne compaiono spesso nell'area delle labbra o sull'ano e sono quindi generalmente facilmente riconoscibili. Per scoprire tutte le verruche nell'area genitale, sono necessari ulteriori esami. Il ginecologo palperà la vagina come parte di una visita ginecologica e poi la esaminerà con uno speculum ("specchio"). La palpazione è importante perché gli specula a volte coprono verruche genitali profonde o altre escrescenze.
Il medico prende anche una macchia dalla mucosa sulla cervice e sulla cervice. Quindi macchia lo striscio e lo esamina al microscopio. Questo "Pap test" può rivelare cambiamenti cellulari maligni come quelli causati da un'infezione da HPV in una fase iniziale.
Per chiarire le verruche genitali nell'area genitale interna della donna, il medico può anche eseguire una colposcopia. Esamina la vagina e la cervice usando un microscopio speciale (colposcopio). In questo modo è possibile rilevare le verruche genitali più piccole e altri cambiamenti o sanguinamento nei genitali femminili.
Ulteriori indagini
In caso di verruche sull'ano, il medico sentirà l'ano e il canale anale con il dito (esplorazione rettale digitale). Può anche eseguire un'anoscopia (rispecchiamento del canale anale): esamina il canale anale utilizzando un endoscopio rigido (anoscopio).
In alternativa è possibile anche una proctoscopia: qui viene utilizzato anche un endoscopio rigido, il proctoscopio. Con il suo aiuto, il medico può vedere non solo l'interno del canale anale, ma anche la parte inferiore del retto. Le verruche genitali crescono molto raramente sopra la linea dentata. A questo confine sulla parete interna dell'intestino, la struttura della mucosa cambia: lo strato di copertura (epitelio squamoso) del canale anale si fonde nella mucosa del retto (epitelio altamente prismatico). Le verruche genitali che crescono oltre la linea indicano un sistema immunitario debole. Per non diffondere l'HPV, le verruche genitali visibili esternamente vengono solitamente rimosse prima di una proctoscopia.
Se gli altri test sulle verruche genitali non sono chiari, il medico potrebbe essere in grado di eseguire un test dell'acido acetico. Tampona le aree sospette della pelle / delle mucose con acido acetico dal tre al cinque percento (nelle donne, ad esempio, come parte di una colposcopia). Le verruche genitali difficilmente riconoscibili diventano biancastre nel processo. Tuttavia, il risultato del test non è molto affidabile, motivo per cui il metodo non è raccomandato di routine.
Esame istologico delle verruche rimosse
I medici di solito diagnosticano le verruche genitali ad occhio nudo. Tuttavia, se ha dei dubbi, rimuove la verruca nel suo insieme e la fa esaminare in laboratorio per un esame istologico. Anche una verruca genitale viene rimossa ed esaminata in laboratorio nelle seguenti situazioni:
- Il trattamento non funziona.
- Dopo il successo del trattamento, si sviluppano rapidamente nuove verruche genitali.
- Le verruche genitali hanno un diametro superiore a un centimetro.
- C'è il sospetto di condilomi giganti (tumori di Buschke-Löwenstein).
- I cambiamenti della pelle sono atipici. Ad esempio, sono pigmentati, multicolori, sanguinanti o fusi con il tessuto circostante.
- Il paziente ha un'immunodeficienza.
Rilevamento HPV
Il genoma del virus HP di solito non deve essere rilevato nelle verruche genitali. Le eccezioni sono i condilomi giganti: qui i virus dovrebbero essere rilevati molecolarmente e il tipo di virus identificato.
La rilevazione dell'HPV (inclusa la tipizzazione del virus) può essere indicata anche nei bambini con verruche genitali. Se, ad esempio, viene identificato HPV 2 come causa delle verruche, questo parla più per la trasmissione delle comuni verruche cutanee e non per abuso sessuale come causa delle verruche genitali (queste ultime sono solitamente causate da HPV 6 o 11) .
Esclusione di altre malattie sessualmente trasmissibili
Con le verruche genitali aumenta il rischio di altre malattie sessualmente trasmissibili. Pertanto, il medico esaminerà o testerà anche i pazienti per la sifilide, la gonorrea, l'HIV, la clamidia e l'epatite B e C.
Differenziazione delle verruche genitali da altri cambiamenti della pelle
Ci sono alcune malattie che provocano alterazioni cutanee simili a quelle dei condilomi genitali (diagnosi differenziali). Per distinguerlo, a volte è necessario prelevare un campione di tessuto, che viene esaminato in modo fine. Importanti diagnosi differenziali per le verruche genitali sono:
|
malattia |
proprietà |
|
Condilomi lata |
|
|
Infiammazione del follicolo pilifero (follicolite) |
|
|
Verruche Dellular (Mollusca contagiosa) |
|
|
Verruche seborroiche |
|
|
fibromi molli |
|
|
ghiandole sebacee libere |
|
|
Tag della pelle |
|
|
Irsuti papillaris vulvae (donna) Irsuti papillare del pene (uomo) |
|
|
Lichen nitidus |
|
Inoltre, il medico deve differenziare le verruche genitali da possibili alterazioni cutanee maligne (precursori di cancro o cancro).
Verruche genitali: trattamento
trattamento
Esistono diversi modi per trattare le verruche genitali. Il medico e il paziente decideranno insieme il piano terapeutico. Quando si selezionano le misure terapeutiche, occorre tenere conto in particolare dei seguenti fattori:
- Dimensioni, numero e posizione delle verruche genitali
- Tipologia e successo dei trattamenti precedenti
- possibili malattie sottostanti e concomitanti (HIV, clamidia, ecc.)
- Desideri del paziente
- Esperienza del medico curante
Il partner sessuale dovrebbe anche essere esaminato per le verruche genitali e trattato se necessario. Ciò impedisce ai partner di infettarsi a vicenda ancora e ancora.
Trattamento delle verruche genitali con farmaci
Le verruche genitali possono essere trattate con farmaci applicabili esternamente (topicamente). I preparati sono disponibili come crema/unguento o liquidi (soluzione, acido) e vengono applicati direttamente sulle verruche. A seconda del principio attivo, il trattamento medicinale delle verruche genitali viene effettuato dal medico o dal paziente stesso. In ogni caso, l'uso attento e regolare del farmaco è fondamentale per il successo della terapia.
Nella tabella seguente troverete un elenco dei vari principi attivi per la terapia dei condilomi genitali, le istruzioni per l'uso e i più importanti effetti collaterali (NW):
|
droga |
utente |
Osservazioni |
|
Soluzione di podofillotossina 0,5% 2a scelta: Podofillotossina 0,15% crema |
paziente |
|
|
Imiquimod 5% crema |
paziente |
|
|
Sinecatechine 10% unguento |
paziente |
|
|
Acido tricloroacetico |
medico |
|
Congela le verruche genitali
Il termine tecnico per questo trattamento delle verruche genitali è crioterapia. Viene effettuato da un medico specialista. Il medico applica azoto liquido sulla verruca con l'aiuto di uno spray o di un bastoncino (ovatta, metallo), che provoca il "congelamento" e la morte del tessuto. L'applicazione può essere ripetuta una volta alla settimana.
Questo metodo di trattamento delle verruche genitali è facile da eseguire, economico e può essere utilizzato anche durante la gravidanza. Possibili effetti collaterali sono sensazione di bruciore e dolore nella zona trattata. Inoltre, possono svilupparsi disturbi del pigmento e cicatrici superficiali. Il virus HP non viene ucciso dal trattamento, così che in seguito in molti pazienti si formano nuove verruche genitali.
Trattamento chirurgico delle verruche genitali
Durante il trattamento chirurgico delle verruche genitali, le escrescenze tissutali vengono rimosse. Il paziente riceve un anestetico locale o generale. Sono disponibili varie tecniche per la chirurgia delle verruche genitali:
Un elettrocauterizzazione può essere utilizzato per rimuovere le verruche genitali riscaldando e distruggendo il tessuto con una corrente elettrica. I medici usano questo metodo soprattutto per le verruche genitali grandi, a forma di letto e ricorrenti. Durante la procedura può svilupparsi fumo contenente particelle virali potenzialmente contagiose. Pertanto, sono necessari un dispositivo di aspirazione, maschere per il viso e occhiali protettivi.
Le verruche genitali possono anche essere rimosse utilizzando la terapia laser. Il laser funziona con anidride carbonica o colorante (Nd: YAG). Come l'elettrocauterizzazione, il metodo è particolarmente adatto per le verruche genitali grandi, a forma di letto e ricorrenti. Inoltre, esiste anche il rischio di sviluppo di fumo con la potenziale diffusione di virus HP infettivi.
Esistono anche altre opzioni per il trattamento chirurgico delle verruche genitali, ad esempio raschiatura (curettage) e rimozione con forbici chirurgiche (escissione a forbice). Sono particolarmente adatti per le singole verruche genitali.
Soprattutto quando vengono rimosse le verruche genitali nell'area della cervice (ad esempio con un laser), è consigliabile un esame del campione di tessuto. Possono essere trovati cambiamenti cellulari maligni nel tessuto (o precursori per loro). Quindi la procedura chirurgica viene spesso estesa.
Non ci sono farmaci approvati per il trattamento delle verruche genitali nell'uretra. Vengono rimossi chirurgicamente come parte di un'uretraloscopia. C'è il rischio di danni ai tessuti e cicatrici. Le possibili conseguenze sono sensazioni anormali, dolore e restringimento dell'uretra.
Anche le verruche genitali nel canale anale vengono solitamente rimosse chirurgicamente. Anche qui, la procedura può causare cicatrici e restringimento.
Trattamento delle verruche genitali: donne in gravidanza
Durante la gravidanza, un medico può trattare le verruche genitali più piccole con acido tricloroacetico. Altre opzioni per il trattamento delle verruche genitali nelle donne in gravidanza sono il congelamento, la terapia laser e l'elettrocauterizzazione. Con tali metodi invasivi, tuttavia, i medici spesso aspettano fino alla 34a settimana di gravidanza o più tardi se non ci sono sintomi importanti. In molti casi, le verruche genitali migliorano spontaneamente da sole dalla 25a settimana di gravidanza.
Trattamento delle verruche genitali: bambini
Nei bambini, le verruche genitali possono indicare un abuso sessuale. Se il bambino si comporta in modo vistoso o se sono visibili tracce di violenza, questo sospetto aumenta. In tali casi, oltre al trattamento delle verruche genitali da parte di uno specialista, è consigliabile una visita da un pediatra e da uno psicologo infantile.
Tuttavia, le verruche genitali possono anche derivare da verruche comuni sulle mani: se il bambino si gratta l'area genitale, ad esempio, l'HPV può essere trasmesso e causare condilomi.
Le verruche genitali nei bambini possono essere trattate con crioterapia, laser o elettrocauterizzazione.
Verruche genitali: olio dell'albero del tè
Alcune persone usano l'olio dell'albero del tè per curare le verruche genitali. L'olio essenziale delle foglie dell'albero del tè australiano (Melaleuca alternifolia) ha generalmente un effetto virustatico, cioè inibisce la moltiplicazione dei virus. Tuttavia, non è stato dimostrato se si possano effettivamente trattare con successo le verruche genitali con l'olio dell'albero del tè.
Verruche genitali: decorso della malattia e prognosi
Il decorso della malattia nelle verruche genitali è diverso. In alcuni casi, le verruche genitali regrediscono da sole senza trattamento. Ma molto spesso si diffondono non trattati. Possono persino crescere in grandi escrescenze e causare disagi sempre più gravi. Pertanto, le verruche genitali dovrebbero essere sempre trattate in modo coerente, anche perché sono molto contagiose.
Con tutti i metodi di trattamento, l'innesco (HPV) raramente può essere completamente eliminato. Pertanto, si verificano spesso ricadute (ricadute).
Le infezioni da HIV o AIDS e altre infezioni nell'area genitale (come clamidia, herpes, sifilide) possono impedire il successo del trattamento delle verruche genitali e un decorso positivo della malattia.
Le persone con HIV e trapianti di organi devono prestare particolare attenzione. Il loro sistema immunitario è estremamente indebolito (i riceventi di trapianto di organi dall'assunzione di farmaci che sopprimono il sistema immunitario per lungo tempo, i cosiddetti immunosoppressori). Con te, aumenta notevolmente il rischio che le verruche genitali degenerino in tumori (in particolare: carcinoma a cellule squamose).
Tags.: valori di laboratorio fumare medicina palliativa