Policitemia vera
Astrid Leitner ha studiato medicina veterinaria a Vienna. Dopo dieci anni di pratica veterinaria e la nascita della figlia, è passata, più per caso, al giornalismo medico. Divenne subito chiaro che il suo interesse per gli argomenti medici e il suo amore per la scrittura erano la combinazione perfetta per lei. Astrid Leitner vive con figlia, cane e gatto a Vienna e nell'Alta Austria.
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.La policitemia vera (PV) è una forma rara di cancro del sangue a lenta progressione. C'è un aumento incontrollato delle cellule del sangue, causando l'ispessimento del sangue. Il risultato: aumenta il rischio di coaguli di sangue (trombosi). Leggi qui quali reclami sorgono e come viene trattato il fotovoltaico.
Codici ICD per questa malattia: i codici ICD sono codici riconosciuti a livello internazionale per le diagnosi mediche. Si trovano, ad esempio, nelle lettere dei medici o nei certificati di inabilità al lavoro. D45

Breve panoramica:
- Cos'è la policitemia vera? Malattia rara delle cellule ematopoietiche del midollo osseo, forma di cancro del sangue
- Prognosi: se non trattata, la prognosi è sfavorevole; con il trattamento, il tempo di sopravvivenza mediano è di 14-19 anni.
- Trattamento: salasso, farmaci (fluidificanti del sangue, citostatici, inibitori JAK), trapianto di midollo osseo, prevenzione della trombosi
- Sintomi: affaticamento, sudorazione notturna, prurito, dolore osseo, perdita di peso, trombosi
- Cause: modificazione genetica acquisita (mutazione)
- Fattori di rischio: vecchiaia, precedente trombosi
- Diagnostica: esami del sangue, test genetici molecolari per un cambiamento genetico, biopsia del midollo osseo, ecografia
- Prevenzione: stile di vita sano, esame dei cambiamenti genetici nell'accumulo familiare
Cos'è il fotovoltaico?
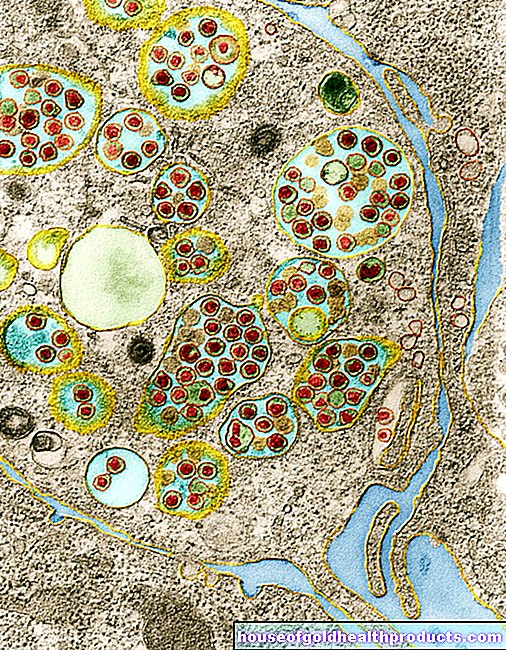
La policitemia vera (policitemia vera, PV) è una rara malattia cronica delle cellule emopoietiche del midollo osseo. Poiché le cellule si moltiplicano in modo incontrollato, si tratta di una forma di cancro del sangue: i medici parlano anche di "policitemia primaria" o "malattia di Vaquez-Osler" o "malattia di Vaquez-Osler". Il PV appartiene al gruppo delle "neoplasie mieloproliferative" (MPN), un gruppo di malattie rare e maligne del midollo osseo.
Con il termine policitemia (anche: policitemia) si intende sostanzialmente un aumento del numero dei globuli rossi (eritrociti), dell'ematocrito (proporzione dei componenti solidi del sangue) e dell'emoglobina (pigmento rosso del sangue). A seconda della causa, viene fatta una distinzione tra diverse forme di policitemia:
- Policitemia primaria: policitemia vera (PV)
- Policitemia secondaria: attraverso l'aumento della produzione di eritropoietina (un ormone che favorisce la formazione di globuli rossi nel midollo osseo, noto come eritropoiesi)
- Policitemia relativa: a causa di una mancanza di liquidi nel corpo, come vomito grave
Durante il PV, sono principalmente i globuli rossi e bianchi che si moltiplicano in modo incontrollato e, in misura minore, anche le piastrine. Una forma speciale di PV è la policitemia vera rubra, in cui si moltiplicano solo i globuli rossi. Tuttavia, si verifica molto meno frequentemente rispetto al PV.
Il PV aumenta il rischio di coaguli di sangue e trombosi. L'aumento della percentuale di cellule del sangue (ematocrito) rende il sangue più denso, il che aumenta il rischio di trombosi. Nel peggiore dei casi, gli organi interni non sono più adeguatamente riforniti di sangue. Questo può portare a complicazioni come infarti e ictus. I coaguli di sangue nelle vene (ad es. trombosi venosa profonda) non solo sono dolorosi, ma a volte causano un'embolia polmonare se si allentano e vengono lavati nei polmoni con il sangue.
Corso di Primaria
Un PV è insidioso e in molti casi non innesca alcun sintomo all'inizio. Ci sono due fasi della malattia:
Fase cronica (fase policitemica): l'aumento della produzione di globuli rossi può durare fino a 20 anni inosservato.
Fase tardiva progressiva (fase esaurita): fino al 25% dei pazienti, il PV si sviluppa in "mielofibrosi secondaria". La formazione del sangue quindi non avviene più nel midollo osseo, ma nella milza o nel fegato. In circa il dieci percento dei casi, il PV si trasforma in mielodisplasia (sindrome mielodisplastica, MDS) o leucemia mieloide acuta (LMA).
frequenza
Il fotovoltaico è una malattia rara: ogni anno tra lo 0,4 e il 2,8 per cento della popolazione europea la sviluppa, le donne quasi quanto gli uomini. Al momento della diagnosi, le persone colpite hanno in media tra i 60 ei 65 anni.
PV e disabilità
Alcuni pazienti si sentono bene nonostante la loro malattia e sono pienamente in grado di lavorare. Altri devono affrontare i massicci effetti della policitemia vera. Se i sintomi gravi persistono, è consigliabile presentare una domanda per determinare se la persona è gravemente disabile.
È possibile ottenere informazioni nonché le domande per la determinazione della disabilità grave nel rispettivo comune o amministrazione comunale, nonché presso le autorità sanitarie!
Qual è la mia aspettativa di vita con il fotovoltaico?
La prognosi per PV varia da caso a caso. Se non trattata, il tempo di sopravvivenza è molto breve, in media 1,5 anni. I pazienti trattati hanno un'aspettativa di vita significativamente migliore con una media di 14-19 anni. Particolare importanza riveste in questo caso la prevenzione delle occlusioni vascolari (tromboembolia) e della mielofibrosi nonché della leucemia acuta, considerate le più comuni cause di morte.
Come viene trattato il primario?
Il medico decide quale trattamento della policitemia vera è il migliore nel singolo caso, a seconda del decorso della malattia e delle condizioni del paziente. Gli obiettivi primari del trattamento sono alleviare i sintomi e prevenire la trombosi e la progressione della malattia. Possibili malattie secondarie del PV sono la mielofibrosi e la leucemia mieloide acuta.
È essenziale per il trattamento che il paziente abbia regolari controlli con il medico. Il medico preleva ripetutamente il sangue e adatta il trattamento alla rispettiva situazione del paziente. Pertanto, è normale che il medico modifichi più volte la terapia in corso.
Ridurre il rischio di trombosi
Le misure generali per ridurre il rischio di coaguli di sangue includono:
- Normalizzazione del peso
- Esercizio regolare
- Idratazione adeguata
- Evitare lunghi periodi di seduta
- Trattamento di malattie cardiovascolari esistenti
- Indossare calze a compressione durante lunghi viaggi (in aria)
Abbassare l'ematocrito
Il salasso è il modo più rapido e semplice per abbassare il livello di ematocrito. Per fare ciò, il medico prende inizialmente da 250 a 500 ml di sangue dal paziente ogni due o tre giorni fino a quando la proporzione di globuli rossi nel sangue (in entrambi i sessi) è scesa al di sotto del 45 percento. Nell'ulteriore corso, l'intervallo di tempo e la quantità di sangue prelevato vengono adattati al rispettivo valore di ematocrito del paziente. L'obiettivo è mantenere il valore dell'ematocrito permanentemente al di sotto del 45 percento.
In alternativa al salasso, il medico utilizza la cosiddetta "eritrocitoaferesi". Questa procedura è simile alla dialisi (lavaggio del sangue in caso di malattie renali): il sangue non viene liberato dalle tossine, ma dai globuli rossi (eritrociti).
Farmaco
- Gli anticoagulanti (agenti antipiastrinici) come l'acido acetilsalicilico prevengono l'aggregazione delle piastrine e la formazione di coaguli di sangue.
- I cosiddetti citostatici (veleni cellulari) riducono il numero notevolmente aumentato di cellule inibendo la formazione di nuove cellule del sangue nel midollo osseo. In alternativa, possono essere utilizzate anche sostanze messaggere simili agli ormoni come l'interferone alfa.
- Secondo le ultime scoperte, i cosiddetti inibitori JAK sono particolarmente indicati per la terapia del PV. Inibiscono l'attività di alcune sostanze che causano la formazione di troppe cellule del sangue.
Trapianto di cellule staminali
Il trapianto di cellule staminali è l'unico trattamento in grado di curare il PV. Tuttavia, a causa del rischio di gravi effetti collaterali, è adatto solo a pazienti nelle fasi avanzate della malattia. Prende la forma di un'infusione in cui il midollo osseo malato viene sostituito con midollo sano di un donatore idoneo. Prima di fare ciò, tuttavia, tutte le cellule malate del midollo osseo del paziente devono essere uccise mediante una forte chemioterapia e radiazioni.
Dopo il trapianto, al paziente vengono somministrati farmaci che impediscono al nuovo sistema immunitario, trasmesso anche dal donatore, di attaccare il corpo del ricevente. Durante questo periodo, il paziente è particolarmente suscettibile alle infezioni. Ci vuole circa mezzo anno perché il nuovo sistema immunitario si adatti al corpo. Superata questa fase, i limiti nella vita delle persone colpite di solito scompaiono gradualmente.
Cosa posso fare da solo?
Questi suggerimenti aiuteranno ad alleviare i sintomi tipici del fotovoltaico:
Affaticamento: la maggior parte dei pazienti con PV sperimenta grave esaurimento e affaticamento. Non può essere prevenuto, ma in determinate circostanze "gestito": Presta attenzione a quando ti senti particolarmente stanco. Organizza le tue attività in modo che vengano quando di solito ti senti meglio. L'attività fisica contrasta anche la stanchezza e migliora il sonno.
Prurito: fare un bagno tiepido con un po' di bicarbonato di sodio o farina d'avena cruda prima di andare a letto allevia il prurito. Usa un sapone delicato senza coloranti e risciacqua bene, quindi nutri la pelle con una ricca crema idratante.
Sudorazioni notturne: indumenti leggeri e larghi e biancheria da letto in cotone fanno sudare di meno. Tieni a portata di mano un asciugamano e un bicchiere d'acqua e cerca di non mangiare nulla di pesante prima di andare a letto.
Dieta: la dieta gioca un ruolo importante, soprattutto con le malattie croniche. Le funzioni fisiche e psicologiche vengono mantenute solo quando le esigenze energetiche e nutritive sono soddisfatte. Non esiste una dieta speciale per influenzare favorevolmente il PV.
Se non ci sono intolleranze o allergie, è consigliabile una dieta benefica anche per le persone sane. Consigliamo una dieta mediterranea, considerata buona ed equilibrata nella sua composizione, in quanto utilizza molte verdure, pesce e oli vegetali di alta qualità al posto dei grassi animali.
Raccomandazioni generali per una dieta equilibrata:
- Mangia una varietà di cibi, in particolare cibi a base vegetale.
- Mangiare frutta e verdura ogni giorno: fino a tre porzioni di verdura al giorno, compresi legumi e noci.
- Dare la preferenza ai prodotti integrali, in particolare pane, pasta, riso e farina.
- Mangia solo piccole quantità di alimenti di origine animale: pesce una o due volte, carne non più di 300-600 g a settimana.
- Evita i grassi nascosti, preferisci gli oli vegetali come quello di colza o di oliva.
- Usa sale e zucchero con molta parsimonia.
- Bevi abbastanza acqua - circa 1,5 litri al giorno.
- Evita le bevande zuccherate e alcoliche.
- Prepara i tuoi pasti con delicatezza: cuoci il cibo per il tempo necessario e il più breve possibile.
- Prenditi il tuo tempo per mangiare.
- Guarda il tuo peso e continua a muoverti.
Sintomi
I sintomi della policitemia vera variano da persona a persona e dipendono in gran parte dallo stadio della malattia. Molti pazienti non hanno alcun sintomo, soprattutto all'inizio della malattia. Proprio perché la diagnosi spesso viene fatta solo per caso e le persone colpite sono completamente asintomatiche al momento della diagnosi, conoscere la malattia è inizialmente uno shock per molti.
La malattia inizia sempre in modo insidioso, i sintomi progrediscono solo lentamente. I segni di PV possono includere:
- Stanchezza, esaurimento
- Pelle del viso arrossata, pelle e mucose blu-rosso, pressione alta (causata dal sangue "addensato")
- Prurito, soprattutto quando la pelle è inumidita con acqua (colpisce il 70% dei pazienti)
- Sudorazioni notturne ed eccessiva sudorazione diurna
- dolore osseo
- Perdita di peso che non è né voluta né dovuta ad altre malattie
- Dolore addominale (dolore diffuso nella parte superiore destra dell'addome) e sensazione di pienezza dovuta all'ingrossamento della milza (splenomegalia). A causa dell'aumento della produzione di cellule, la milza deve scomporre un numero particolarmente elevato di cellule del sangue vecchie e modificate. Inoltre, in una fase successiva della malattia, la formazione delle cellule del sangue si sposta nella milza.
- Problemi circolatori alle mani e ai piedi, disturbi visivi, fastidio o formicolio alle braccia e alle gambe (causati da ostruzioni nei vasi sanguigni più piccoli)
- Ictus, infarto, trombosi venosa profonda (dovuta a ostruzioni nei vasi sanguigni più grandi)
Quali sono le cause del fotovoltaico?
Il PV è causato da un malfunzionamento delle cellule che formano il sangue nel midollo osseo. Questo è innescato da un cambiamento genetico (mutazione) che può essere rilevato in quasi tutti i pazienti con policitemia vera.
Il 97 percento di tutti i pazienti con PV ha una mutazione nel cosiddetto gene JAK (abbreviazione di "Janus Kinase 2"). Fa sì che le cellule che formano il sangue si moltiplichino in modo incontrollato. Vengono prodotti troppi globuli, soprattutto globuli rossi e bianchi. Le piastrine possono anche essere prodotte in modo eccessivo e "addensare" il sangue. La conseguenza è un aumento del rischio di trombosi.
Anche se il PV si verifica più frequentemente in alcune famiglie, non si tratta di una classica malattia ereditaria: il cambiamento genetico non si trasmette, ma si sviluppa solo nel corso della vita. Come questo avvenga non è noto.
Cosa fa il dottore?
Poiché la policitemia vera di solito non causa alcun sintomo nelle fasi iniziali, il sospetto di PV spesso sorge solo come reperto accidentale durante gli esami del sangue di routine. È evidente che il numero di globuli rossi e l'ematocrito sono significativamente aumentati. Un'altra indicazione è l'aumento della conta piastrinica e leucocitaria.
Se questi valori del sangue sono elevati, il medico di famiglia di solito indirizza il paziente a un medico (ematologo) specializzato in malattie del sangue per ulteriori chiarimenti.
Questo rende la diagnosi di PV basata su tre criteri:
Valori ematici: Tipici del PV sono i valori aumentati delle cellule ematopoietiche e dell'ematocrito. Il valore normale dell'ematocrito va dal 37 al 45 percento per le donne e dal 40 al 52 percento per gli uomini. Al momento della diagnosi, i pazienti con PV hanno spesso valori superiori al 60 percento.
Mutazione JAK2: utilizzando metodi genetici molecolari, il sangue viene esaminato alla ricerca di cambiamenti genetici (mutazioni).
Particolarità nel midollo osseo: per poter esaminare il midollo osseo per i cambiamenti tipici, il medico preleva una piccola quantità di midollo osseo dal paziente in anestesia locale o breve.
Cambiamenti vascolari o coaguli di sangue esistenti, nonché la milza che è tipicamente ingrandita nel PV possono essere diagnosticati con l'aiuto di un esame ecografico, tra le altre cose.
Prevenire
Poiché la causa del cambiamento genetico che causa la malattia è sconosciuta, non ci sono raccomandazioni per prevenire il PV. Se la policitemia vera si verifica più frequentemente in una famiglia, si raccomanda la consulenza genetica. Un medico appositamente addestrato utilizza un esame del sangue per determinare se qualcuno ha la mutazione nel gene JAK.
Se viene rilevato il cambiamento genetico corrispondente, ciò non significa necessariamente che il PV si manifesti effettivamente!
Tags.: droghe medicina alternativa dieta