piaghe da decubito
e Sabine Schrör, giornalista medicoMartina Feichter ha studiato biologia con una materia elettiva farmacia a Innsbruck e si è anche immersa nel mondo delle piante medicinali. Da lì non era lontano da altri argomenti medici che la affascinano ancora oggi. Si è formata come giornalista presso l'Axel Springer Academy di Amburgo e lavora per dal 2007 - prima come redattrice e dal 2012 come scrittrice freelance.
Maggiori informazioni sugli esperti di
Sabine Schrör è una scrittrice freelance per il team medico di Ha studiato economia aziendale e pubbliche relazioni a Colonia. In qualità di editor freelance, è a suo agio in un'ampia varietà di settori da oltre 15 anni. La salute è una delle sue materie preferite.
Maggiori informazioni sugli esperti di Tutti i contenuti di sono controllati da giornalisti medici.Ulcera da pressione è il nome medico per una piaga da decubito. Colloquialmente, si parla anche di piaghe da decubito. La causa è una pressione costante e forte che può danneggiare la pelle e il tessuto sottostante fino all'osso. Le persone costrette a letto e gli utenti su sedia a rotelle sono particolarmente inclini alle ulcere da pressione. Tuttavia, con un'attenta profilassi, le ulcere da pressione possono essere evitate. Qui puoi leggere tutto ciò che devi sapere sullo sviluppo, il trattamento, la profilassi, la diagnosi e il decorso delle ulcere da pressione.
Codici ICD per questa malattia: i codici ICD sono codici riconosciuti a livello internazionale per le diagnosi mediche. Si trovano, ad esempio, nelle lettere dei medici o nei certificati di inabilità al lavoro. L89
Breve panoramica
- Cos'è l'ulcera da pressione? Piaghe da decubito che si verificano in particolare nei luoghi in cui le ossa sono vicine alla superficie della pelle (glutei, gomiti, talloni, caviglie, ecc.). I più colpiti sono in gran parte pazienti immobili, costretti a letto e utenti su sedia a rotelle.
- Causa: pressione persistente e forte che comprime i vasi sanguigni. Il tessuto interessato è scarsamente irrorato di sangue, i prodotti metabolici acidi non vengono più rimossi e distruggono gradualmente pelle, tessuti e ossa.
- Fattori di rischio: seduta o sdraiata lunga e immobile, pelle sottile e meno elastica, diabete, ridotta sensibilità al dolore, bassa percentuale di grasso corporeo, incontinenza, alcuni farmaci, obesità, mancanza di cure, malnutrizione/malnutrizione, malattie e irritazioni cutanee esistenti.
- Trattamento: medicazioni umide e pulizia regolare. Rimozione del tessuto morto. Se l'ulcera da pressione è molto avanzata, può essere necessario un intervento chirurgico. È inoltre importante eliminare la causa delle piaghe da decubito, ad esempio con ausili per alleviare la pressione (materassi antidecubito o cuscini di seduta), riposizionamenti periodici, ecc.
- Possibili complicazioni: la ferita può infettarsi e portare a complicazioni come infiammazione del midollo osseo e delle ossa, polmonite, ascessi ossei o avvelenamento del sangue.
- Profilassi: ausili antidecubito (materassi in schiuma, cuscini in gel o ad aria, imbottiture in pelle di pecora, cuscini speciali per sedie a rotelle, ecc.), riposizionamento e mobilizzazione regolari dei pazienti allettati, frequenti cambi di vestiti e biancheria da letto, cura della pelle, dieta, idratazione adeguata, ecc.
- Decorso e prognosi: processo di guarigione lungo anche con un trattamento ottimale. Aumento del rischio di recidiva dopo ulcere da pressione trattate con successo. I medici raccomandano quindi un'attenta profilassi e il trattamento delle piaghe da decubito il prima possibile.
Ulcere da pressione: descrizione
Una piaga da decubito (decubito, ulcera da decubito) è un danno localmente limitato alla cute, al tessuto sottostante e, in casi estremi, all'osso. Si manifesta sotto forma di una ferita di varia profondità e permanentemente aperta (ad es. sui glutei, sul coccige o sui talloni). Le persone costrette a letto sono particolarmente colpite. Gli esperti stimano che da uno su dieci a un trentesimo paziente ospedaliero svilupperà una piaga da decubito. Nelle case di cura è addirittura del 45 per cento. Gli utenti su sedia a rotelle hanno anche un aumentato rischio di ulcere da pressione, specialmente nella zona dei glutei.
Le piaghe da decubito sono molto dolorose. Possono anche essere infettati. Il primo segno di ciò è un odore sgradevole e putrido della ferita. Le piaghe da decubito possono anche influenzare il benessere mentale. Perché limitano i pazienti nella loro vita quotidiana. Le ferite persistenti e dolorose possono persino portare alla depressione.
Ulcere da pressione: laurea
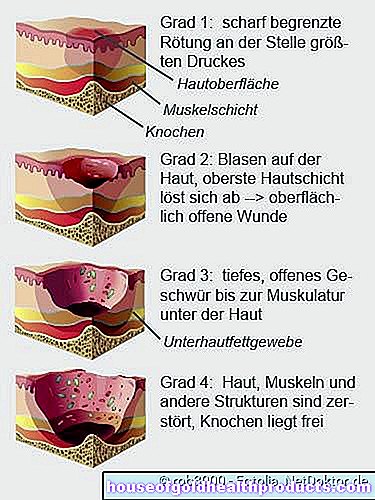
Un'ulcera da pressione cambia la pelle. A seconda di quanto siano forti i cambiamenti, viene fatta una distinzione tra diversi gradi di gravità:
- Decubito di grado 1 (stadio I): nella fase iniziale, l'area cutanea interessata diventa rossa ed è nettamente definita dall'ambiente circostante. Il rossore persiste anche dopo che la pressione si è attenuata. L'area può essere indurita e più calda della pelle circostante, ma la pelle è ancora intatta.
- Ulcere da pressione di grado 2 (stadio II): le ulcere da pressione di grado 2 presentano vesciche sulla pelle. A volte lo strato superiore della pelle si sta già staccando. Si crea una ferita aperta, ma è ancora superficiale.
- Decubito di grado 3 (stadio III): con il decubito di grado 3, la piaga da decubito si estende ai muscoli sottocutanei. Puoi vedere un'ulcera profonda e aperta. Sotto la pelle sana intorno al bordo dell'ulcera da pressione ci sono a volte "tasche" che emanano dall'ulcera.
- Ulcera da pressione di grado 4 (stadio IV): in un'ulcera da pressione di stadio IV, le ossa esposte sono visibili. Pelle, muscoli, ossa e altre strutture come articolazioni o tendini vengono distrutti.
Dove le ulcere da pressione si formano particolarmente facilmente
Alcune parti del corpo sono particolarmente sensibili alla pressione, quindi un'ulcera da pressione può svilupparsi rapidamente lì. Le aree a rischio sono dove ci sono ossa sporgenti direttamente sotto la pelle senza essere protette da grasso o tessuto muscolare. Esempi di questo sono i glutei, le grandi colline ondulate (trocanteri) all'esterno delle cosce, caviglie e talloni.
In posizione supina, le ulcere da pressione sono più comuni sui glutei, sul coccige e sui talloni. Quando si è sdraiati su un fianco, di solito sono interessate le colline ondulate delle cosce e delle caviglie. Le ulcere da decubito si sviluppano raramente sulle orecchie, sulla parte posteriore della testa, sulle scapole o sulle dita dei piedi.
In generale, le piaghe da decubito si formano meno spesso in posizione laterale o prona. Un'eccezione sono le operazioni più lunghe in posizione prona, che possono causare piaghe da decubito sulle ginocchia, sul viso (fronte e mento), sulle dita dei piedi o nell'area dell'osso pubico.
Ulcere da pressione: complicanze
Se una piaga da decubito non viene trattata rapidamente, si diffonderà agli strati di tessuto più profondi. Il tessuto muore (necrosi) e deve essere rimosso chirurgicamente. La ferita può anche infettarsi. Se l'ulcera infetta si estende già nell'osso, i patogeni possono anche diffondersi lì. Possono svilupparsi infiammazione delle ossa (ostite) e infiammazione del midollo osseo (osteomielite).Se i germi si diffondono ulteriormente nel corpo, ciò può scatenare polmonite, ascessi ossei o avvelenamento del sangue (sepsi).
I sintomi di carenza possono anche essere il risultato di ulcere da pressione se si diffondono su una vasta area della pelle. Perché poi la persona colpita perde in modo permanente importanti minerali e proteine attraverso la ferita aperta.
Ulcere da pressione: sviluppo
Un'ulcera da pressione si verifica quando il tessuto è permanentemente esposto a una pressione eccessiva. Quindi i piccoli vasi sanguigni vengono compressi e le cellule non vengono più adeguatamente fornite di ossigeno e sostanze nutritive, così che muoiono.
Inoltre, il sangue non può più defluire nelle vene. Di conseguenza, i prodotti metabolici acidi si raccolgono nel tessuto. Nelle persone sane, il dolore da pressione risultante innesca un movimento riflesso che toglie la pressione dalla parte interessata del corpo. Il tessuto viene quindi nuovamente rifornito di sangue.
È diverso con le persone anziane e i pazienti con ridotta percezione del dolore: in loro, questo riflesso di movimento è spesso indebolito. Quindi la pressione rimane e il tessuto diventa acido. Di conseguenza, i vasi sanguigni arteriosi si allargano per dare al tessuto più flusso sanguigno. Puoi dire quando la pelle diventa rossa. I vasi allargati rilasciano fluido e proteine al tessuto adiacente, da cui si formano ritenzione idrica (edema) e bolle. Il tessuto viene sempre più distrutto - si è sviluppata un'ulcera da pressione.
Ulcere da pressione: fattori di rischio
Vari fattori favoriscono lo sviluppo delle ulcere da pressione:
- Stare sdraiati o seduti per lunghi periodi di tempo: le ulcere da pressione si sviluppano principalmente in persone che giacciono o siedono più o meno immobili per un lungo periodo di tempo. Spesso le piaghe da decubito si verificano in pazienti anziani costretti a letto a causa di una malattia acuta o cronica. Anche i pazienti su sedia a rotelle appartengono al gruppo a rischio.
- Pelle sottile e anelastica: la pelle delle persone anziane è spesso secca, flaccida e anelastica. Ciò lo rende particolarmente sensibile alle forze di taglio (spostamento degli strati di tessuto l'uno contro l'altro). Se i pazienti scivolano irrequieti nel letto, l'attrito risultante può danneggiare gravemente la pelle sottile e favorire lo sviluppo di piaghe da decubito.
- Diabete: i diabetici sono particolarmente inclini alle ulcere da pressione: nel tempo, il diabete danneggia i nervi, così che i diabetici non possono più percepire anche il tatto, la pressione e il dolore. Con un ritardo corrispondente, registrano una maggiore pressione sulla pelle e sui tessuti.
- ridotta sensibilità al dolore
- bassa percentuale di grasso corporeo
- Incontinenza: porta alla pelle umida sull'ano o sulla vagina. La pelle si ammorbidisce, il che favorisce le piaghe da decubito.
- alcuni farmaci, ad esempio antidolorifici
- Obesità: aumenta la pressione sulla pelle e sui tessuti quando si è sdraiati o seduti.
- Cure insufficienti: stare a lungo in pannolini non cambiati ammorbidisce la pelle, provoca irritazione e quindi favorisce le ulcere da pressione.
- Malnutrizione/malnutrizione: secca la pelle. Inoltre, le persone colpite mancano di depositi di grasso che ammortizzano la pressione. Entrambi aprono la strada alle piaghe da decubito.
- malattie e irritazioni cutanee esistenti
Ulcere da pressione: trattamento
Prima viene rilevata un'ulcera da pressione, meglio può essere trattata. Fondamentalmente, la terapia è divisa in due aree: terapia locale e causale.
Terapia locale
La terapia locale mira a trattare la piaga da decubito e a supportarla nella guarigione. Nel caso di un'ulcera da pressione di primo grado, di solito è sufficiente curare attentamente l'area cutanea interessata e alleviare la pressione.
Le piaghe da decubito nelle fasi avanzate devono essere rimosse dal tessuto morto (debridement). Questo viene fatto chirurgicamente con un bisturi (debridement chirurgico), con l'aiuto di enzimi (debridement enzimatico) o con larve di mosca (debridement biochirurgico, terapia con larve). La ferita viene quindi disinfettata, coperta con medicazioni umide e pulita regolarmente.
A volte vengono utilizzate anche procedure tecniche come il metodo di sigillatura sottovuoto come parte della terapia locale.
Terapia causale
Un'ulcera da pressione può essere trattata con successo solo se la sua causa viene eliminata: la pressione. Ad esempio, per i pazienti sdraiati è consigliato uno speciale materasso o letto antidecubito. Inoltre, il paziente deve essere riposizionato regolarmente. I cuscini del sedile sono consigliati per gli utenti su sedia a rotelle. Puoi leggere di più su questo di seguito nella sezione Ulcere da pressione: profilassi.
Anche una corretta alimentazione gioca un ruolo importante: una dieta ricca di proteine, vitamine e minerali permette alla pelle di riprendersi meglio e previene la malnutrizione. A volte viene dato anche un cibo speciale.
Gli antidolorifici aiutano ad alleviare il dolore associato alle ulcere da pressione. Inoltre, speciali esercizi di movimento favoriscono la circolazione sanguigna e impediscono al paziente di sdraiarsi sempre nello stesso punto.
Anche il trattamento efficace delle malattie concomitanti, comprese quelle di natura psicologica, fa parte della terapia causale. Ad esempio, la depressione può minacciare il successo del trattamento.
Ulcera da pressione: chirurgia
Le ulcere da pressione di grado da 1 a 3 (stadi da I a III) di solito non devono essere rimosse chirurgicamente. Tuttavia, è diverso con le ulcere da pressione di grado 4 (stadio IV): qui, l'intervento chirurgico è quasi sempre necessario. Il chirurgo elimina la piaga da decubito. A volte è necessario rimuovere anche parte dell'osso.
La chirurgia plastica può essere necessaria per piaghe da decubito molto grandi. Il chirurgo quindi trapianta la pelle e i tessuti molli da altre aree del corpo nell'area danneggiata.
Le foto possono aiutare a capire il successo del trattamento. Quindi non sorprenderti se il personale medico scatta foto regolari della ferita.
Ulcere da pressione: profilassi
Medici e personale infermieristico valutano regolarmente il rischio individuale di ulcere da pressione in ciascun paziente. A tale scopo vengono utilizzati fogli di documentazione, ad esempio la cosiddetta scala Braden. Alcuni fattori di rischio come il livello di attività fisica del paziente, la mobilità e la capacità di rispondere ai disturbi legati alla pressione vengono assegnati ciascuno da uno a quattro punti.
Alla fine della scala, tutti i punti vengono sommati. Un valore di 18 punti e più significa nessun rischio di ulcere da pressione. Più basso è il numero, maggiore è il rischio. Se il punteggio è inferiore a nove, il paziente è a rischio molto elevato di sviluppare una piaga da decubito.
Sulla base del risultato, vengono prese misure individuali per la profilassi delle ulcere da pressione. Esempi:
Ausili antidecubito
Gli ausili antidecubito riducono la pressione sulle zone vulnerabili della pelle distribuendola in modo più uniforme. Questi sistemi si sono dimostrati:
- Sistemi di stoccaggio morbidi come materassi in schiuma, cuscinetti in gel o cuscini d'aria distribuiscono il peso corporeo e quindi la pressione su un'area più ampia.
- I sistemi a pressione alternata (materassi a pressione alternata) sono costituiti da cuscini d'aria disposti in modo diverso che vengono gonfiati alternativamente con aria. Alcuni sistemi sono dotati di software che rileva quando la pressione diventa troppo forte in determinati punti. Il sistema quindi provoca automaticamente uno spostamento scaricando l'aria dalle camere corrispondenti e riempiendo altre camere.
- I sistemi di microstimolazione (MiS) sono un tipo di materassi per la profilassi delle piaghe da decubito controllati elettricamente. Con i loro piccoli movimenti, incoraggiano il movimento del paziente. Questo stimola la circolazione sanguigna nel tessuto, che previene le piaghe da decubito o supporta la guarigione delle ferite delle ulcere esistenti.
Le pelli di pecora sono anche adatte come pad per alleviare la pressione. Tuttavia, emanano molto calore e quindi non sono sempre percepiti come piacevoli.
Gli speciali cuscini di seduta antidecubito sono adatti per gli utenti su sedia a rotelle. Questi riducono la pressione sui glutei.
Riorganizzazione e mobilitazione
I pazienti allettati devono essere riposizionati regolarmente, anche se distesi su un materasso antidecubito. Inoltre, i pazienti dovrebbero essere mobilizzati con l'aiuto di esercizi di movimento specifici. Ciò include anche la mobilità mentale come requisito centrale per il movimento fisico. Leggere, ascoltare la radio, hobby, conversazioni: tutto questo stimola la mente e mantiene il corpo in forma.
Cura della pelle
Un'attenta cura della pelle manterrà la pelle sana e quindi ridurrà il rischio di ulcere da pressione. Una corretta cura della pelle significa in vista della profilassi delle ulcere da pressione:
- Lavare la pelle con acqua il più fresca possibile.
- Per la maggior parte, evitare l'uso di additivi per il lavaggio o preferire sostanze detergenti liquide e attive.
- Utilizzare additivi per bagno d'olio sulla pelle molto secca e screpolata.
- Utilizzare prodotti per la cura adatti al tipo di pelle del paziente, come creme e lozioni (ad es. prodotti acqua in olio per pelli normali e secche; prodotti olio in acqua per pelle grassa).
La giusta alimentazione
Un'ulcera da pressione non può essere prevenuta con la dieta, ma il rischio di svilupparla può essere ridotto. Gli esperti raccomandano una dieta sana e varia. In caso di piaghe da decubito esistenti, devono essere fornite vitamine e minerali sufficienti per favorire la guarigione della ferita. Inoltre, i pazienti a rischio dovrebbero bere molto per evitare di seccare la pelle.
Ulteriori misure
Le seguenti misure aiutano anche a ridurre il rischio di ulcere da pressione:
- Frequenti cambi di vestiti e biancheria da letto in pazienti che sudano copiosamente o sono incontinenti. Ciò impedisce alla pelle di diventare morbida a causa dell'umidità.
- Utilizzare indumenti traspiranti per l'incontinenza
- Posizionare i bottoni e le cuciture delle lenzuola e delle coperte in modo che non premano sulle aree vulnerabili della pelle
- Terapia delle malattie sottostanti e concomitanti (diabete, depressione, ecc.)
Coloro che si prendono cura dei parenti costretti a letto a casa possono imparare come prevenire efficacemente le ulcere da pressione in corsi speciali sulla profilassi delle ulcere da pressione. Il contenuto del corso include informazioni sulle tecniche di posizionamento e riposizionamento adeguate, nonché suggerimenti per ausili e misure di cura adeguati.
Ulcere da pressione: esami e diagnosi
Un'ulcera da pressione può essere vista ad occhio nudo. Ecco perché le aree del corpo particolarmente soggette a ulcere da pressione dovrebbero essere regolarmente ispezionate nelle persone a rischio. Se possibile, dovresti mostrare al paziente come può esaminare la propria pelle da solo. Ad esempio, puoi guardare i tuoi glutei con l'aiuto di uno specchio. Anche il partner o gli amici possono essere coinvolti per esaminare regolarmente le parti del corpo interessate. Nelle cliniche e nelle case di cura, il personale infermieristico svolge questo importante compito.
Prova delle dita
Un'ulcera da pressione può essere identificata precocemente con il cosiddetto test del dito. Per fare ciò, premere con il dito sull'area della pelle già arrossata e sospetta. Se la pelle non è notevolmente più pallida subito dopo averla lasciata andare, è già una piaga da pressione di stadio I (grado 1).
Striscio, campione di sangue, raggi X
Per essere in grado di rilevare un'infezione nella ferita, il medico di solito preleva un campione di tessuto dalla zona interessata. Viene esaminato per i germi in laboratorio. Anche febbre, brividi e un odore sgradevole e putrido della ferita possono indicare un'infezione. Inoltre, il sangue del paziente può essere esaminato alla ricerca di agenti patogeni.
Se l'ulcera da pressione è molto avanzata, è consigliabile anche una radiografia. In questo modo si può determinare se l'ulcera da pressione è già penetrata nell'osso.
Ulcere da pressione: decorso della malattia e prognosi
Quanto tempo impiega un paziente a sviluppare un'ulcera da pressione dipende da molti fattori. Oltre all'età del paziente, anche lo stato nutrizionale e la causa dell'essere costretti a letto giocano un ruolo importante. In alcune persone, le ulcere da pressione si sviluppano entro poche ore. Questo può accadere se la pelle è stata danneggiata da altre malattie o se il metabolismo è disturbato (ad esempio nel caso del diabete).
Un'ulcera da pressione avanzata guarisce solo lentamente, anche con un trattamento ottimale. A volte ci vogliono mesi prima che la piaga da pressione scompaia completamente. Ecco perché è così importante prestare attenzione a un'attenta profilassi delle ulcere da pressione e reagire rapidamente in caso di emergenza.
Ma anche dopo che una piaga da pressione è guarita, i pazienti hanno un rischio maggiore di sviluppare un'altra ulcera da pressione nell'area interessata (recidiva). Pertanto, dovresti controllare l'area della pelle interessata in modo particolarmente intenso e proteggerla attentamente dalla pressione. Ciò impedisce la formazione di un'altra ulcera da pressione.
Informazioni aggiuntive
Linee guida:
- Linea guida "Trattamento e prevenzione delle ulcere da pressione specifiche trasversali" della Società medica tedesca per la paraplegia e.V.
- Linea guida "Prevenzione e trattamento delle ulcere da pressione" del National Pressure Ulcer Advisory Panel, European Pressure Ulcer Advisory Panel e Pan Pacific Pressure Injury Alliance